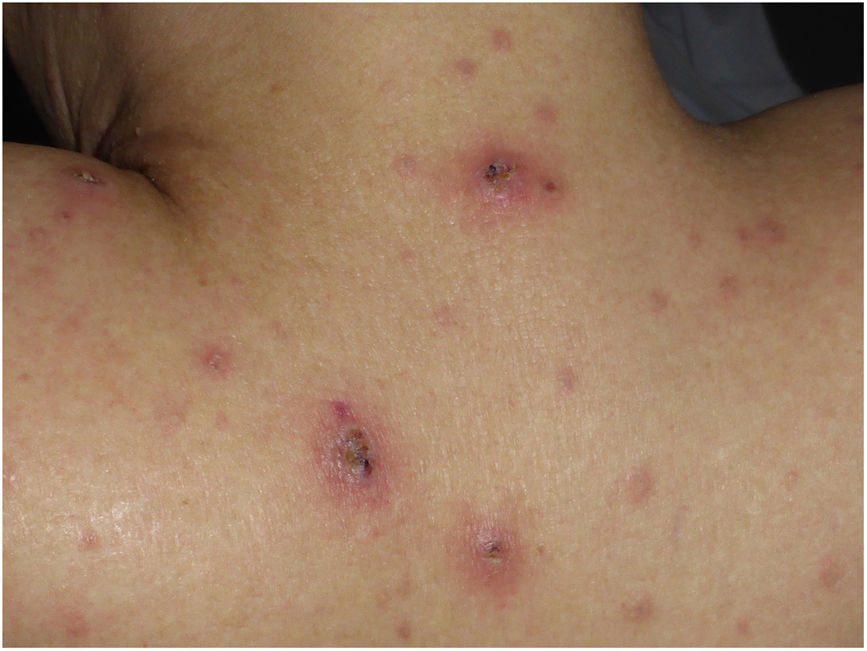
Varón de 32 años diagnosticado de leucemia mieloide aguda (LMA) de 8 años de evolución, que ingresó para su tercer trasplante alogénico de médula ósea (TMO). A las 2 semanas del ingreso, el paciente desarrolló neutropenia febril y síntomas respiratorios, pese a estar en tratamiento profiláctico con levofloxacino, amikacina, posaconazol y aciclovir. La tomografía computarizada (TC) torácica confirmó la presencia de 3 lesiones nodulares en el lóbulo superior derecho, lo que llevó a añadir isavuconazol y anfotericina B a la pauta antimicrobiana. El día +42 tras el TMO, el paciente presentó pápulas y placas eritematosas extendiéndose progresivamente al tronco y extremidades, algunas con ampollas y costra central (fig. 1). También se observaron 2 nódulos subcutáneos palpables y dolorosos en el muslo izquierdo.
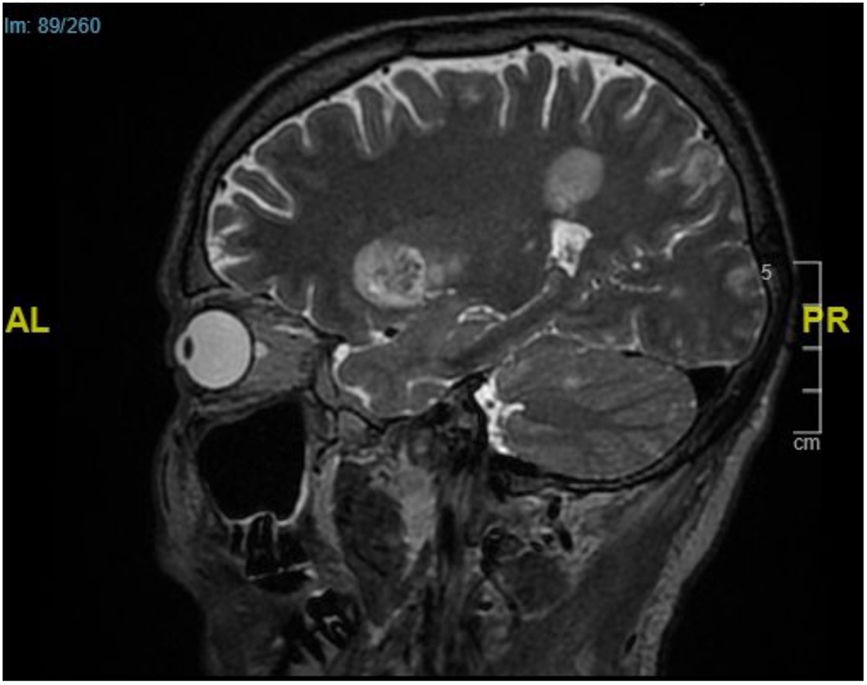
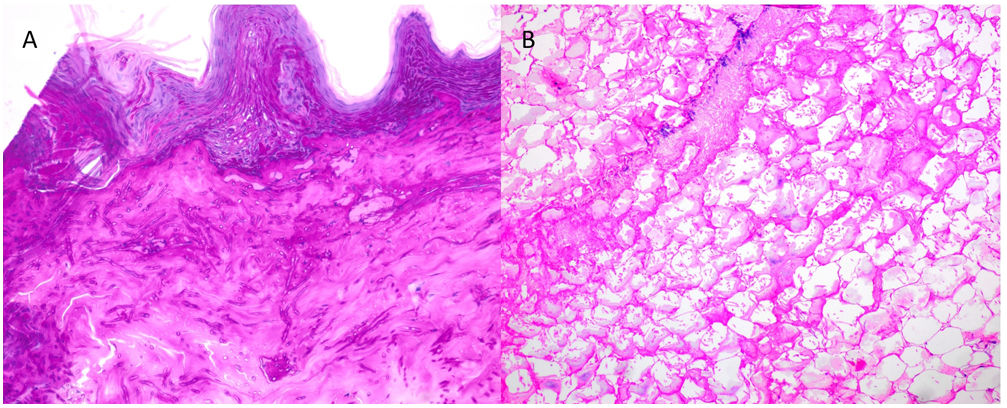
Pruebas complementariasSe realizaron 2 biopsias cutáneas en una placa y un nódulo subcutáneo. El examen histopatológico confirmó una presencia considerable de hifas alargadas y septadas invadiendo la dermis y la epidermis hasta el estrato córneo (fig. 2A). También se observó una extensa necrosis adiposa similar a la paniculitis e hifas en el interior del tejido adiposo (fig. 2B). Antes de la confirmación micológica, el paciente quedó en estado de obnubilación. La TC cerebral de urgencia reveló la presencia de lesiones parenquimatosas compatibles con émbolos sépticos. La resonancia magnética posterior (fig. 3) confirmó estos hallazgos.
¿Cuál es su diagnóstico?
DiagnósticoAspergilosis cutánea diseminada.
Evolución de la enfermedad y tratamientoEl análisis molecular de la muestra confirmó la presencia de Aspergillus alliaceus como patógeno causante. Pese al tratamiento, el paciente falleció a las 48h.
ComentarioLa aspergilosis es una de las micosis oportunistas más frecuentes en los pacientes con neoplasias hematológicas y neutropenia, particularmente en aquellos sometidos a TMO por LMA. Los patógenos aislados predominantes son Aspergillus fumigatus y Aspergillus flavus. La aspergilosis cutánea representa solo el 4% de todos los casos. Suele manifestarse como una afección secundaria resultante de una diseminación hematógena desde un foco pulmonar primario. En comparación con la aspergilosis primaria, este cuadro asocia una tasa de mortalidad cercana al 90%1.
En algunos casos, la presentación clínica puede imitar la de otras afecciones, como la mucormicosis cutánea secundaria, la leucemia cutis o la criptococosis cutánea diseminada. Aunque no siempre son evidentes, los signos clínicos pueden ser de gran utilidad en el diagnóstico diferencial. Por ejemplo, la presencia de una escara necrótica en la cara, originada en un seno paranasal, sugiere mucormicosis, mientras que las pápulas umbilicadas, similares a las del molusco contagioso, sugieren una criptococosis. En los casos con una presentación clínica inespecífica o ambigua, el estudio histopatológico resulta fundamental para orientar el diagnóstico mientras se espera la confirmación microbiológica. Sin embargo, este proceso puede ser complejo debido a la similitud morfológica entre distintos géneros fúngicos. No obstante, la identificación de hifas estrechas, en su mayoría septadas y ramificadas en forma de «Y» es típica y sugestiva de aspergilosis frente a las hifas gruesas, hialinas, no septadas y bifurcadas asociadas a necrosis significativa, trombosis e infartos tisulares presentes en la mucormicosis2. En la leucemia cutis no hay microorganismos. En su lugar, se observa un infiltrado perivascular, perianexial, nodular o difuso de células leucémicas monomórfas3. Por último, la criptococosis presenta elementos fúngicos redondos con una cápsula de polisacáridos que adquiere un tono magenta con tinción de PAS, marrón oscuro con tinción de Grocott y rojo con tinción de mucicarmina, en ausencia de hifas4.
Este caso ilustra un ejemplo peculiar de aspergilosis secundaria. En primer lugar, cabe destacar la extensa afectación de todas las capas epidérmicas, una afección raramente descrita en la aspergilosis cutánea primaria y nunca vista en las diseminaciones secundarias. Además, existe una importante necrosis grasa en la hipodermis, asemejándose a la paniculitis pancreática, que también es infrecuente en este tipo de micosis5. Por otra parte, el patógeno implicado, A. alliaceus, es extremadamente raro, y solo se han descrito tres casos previos de infección humana en la literatura médica científica actualmente disponible. La identificación de especies de Aspergillus mediante biología molecular es un procedimiento rápido y muy valioso. Aunque permite diferenciar entre especies que comparten una morfología similar, también posee una resistencia inherente a las terapias antifúngicas y las denominadas especies crípticas, incluido A. alliaceus, que se asocian a un peor pronóstico y una mayor tasa de mortalidad6. Por lo tanto, la identificación precisa de la especie de Aspergillus implicada en cada caso es fundamental para determinar el enfoque terapéutico adecuado.
Conflicto de interesesLos autores declaran que no tienen conflictos de intereses.