Las consultas monográficas de dermatoscopia digital están dirigidas a la población con alto riesgo de melanoma. Conocer los motivos de derivación a estas consultas, así como las características epidemiológicas de los pacientes permite optimizar los recursos sanitarios, y determinar qué pacientes se benefician más de esta técnica. Se analizaron los motivos de derivación y las características epidemiológicas de 413 pacientes atendidos en una consulta monográfica de dermatoscopia en un período de 10 años, y que presentaban al menos un criterio de alto riesgo de melanoma. También se analizó el número necesario de extirpaciones (NNE) por cada melanoma diagnosticado, sus características histológicas y las variables no ambientales se asociaron con su diagnóstico. Los motivos de derivación más frecuentes fueron: antecedentes de melanoma previo (21,5%), cambios detectados por el paciente o su familia (20%), hallazgos clínicos y/o dermatoscópicos sospechosos de malignidad (19,4%) y antecedentes familiares de melanoma (17,4%). Setenta y seis de las 178 lesiones extirpadas fueron melanomas, obteniendo un NNE de 2,34. La edad avanzada fue el único factor de riesgo que se asoció de forma estadísticamente significativa con el desarrollo de melanoma.
Dedicated dermoscopy units assess individuals at high risk for melanoma. Understanding the reasons for referral to these units and the epidemiological profile of referred patients can help optimize health care resources and determine who benefits most from dermoscopic evaluation. We analyzed reasons for referral and epidemiological characteristics of 413 patients with at least 1 high-risk factor for melanoma seen at a dedicated dermoscopy unit over a period of 10 years. We also analyzed the number of necessary excisions (NNE) for each melanoma diagnosed, histologic features, and associations between nonenvironmental factors and diagnosis. The main reasons for referral were a past history of melanoma (21.5%), changes detected by the patient or a relative (20%), clinical and/or dermoscopic findings suggestive of malignancy (19.4%), and a family history of melanoma (17.4%). Seventy-six of the 178 excised lesions were melanomas (NNE per melanoma detected, 2.34). Older age was the only risk factor significantly associated with the development of melanoma.
La incidencia del melanoma cutáneo ha aumentado en las últimas décadas a un ritmo mayor que la de cualquier otro tipo de cáncer. Este aumento en su incidencia no parece justificarse únicamente solo por la mejora diagnóstica en estadios más precoces1,2. A pesar de los avances en el tratamiento del melanoma diseminado, el diagnóstico precoz gracias a técnicas como la dermatoscopia sigue siendo un factor determinante en su pronóstico.
Las consultas monográficas de dermatoscopia digital están dirigidas a población con alto riesgo de melanoma, ya que permiten analizar los cambios evolutivos de las lesiones, y detectar melanomas en fases muy iniciales. Conocer los motivos de derivación a estas consultas, así como las características epidemiológicas de los pacientes es fundamental de cara a ofrecer un servicio optimizando los recursos sanitarios y determinar qué pacientes se benefician más de esta técnica.
Pacientes y métodosSe realizó un estudio descriptivo retrospectivo entre una serie de pacientes atendidos en una consulta monográfica de dermatoscopia de un hospital terciario entre el 1 de enero de 2009 y el 31 de diciembre de 2019 que presentaron al menos uno de los criterios: antecedentes personales (AP) de melanoma; antecedentes familiares (AF) de melanoma; presencia de más de 100 nevos melanocíticos (NM); presencia de al menos 3 NM con criterios clínicos y/o dermatoscópicos de atipia. El seguimiento mínimo para ser incluido en el estudio fue de 5 años.
Todos los pacientes incluidos en el estudio aceptaron verbalmente la utilización anónima y confidencial de los datos recogidos en el mismo.
Se excluyeron del estudio aquellos pacientes que no cumplieron los criterios de inclusión (ausencia de antecedentes, número de nevos inferior a 100, seguimiento inferior a 5 años). También se excluyeron a aquellos derivados por valoraciones puntuales o por otros motivos, como la presencia de lesiones pigmentadas en localizaciones especiales (uñas, mucosas).
Las variables analizadas fueron: motivo de derivación, tiempo de seguimiento (meses), edad al inicio del seguimiento, sexo, AP y familiares de melanoma y NM displásicos, fototipo cutáneo de Fitzpatrick (I-IV), y número aproximado de NM de diámetro superior a 3mm en cada paciente (<25, 25-50, 50-100, >100). Además, se analizó el número necesario de extirpaciones (NNE) por cada melanoma diagnosticado durante el seguimiento, las características histológicas de estos melanomas y qué variables no ambientales se asociaron con el diagnóstico de melanoma.
Para el análisis univariante de las variables cualitativas se utilizó el test de la Chi-cuadrado de Pearson. Se consideró un nivel p<0,05 como estadísticamente significativo.
ResultadosSe incluyeron en el estudio 413 pacientes de un total de 1.860 pacientes atendidos en la consulta de dermatoscopia.
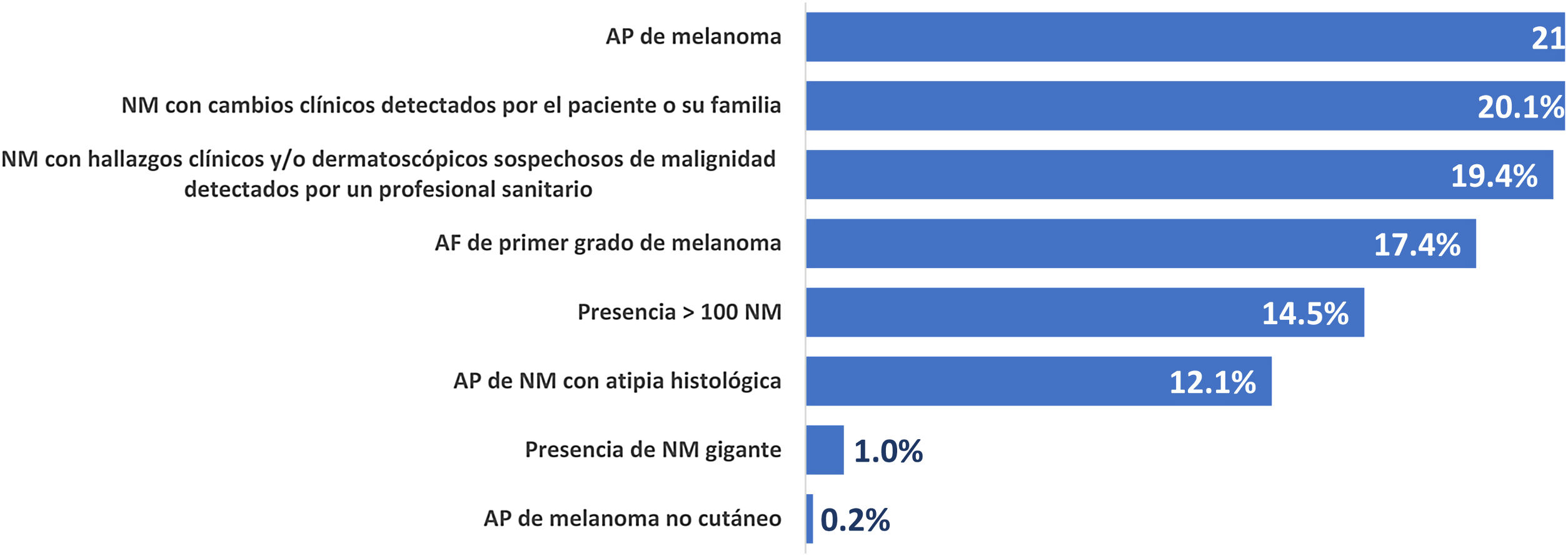
Los motivos de derivación de los pacientes del estudio se muestran en la figura 1. El motivo de derivación más frecuente fue el AP de melanoma previo (21,5%), seguido de lesiones con cambios detectados por el paciente o su familia (20,1%) y de lesiones con criterios clínicos y/o dermatoscópicos sospechosos de malignidad detectados por un profesional sanitario (19,4%). Otros motivos de derivación fueron los AF de primer grado de melanoma (17,4%), la presencia de más de 100 NM (14,5%), los AP de NM con atipia histológica (12,1%), la presencia de NM gigante (1,0%) o el AP de melanoma no cutáneo (0,2%). Cincuenta y nueve (14,3%) pacientes presentaron más de un motivo de derivación.
Las características epidemiológicas de estos pacientes se muestran en la tabla 1. La edad media al inicio del seguimiento fue de 40,3 años, y el tiempo medio de seguimiento fue de 85,3 meses. El 96,9% de los pacientes tenía un fototipo cutáneo II o III. El 85,5% presentaba menos de 100 NM siendo el grupo mayoritario de pacientes el que tenía un número de NM que oscilaba entre 25 y 50. Existían AP de melanoma en el 21,5% de los pacientes y AF de melanoma en el 17,4% de ellos.
Características de los pacientes de alto riesgo de melanoma del estudio
| Total | Desarrollo de melanoma durante el seguimiento | ||||||
|---|---|---|---|---|---|---|---|
| Sí | No | Valor de p | |||||
| Sexo | |||||||
| Varón | 222 (53,8%) | 29 | (13,1%) | 193 | (86,9%) | 0,54 | |
| Mujer | 191 (46,2%) | 29 | (15,2%) | 162 | (84,8%) | ||
| Fototipo | |||||||
| I | 8 (1,9%) | 0 | (0,0%) | 8 | (100,0%) | 0,42 | |
| II | 222 (53,8%) | 35 | (15,8%) | 187 | (84,2%) | ||
| III | 178 (43,1%) | 23 | (12,9%) | 155 | (87,1%) | ||
| IV | 5 (1,2%) | 0 | (0,0%) | 5 | (100,0%) | ||
| Edad | |||||||
| <40 | 228 (55,2%) | 14 | (6,1%) | 214 | (93,9%) | 0,00 | |
| 40-65 | 163 (39,5%) | 32 | (19,6%) | 131 | (80,4%) | ||
| >65 | 22 (5,3%) | 12 | (54,5%) | 10 | (45,5%) | ||
| Número de nevus | |||||||
| <25 | 92 (22,3%) | 18 | (19,6%) | 74 | (80,4%) | 0,34 | |
| 25-50 | 178 (43,1%) | 21 | (11,8%) | 157 | (88,2%) | ||
| 50-100 | 83 (20,1%) | 12 | (14,5%) | 71 | (85,5%) | ||
| >100 | 60 (14,5%) | 7 | (11,7%) | 53 | (88,3%) | ||
| AP de melanoma | |||||||
| Sí | 89 (21,5%) | 9 | (10,1%) | 80 | (89,9%) | 0,23 | |
| No | 324 (78,5%) | 49 | (15,1%) | 275 | (84,9%) | ||
| AF de melanoma | |||||||
| Sí | 72 (17,4%) | 9 | (12,5%) | 63 | (87,5%) | 0,68 | |
| No | 341 (82,6%) | 49 | (14,4%) | 292 | (85,6%) | ||
AF: antecedente familiar; AP: antecedente personal; Valor de p: resultado de Chi-cuadrado.
Durante el período de seguimiento fueron extirpadas por sospecha de melanoma 178 lesiones. De ellas, se confirmaron 76 melanomas en 58 (14%) pacientes, por lo que el NNE por cada melanoma en nuestro estudio fue de 2,34. De estos melanomas, 28 (36,8%) fueron melanomas intraepidérmicos y 64 (84,2%) tuvieron un espesor tumoral igual o inferior a 1mm, con una mediana de 0,40mm. Dieciséis (21%) melanomas se asociaron a NM. La mayoría de estos melanomas (70,7%) se extirparon por cambios dermatoscópicos, mientras que en el resto (29,3%) se extirparon por cambios clínicos detectados por el paciente o un profesional sanitario.
El análisis estadístico de la asociación entre los factores de alto riesgo y el desarrollo de melanoma durante el seguimiento se muestra en la tabla 1. La edad fue el único factor de riesgo que se asoció de forma estadísticamente significativa con el desarrollo de melanoma: más de la mitad (54,5%) de los pacientes mayores de 65 años desarrollaron al menos un melanoma durante el seguimiento, frente al 19,6% en los pacientes entre 40 y 65 años y al 6,1% de los menores de 40 años.
DiscusiónEn el presente estudio se describen los motivos de derivación de una consulta monográfica de dermatoscopia, las características de una serie de pacientes con alto riesgo de melanoma y los factores asociados al desarrollo de melanoma. Además, se analizan el NNE por cada melanoma diagnosticado.
Las consultas monográficas de dermatoscopia suponen un claro beneficio tanto para el sistema sanitario como para los pacientes con alto riesgo de melanoma, tanto por el aumento en la precisión en el diagnóstico de melanoma como por la disminución del número de extirpaciones de lesiones benignas3–6.
Existen varias clasificaciones sobre el riesgo individual de melanoma, como las propuestas por Riegel y Kraemer, basadas en el número de nevos melanocíticos, en los AP y familiares de melanoma y/o de NM displásicos. La relación entre el número de NM y el riesgo de melanoma es compleja7–9. Diferentes trabajos han demostrado que el melanoma, y en especial el melanoma asociado a nevo, es más frecuente en pacientes con un número elevado de nevos10. Asimismo, este riesgo parece ser mayor cuanto mayor es el número de nevos, cuanto mayor es su tamaño, si se sitúan en determinadas localizaciones como los brazos y especialmente si estos son atípicos11. Sin embargo, otros autores han observado que la mayoría de los pacientes de melanoma poseen pocos nevos melanocíticos12. Por otro lado, el seguimiento mediante dermatoscopia digital no parece aportar beneficios añadidos en aquellos pacientes con un número elevado de nevos pero sin otros factores de riesgo adicionales11. Por tanto, un número elevado de nevos pero sin otros factores de riesgo adicionales no parece ser uno de los criterios más relevantes para el seguimiento con dermatoscopia digital.
Nuestros resultados confirmaron que la edad es un factor de riesgo significativo para el desarrollo de melanoma13. La edad supone también un importante factor pronóstico independiente en estos pacientes, siendo el envejecimiento de la población un factor clave en que la tasa de mortalidad del melanoma no disminuya14. Por tanto, los pacientes de edad avanzada, sobre todo si poseen algún otro factor de riesgo adicional, los que más se beneficiarían del seguimiento en una consulta de dermatoscopia digital.
En cuanto a los AP de melanoma, el riesgo de tener un melanoma se estima de entre 9 y 13 veces superior al de una persona sin antecedentes15–17. En nuestra serie este fue el motivo más frecuente de derivación y, aunque no encontramos diferencias estadísticamente significativas entre los pacientes con o sin AP de melanoma, consideramos que estos pacientes sí deben ser atendidos en una consulta de dermatoscopia digital.
Los antecedentes familiares de melanoma suponen uno de los criterios de derivación más frecuentes a estas consultas. Además, se aconseja considerar no solo el número de familiares afectos sino también el número de melanomas diagnosticados en un mismo familiar, ya que el riesgo de desarrollar melanoma es similar con dos o más familiares directos afectos que con un solo familiar afecto que haya presentado dos o tres melanomas17.
El NNE por cada melanoma diagnosticado en nuestro estudio fue inferior a los de otros estudios previos, si bien contaban con diseños metodológicos diferentes. El estudio de Argenziano et al.18 incluía 600 lesiones de 405 pacientes con lesiones pigmentadas atípicas; el de Menzies et al.19 incluía los resultados de 63 médicos de atención primaria tras haber sido entrenados en dermatoscopia; y el de Tromme et al.20 comparaba los resultados de tres grupos diferenciados de un total de 46 dermatólogos. En cualquier caso, nuestro estudio confirma el beneficio que suponen las consultas monográficas en dermatoscopia tanto para los pacientes como para los recursos sanitarios.
ConclusiónLos motivos principales de derivación a una consulta monográfica de dermatoscopia digital fueron los AP o familiares de melanoma, la detección de cambios o la presencia de lesiones clínica o dermatoscópicamente atípicas. La edad avanzada se asoció con un mayor riesgo de melanoma. Los pacientes de edad avanzada, sobre todo si poseen algún otro factor de riesgo adicional, son los que más se beneficiarían del seguimiento en una consulta de dermatoscopia digital.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.