Los defectos de la zona anterior del pabellón auricular (PA) son un desafío reconstructivo debido a la compleja topografía y el difícil acceso. Describimos nuestra experiencia con el uso del colgajo en isla en puerta giratoria (CIPG) para la reconstrucción de defectos auriculares y se presentan los resultados quirúrgicos.
Material y métodosEstudio descriptivo retrospectivo de pacientes tratados mediante reconstrucción de oreja, de diversas localizaciones de la zona anterior, mediante el CIPG, tras la resección de tumores malignos.
ResultadosEntre 2011 y 2019 se operó a 17 pacientes: 7 carcinomas epidermoides y 10 basocelulares. El estudio histológico convencional mostró bordes quirúrgicos libres en todas las piezas de resección. El tiempo medio de seguimiento fue de 40 meses. Hubo una recidiva local en un carcinoma epidermoide, con buena respuesta a radioterapia, de forma que todos los pacientes estaban libres de enfermedad al completar el seguimiento. Solo 3 pacientes presentaron complicaciones menores (depresión de la superficie del colgajo en un caso y retracción del oído hacia la mastoides en 2casos). Mediante escalas de valoración subjetiva, se determinó el resultado postoperatorio estético y funcional, tanto por parte del dermatólogo como del paciente. En todos los pacientes se conservó el contorno normal del PA reconstruido y ningún paciente requirió cirugía correctiva adicional.
ConclusionesLa reconstrucción auricular mediante CIPG permitió la reparación satisfactoria tras la resección completa de los tumores, preservando la estructura y funcionalidad. Está descrito que el CIPG es una muy buena opción reconstructiva de la concha auricular; es una técnica sencilla que permite reparar grandes defectos con mínimos riesgos de necrosis. En la serie presentada, el resultado cosmético fue excelente, con muy bajo índice de recurrencias. Los resultados son óptimos en la reparación de lesiones conchales pero también de otras zonas, como el antihélix y las fosas triangular y escafoidea.
Defects of the anterior region of the pinna pose a reconstruction challenge owing to the complex topography and difficult access. We report our experience using the revolving door island flap (RDIF) to reconstruct pinna defects and present the surgical results.
Material and methodsRetrospective descriptive study of patients undergoing ear reconstruction using RDIF at different sites of the anterior region after resection of malignant tumors.
ResultsSeventeen patients underwent surgery between 2011 and 2019 for squamous cell carcinoma (n=7) and basal cell carcinoma (n=10). Conventional histology showed disease-free surgical margins in all the resected tissue specimens. The mean follow-up period was 40 months. One local recurrence of squamous cell carcinoma was observed, which responded well to radiation therapy; all patients were free of disease at the end of follow-up. Only 3 patients presented minor complications (depression of the flap surface in 1 case and retraction of the ear toward the mastoid process in 2 cases). Subjective rating scales were used to evaluate cosmetic and functional outcomes as assessed by both the dermatologist and the patient. The normal contour of the pinna was conserved in all patients and no patients required additional corrective surgery.
ConclusionsReconstruction of the pinna using RDIF allowed for satisfactory repair following complete resection of the tumors, while conserving structure and functionality. RDIF has been reported to be a very good option for reconstruction of the pinna. It is a simple technique that makes it possible to repair large defects with minimal risk of necrosis. In our series, the cosmetic results were excellent and recurrence rates were very low. RDIF provided optimal results in repairing lesions in the concha and in other regions, such as the antihelix, triangular fossa, and scapha.
El pabellón auricular (PA) es un sitio frecuente de desarrollo de tumores cutáneos debido a la mayor exposición actínica. Un 5 a un 10% del cáncer de piel no melanoma (CPNM) se desarrolla en esta área1,2. El carcinoma epidermoide (CE) en esta localización está relacionado con una mayor tasa de recurrencia y potencial metastásico. A su vez, el carcinoma basocelular (CBC) del PA puede ser histológicamente más agresivo que en otras localizaciones del polo cefálico y requerir más pases de cirugía de Mohs para su exéresis completa3. En general, los tumores malignos desarrollados en la concha auricular tienen mayor riesgo de afectar al cartílago y al oído interno, aumentando la morbilidad4,5. La reconstrucción de defectos anteriores de la oreja son un desafío terapéutico debido a la compleja topografía de la zona, la reducida laxitud cutánea y el difícil acceso quirúrgico1,2.
El «colgajo en isla en puerta giratoria» (CIPG), revolving door en la literatura inglesa, también conocido como «flip-flop», isla postauricular o colgajo de pedículo retroauricular, es un colgajo de pedículo subcutáneo tunelizado que procede de la zona auricular posterior o superior, y que atraviesa el cartílago auricular para cubrir defectos del pabellón anterior de la oreja, principalmente la concha auricular2,6-9.
A pesar de considerarse una muy buena opción en la reparación de defectos auriculares anteriores tanto por CPNM2,6 como por quemaduras10, son pocos los artículos publicados sobre resultados finales. Es una técnica alternativa a otras, con buenos resultados, como la cicatrización por segunda intención o el injerto6,11. Se ha considerado que no es ampliamente aceptada2,6 por su aparente complejidad, cuando un estudio aleatorizado muestra que su realización es sencilla y más rápida que la colocación de un injerto6. Es considerada por cirujanos expertos en CPNM en España12 como la primera opción para lesiones conchales, pero no es tan conocida su versatilidad para reconstrucción de otras áreas, como antihélix o fosilla escafoidea13.
Presentamos nuestra experiencia y resultados finales tras la realización de este colgajo para reconstruir defectos de diversas localizaciones de la zona anterior del PA, luego de la resección de tumores malignos.
Material y métodosEstudio descriptivo retrospectivo de 17 pacientes con tumores malignos en el PA anterior, reconstruidos mediante CIPG en un periodo de 8años, entre noviembre del 2011 y noviembre del 2019, en el Servicio de Dermatología del Hospital General Universitario de Ciudad Real. Se describen los antecedentes clínicos de los pacientes, las características tumorales y quirúrgicas (tiempo de evolución, localización, tamaño tumoral, margen de resección, área de defecto quirúrgico y diagnóstico histopatológico) y los eventos durante el tiempo de seguimiento (recidiva y complicaciones postoperatorias a corto y largo plazo). Además, mediante escalas de valoración subjetiva (tablas 1 y 2), se determinaron los resultados estéticos y funcionales, tanto por parte del dermatólogo como del paciente2.
Encuesta de valoración de los resultados de la cirugía. Aplicada al paciente
| Escala de valoración del paciente | ||
|---|---|---|
| 5 | Muy bueno (completamente satisfecho) | La zona intervenida se ve completamente normal. No noto diferencias respecto al oído no intervenido |
| 4 | Bueno (satisfecho) | La zona intervenida tiene leves imperfecciones, solo evidente a una distancia cercana (más cerca que una distancia normal de conversación) |
| 3 | Regular (moderadamente satisfecho) | La zona intervenida presenta deformidad moderada, evidente a una distancia igual o mayor de una conversación normal |
| 2 | Malo (poco satisfecho) | La oreja intervenida ha perdido completamente su forma. Considero que necesito nueva cirugía para corregir los defectos |
| 1 | Muy malo (no satisfecho) | Hay alteración funcional (no puedo usar gafas, auriculares/audífonos de manera normal o alteración de la audición) |
Modificado de Iljin et al.5.
Escala de valoración de resultados estéticos y funcionales de la cirugía. Aplicada al dermatólogo
| Escala de valoración del dermatólogo | ||
|---|---|---|
| 5 | Muy bueno (completamente satisfecho) | La zona reconstruida presenta contorno, forma y color idénticos respecto a oreja no intervenida |
| 4 | Bueno (satisfecho) | La zona reconstruida presenta imperfecciones leves/evidentes a una distancia menor de 1 m del paciente (depresión de colgajo, retracción de cicatriz, diferencia de pigmentación respecto a tejido circundante o retracción de la oreja hacia cuero cabelludo) |
| 3 | Regular (moderadamente satisfecho) | La zona reconstruida presenta imperfecciones moderadas/evidentes a una distancia mayor de 1 m pacienteCicatriz del sitio donante estéticamente patológica |
| 2 | Malo (poco satisfecho) | La oreja intervenida ha perdido su arquitectura normal, pero no causa alteraciones funcionalesCicatriz del sitio donante funcionalmente patológica (contractura que altera la movilidad de la zona) |
| 1 | Muy malo (no satisfecho) | Alteración funcional (el paciente no puede usar gafas, auriculares/audífonos de manera normal o constricción severa del CAE)Necesaria revisión quirúrgica adicional o derivación a Otorrinolaringología |
CAE: conducto auditivo externo.
Modificado de Iljin et al.2.
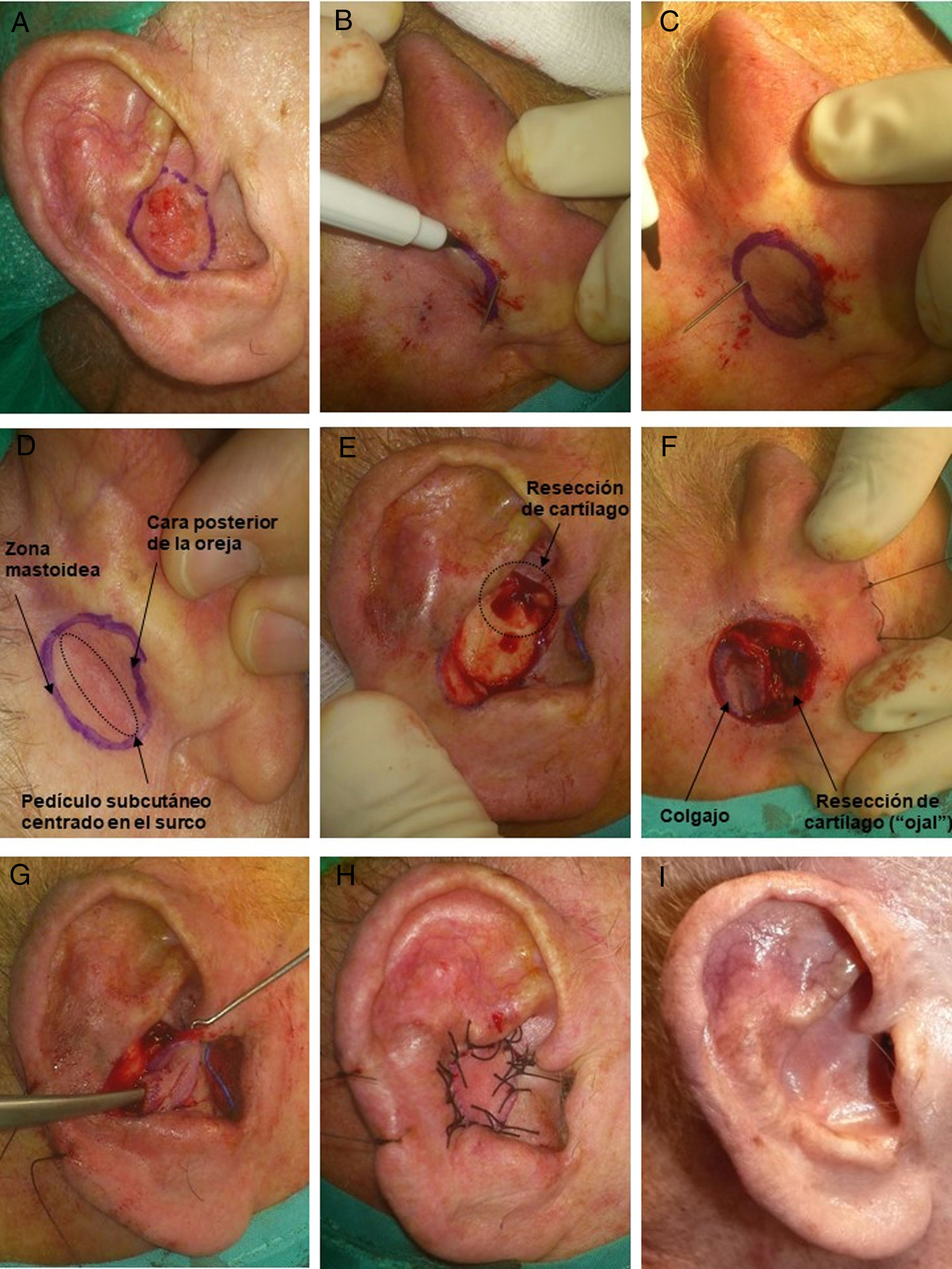
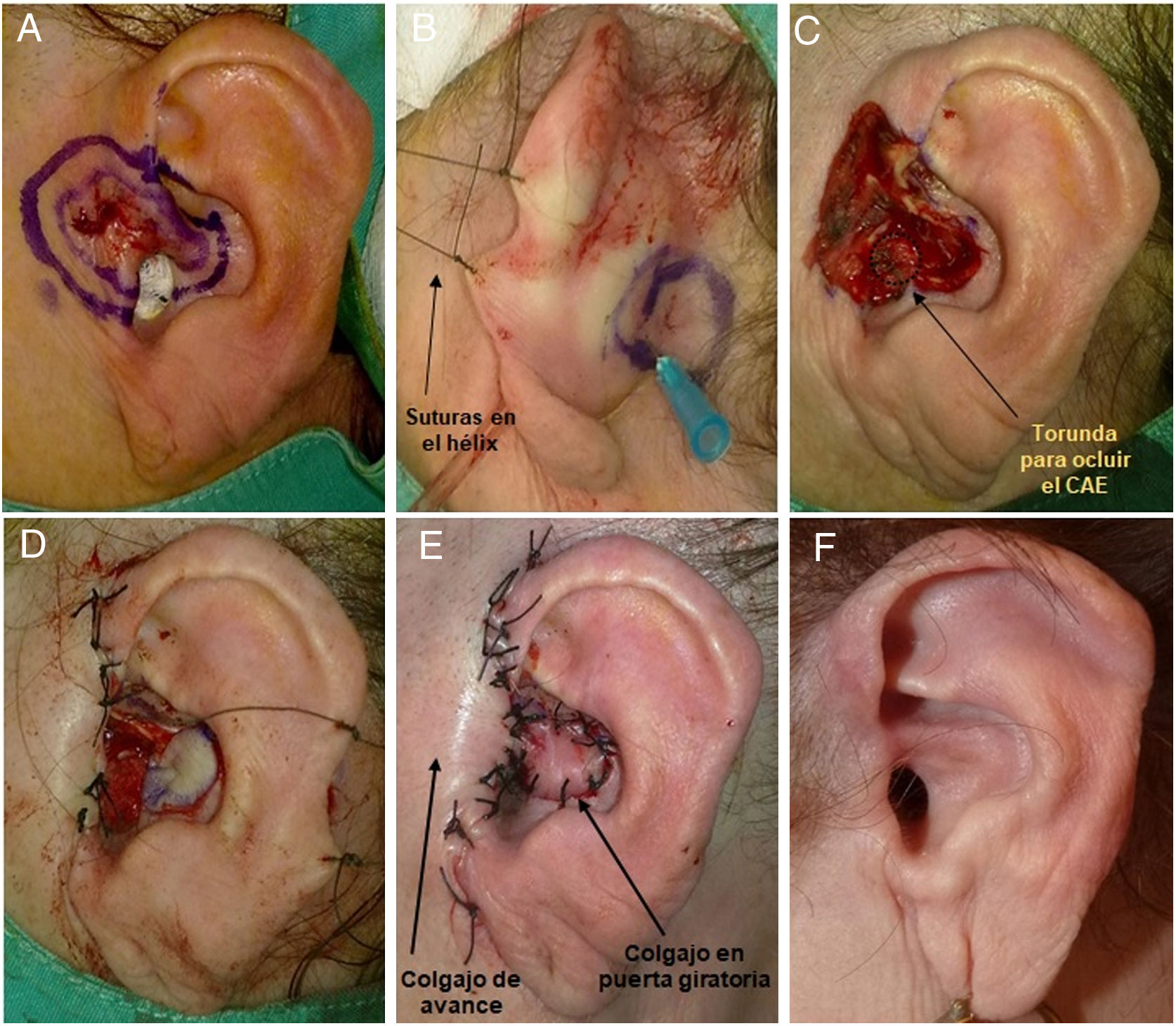
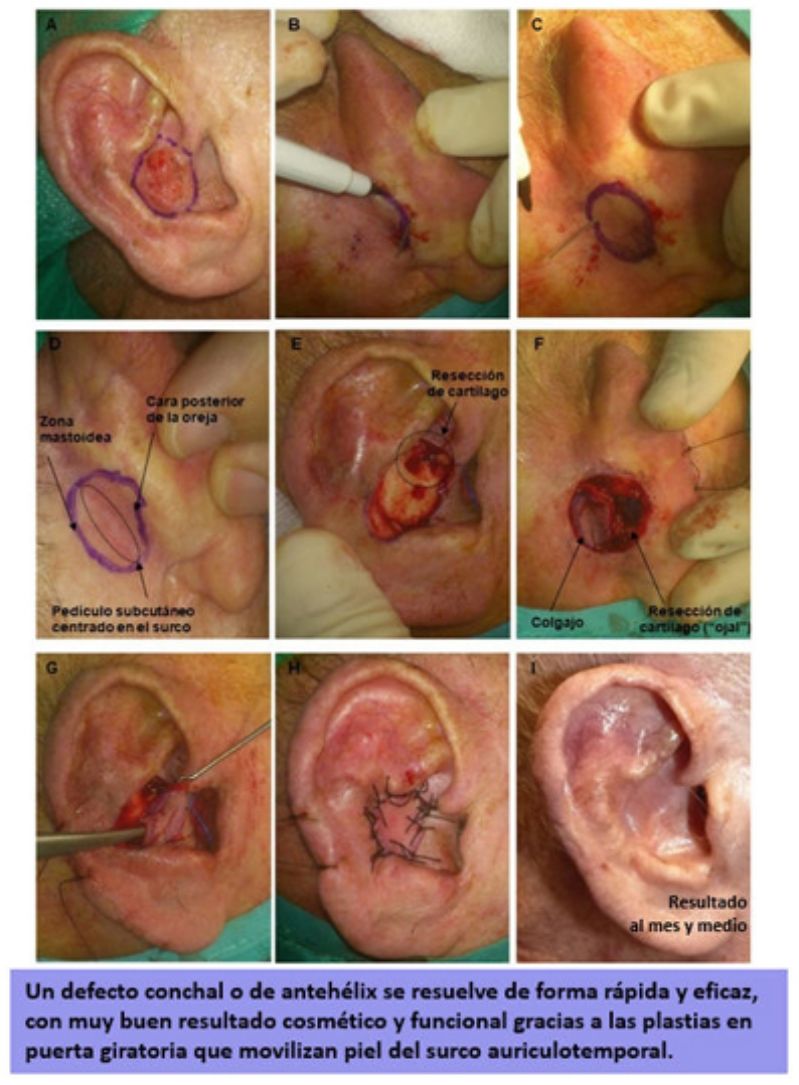
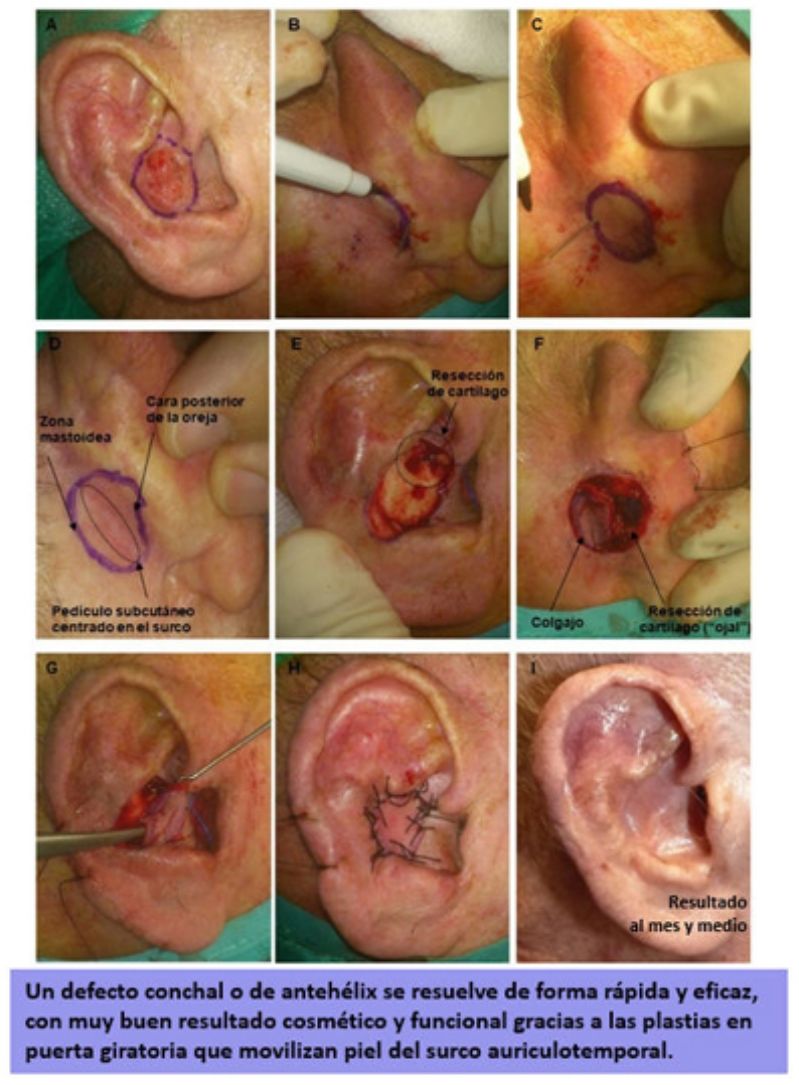
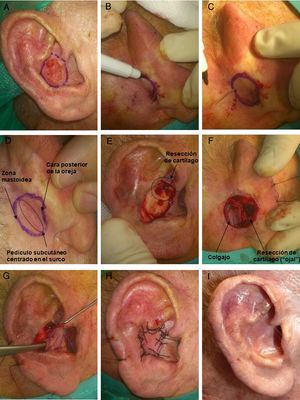
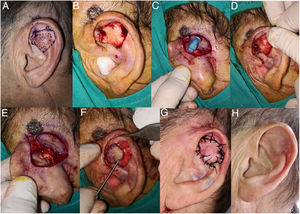
El procedimiento se inicia con la delimitación del borde de resección del tumor, asegurando el margen oncológico (4mm para CBC, 4-6mm para carcinoma espinocelular [CEC]) (fig. 1A). Posteriormente, según estas medidas, se procede a diseñar el colgajo en la zona retroauricular. Este tendrá una forma redonda u ovalada, cuya zona media debe quedar centrada en el surco aurículo-temporal (SAT). Por tanto, el colgajo tendrá piel procedente de la mastoides y otra procedente de la cara posterior de la oreja, mientras que la zona central, la cual, de forma subyacente, contiene el pedículo, quedará unida al surco (fig. 1D). Otra técnica para diseñar el colgajo con mayor precisión en tamaño es atravesar una aguja por los bordes del defecto quirúrgico, desde la cara anterior hacia la zona retroauricular, y así tener puntos de referencia para delimitar los bordes del colgajo (fig. 1B y C) o simplemente confeccionar una plantilla del defecto13 y colocarla centrada sobre el SAT.
A) Varón de 80 años con un carcinoma epidermoide de 1,5cm en concha auricular derecha. Delimitación del margen de resección. B y C) Diseño del colgajo en la zona retroauricular. Para su delimitación se puede atravesar una aguja por los bordes del defecto quirúrgico, desde la cara anterior hacia la zona retroauricular. D) Colgajo diseñado. La zona correspondiente al pedículo subcutáneo debe quedar centrada en el surco aurículo-temporal. E) Extirpación del tumor. Además, se debe realizar la resección de una zona del cartílago auricular, la cual hará de «ojal» para atravesar el colgajo hacia la zona anterior. F) Colgajo disecado por sus bordes unido en su zona central al surco. G) Mediante erinas se pasa el colgajo hacia la zona anterior de la oreja. H) Sutura del colgajo con seda 3/0. I) Resultado a los 4 meses de la cirugía.
Bajo anestesia local con mepivacaína al 2% o anestesia tumescente, se procede a la escisión del tumor, pudiendo incluir cartílago subyacente. Además, se talla una hendidura u ojal en el cartílago auricular (fig. 1E), a modo de túnel que atravesará el colgajo en su viaje hacia la zona anterior. Posteriormente, se hace la incisión del colgajo, la cual debe ser verticalmente hacia la profundidad, en la zona mastoidea hacia el periostio y en la zona del PA hacia pericondrio. Esto permitirá obtener un pedículo miocutáneo más grueso y con mayor movilidad. Liberado el colgajo, lo pasamos mediante la ayuda de erinas hacia la cara anterior de la oreja, atravesando la hendidura de cartílago (fig. 1G). Este movimiento es el que le da el nombre a la técnica de «puerta giratoria« o «flip-flop».
El colgajo se fija en la zona anterior mediante puntos simples con sutura no reabsorbible 3/0 o 4/0. En la zona retroauricular del sitio donante se realiza un cierre directo.
Antes de iniciar el procedimiento quirúrgico conviene ocluir el conducto auditivo externo (CAE) con una torunda. Es recomendable para mejor visibilidad de la zona retroauricular al incidir el colgajo, colocar una sutura larga en el hélix para movilizarlo y realizar la tracción anterior del PA (fig. 5B).
Un buen apósito compresivo es de utilidad y hay autores13 que recomiendan terapia antibiótica profiláctica para prevenir la condritis, algo que no tiene eficacia demostrada.
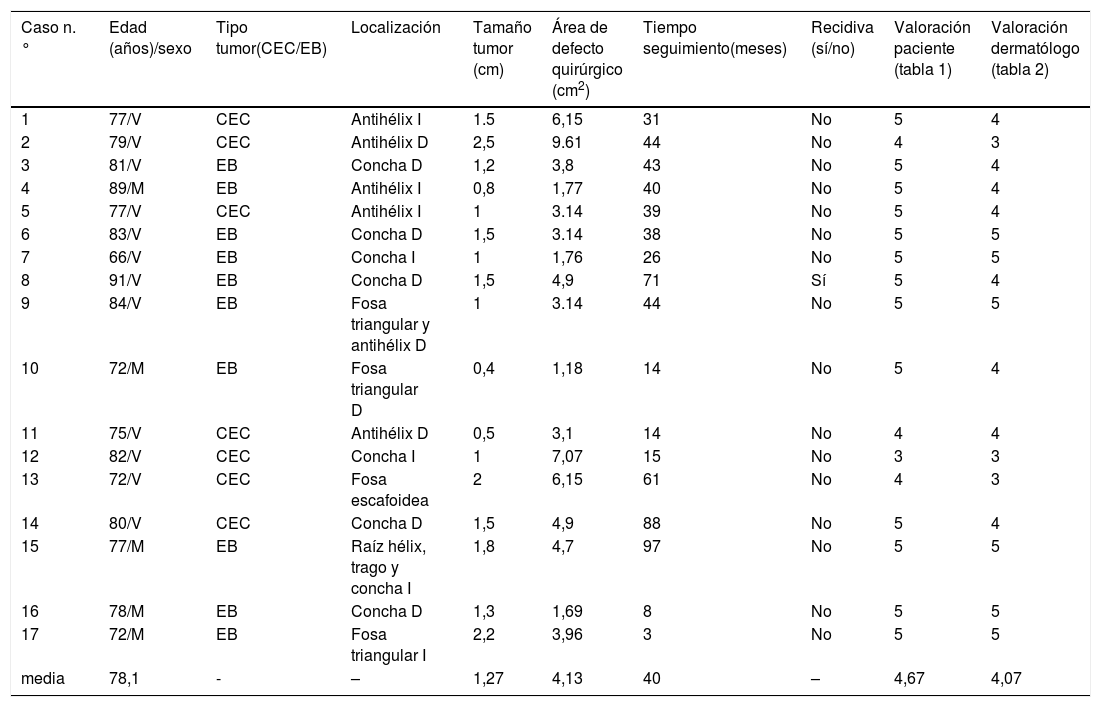
ResultadosSe realizó un total de 17 colgajos (tabla 3). Trece hombres y 4mujeres. La edad media en la cirugía fue de 78,1 años (rango: 66-91 años). Los tumores extirpados fueron 7 CE y 10 CBC. Hubo tumores afectando a más de una región auricular, siendo las localizaciones predominantes: 8 casos en la concha auricular (47%), 8 en antihélix (47%), 3 en fosa triangular (18%) y 1 en fosa escafoidea (6%) (figs. 2-5).
Características epidemiológicas, tumorales y quirúrgicas. Puntuaciones de las escalas de valoración de resultados de la cirugía
| Caso n.° | Edad (años)/sexo | Tipo tumor(CEC/EB) | Localización | Tamaño tumor (cm) | Área de defecto quirúrgico (cm2) | Tiempo seguimiento(meses) | Recidiva (sí/no) | Valoración paciente (tabla 1) | Valoración dermatólogo (tabla 2) |
|---|---|---|---|---|---|---|---|---|---|
| 1 | 77/V | CEC | Antihélix I | 1.5 | 6,15 | 31 | No | 5 | 4 |
| 2 | 79/V | CEC | Antihélix D | 2,5 | 9.61 | 44 | No | 4 | 3 |
| 3 | 81/V | EB | Concha D | 1,2 | 3,8 | 43 | No | 5 | 4 |
| 4 | 89/M | EB | Antihélix I | 0,8 | 1,77 | 40 | No | 5 | 4 |
| 5 | 77/V | CEC | Antihélix I | 1 | 3.14 | 39 | No | 5 | 4 |
| 6 | 83/V | EB | Concha D | 1,5 | 3.14 | 38 | No | 5 | 5 |
| 7 | 66/V | EB | Concha I | 1 | 1,76 | 26 | No | 5 | 5 |
| 8 | 91/V | EB | Concha D | 1,5 | 4,9 | 71 | Sí | 5 | 4 |
| 9 | 84/V | EB | Fosa triangular y antihélix D | 1 | 3.14 | 44 | No | 5 | 5 |
| 10 | 72/M | EB | Fosa triangular D | 0,4 | 1,18 | 14 | No | 5 | 4 |
| 11 | 75/V | CEC | Antihélix D | 0,5 | 3,1 | 14 | No | 4 | 4 |
| 12 | 82/V | CEC | Concha I | 1 | 7,07 | 15 | No | 3 | 3 |
| 13 | 72/V | CEC | Fosa escafoidea | 2 | 6,15 | 61 | No | 4 | 3 |
| 14 | 80/V | CEC | Concha D | 1,5 | 4,9 | 88 | No | 5 | 4 |
| 15 | 77/M | EB | Raíz hélix, trago y concha I | 1,8 | 4,7 | 97 | No | 5 | 5 |
| 16 | 78/M | EB | Concha D | 1,3 | 1,69 | 8 | No | 5 | 5 |
| 17 | 72/M | EB | Fosa triangular I | 2,2 | 3,96 | 3 | No | 5 | 5 |
| media | 78,1 | - | – | 1,27 | 4,13 | 40 | – | 4,67 | 4,07 |
CEC: carcinoma espinocelular; D: derecho; EB: epitelioma basocelular; I: izquierdo; M: mujer; V: varón.
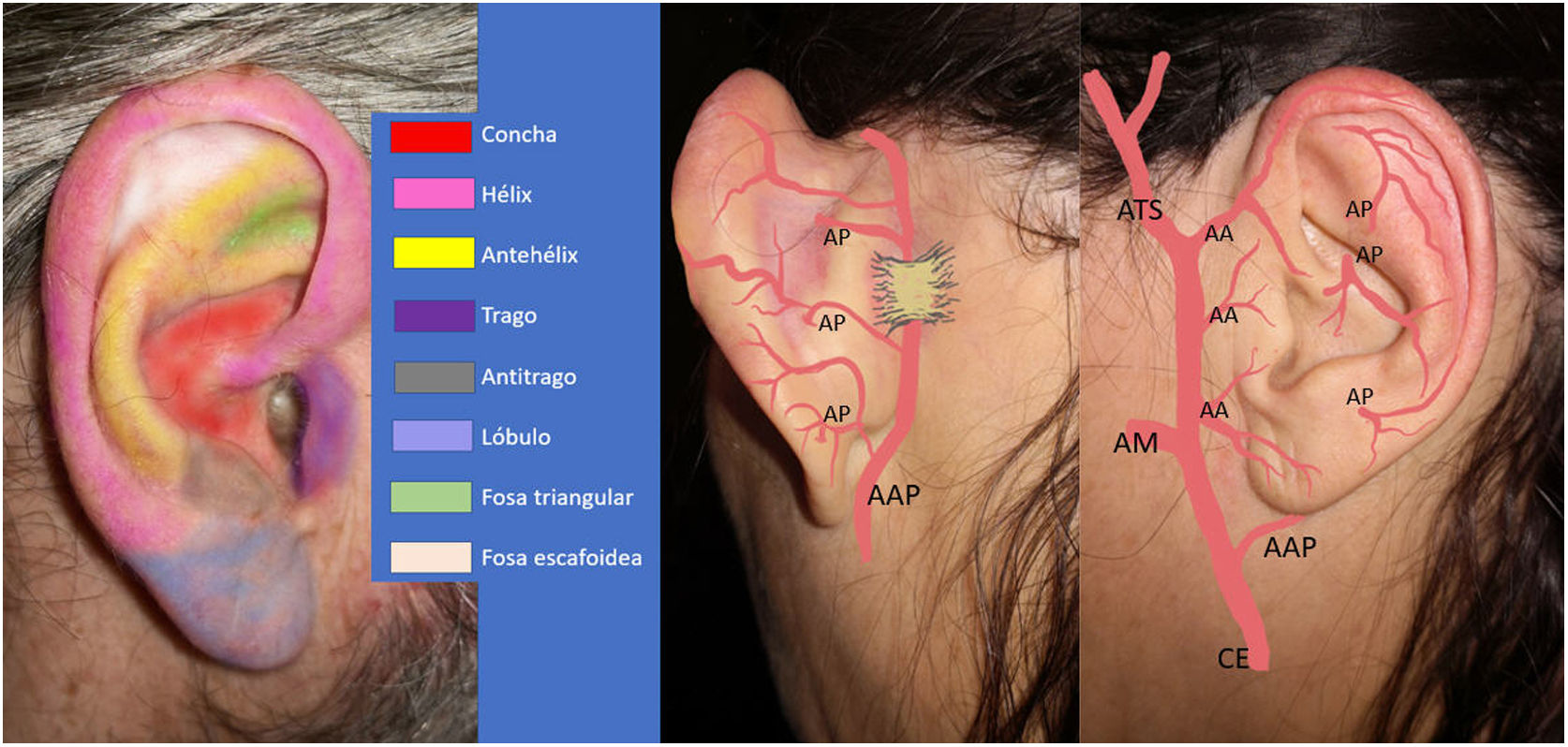
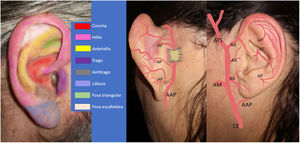
Esquema de la anatomía de la oreja y sus principales zonas anatómicas. Vascularización arterial del pabellón auricular: arteria auricular posterior (AAP) y sus ramos perforantes (AP). Carótida externa (CE), arteria maxilar (AM), arterias auriculares anteriores (AA), arteria temporal superficial (ATS).
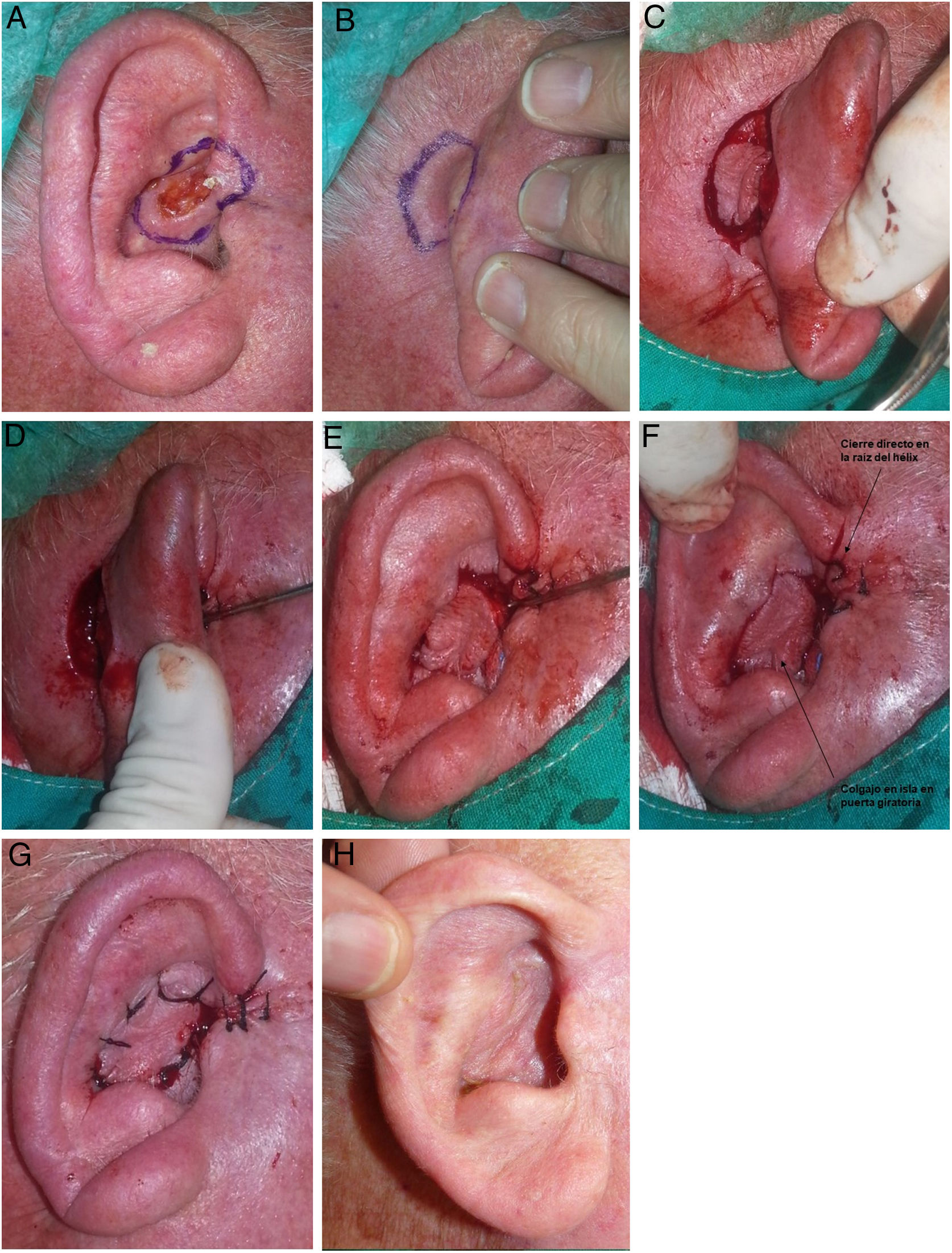
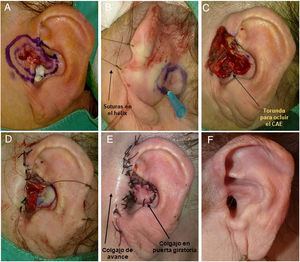
A) Varón de 85 años con un carcinoma basocelular de 1,5cm en concha auricular superior y raíz del hélix derecha. B) Diseño del CIPG. C) La incisión del colgajo debe ser profunda y en vertical hacia el periostio en la zona de la mastoides y hacia el pericondrio en la cara posterior de la oreja. D-F) El colgajo realiza un movimiento de rotación de 90°, hacia la zona anterior, atravesando el cartílago. G) En el defecto de la raíz del hélix se hace un cierre directo, mientras que el colgajo se sutura en la concha. H) Resultado a los 2 meses de la cirugía.
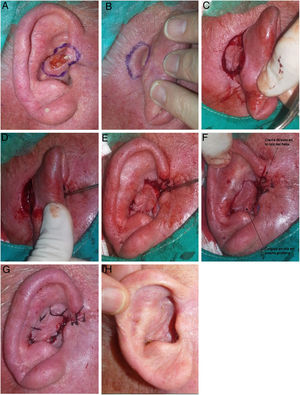
A) Varón de 72 años; presenta un carcinoma basocelular de 1,8cm en las raíces del antihélix y fosillas triangular y escafoidea izquierda. B) Extirpación del tumor respetando cartílago subyacente. C-E) La transfixión con aguja en el márgen de resección nos marca el área donde diseñar el colgajo y resecar cartílago. F y G) El colgajo es movilizado hacia la cara anterior de la oreja y fijado mediante puntos simples. En la zona retroauricular del sitio donante se realiza un cierre directo. H) Resultado a los 1,5 meses de la cirugía manteniendo estructura y funcionalidad.
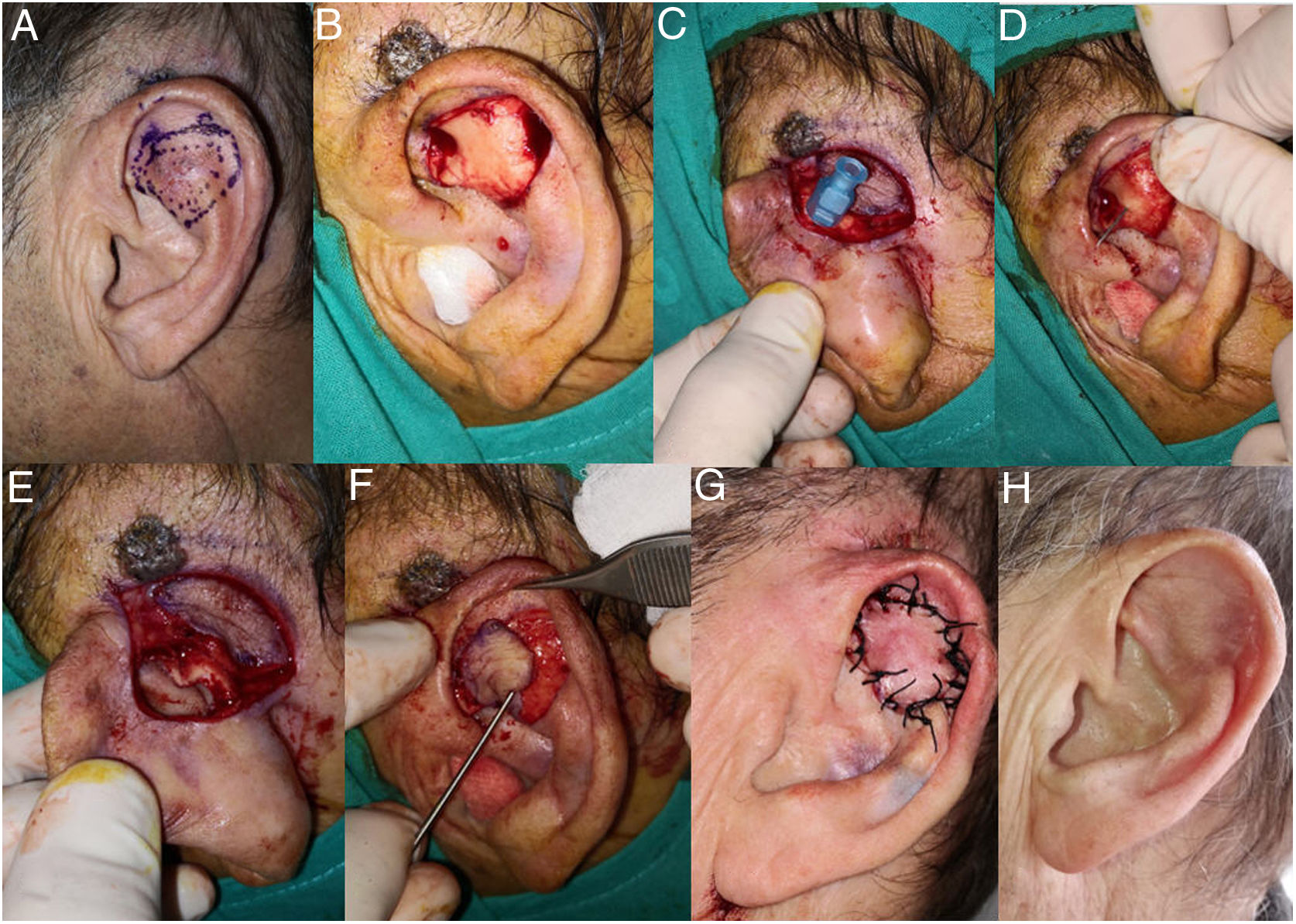
A) Mujer de 70 años; presenta un complejo tumor tipo carcinoma basocelular, de 2,5cm de diámetro, que afecta a 4 zonas (concha, raíz de hélix, trago y zona preauricular). B) Diseño del CIPG. La colocación de suturas largas en el hélix permite realizar tracción anterior del pabellón auricular y mejorar la visualización del campo quirúrgico. C) Tumor extirpado. D y E) El trago, la raíz de hélix y la zona preauricular se reconstruyen mediante un colgajo de avance, mientras que en la concha auricular se realiza un colgajo en isla en puerta giratoria. F) Resultados de la cirugía a los 8 meses. Sin recurrencia a los 8 años de seguimiento.
El tamaño tumoral varió entre 0,5 y 2,5cm (diámetro medio 1,27cm). El defecto quirúrgico tras exéresis tuvo un rango entre 3,5×3,5cm (9,61cm2) y 1×1,5cm (1,18cm2), con un área media de 4,13cm2. El margen varió entre 4 y 10mm, media 5,4mm, siendo de media 6,6mm para CE y de 4,5mm en CBC. Se pautó antibiótico por vía oral profiláctico postoperatorio para prevenir la condritis y la infección de la herida a 2pacientes de área alejada que tenían dificultades para acudir a las primeras curas en el hospital.
La pieza de resección del tumor primario incluyó cartílago en 15 pacientes y solo en 2hubo infiltración histológica (un CBC y un CEC) que fue parcial y no de espesor completo. El estudio histológico convencional detallado mostró bordes libres en 17/17 casos. Solo en un caso, recurrente tras exéresis previa en otro centro, se practicó cirugía de Mohs, libre en el primer pase.
Respecto a las comorbilidades de los pacientes, 14 (82%) presentaban factores de riesgo cardiovascular. El 33,3% tenía dislipidemia, el 40% de ellos eran diabéticos y el 86,7%, hipertensos. Cuatro pacientes estaban con tratamiento anticoagulante (3 acenocumarol y 1 rivaroxabán), que se retiró previo a la cirugía y 4con antiagregante (3 ácido acetilsalicílico y 1 clopidogrel), que se mantuvo. Tres pacientes tenían antecedente de neoplasia maligna (2 carcinomas de laringe y uno linfoma de Hodgkin), y uno era trasplantado renal.
El tiempo de seguimiento medio fue de 40 meses, rango 3 a 97. Durante este periodo solo un paciente (5,8%), un varón de 91 años, con CBC que afectaba focalmente al cartílago, que se extirpó en bloque en profundidad, y con bordes libres en el estudio histológico, presentó recidiva en el borde cercano al CAE a los 28 meses de la cirugía. Fue tratado con radioterapia con buena respuesta y está libre de enfermedad a los 6 años de la cirugía. Un 41% (7/17) falleció en el seguimiento, siempre por causas ajenas al tumor y sin recurrencia aparente en el momento del deceso.
Tres pacientes (18%) presentaron complicaciones menores; un caso desarrolló depresión de la superficie del colgajo y 2 retracción de la oreja intervenida hacia la zona de cuero cabelludo o mastoides. De estos últimos, en un paciente el defecto de retracción revirtió completamente a los 12 meses. Ningún paciente presentó hematoma, infección ni necrosis del colgajo.
Para determinar los resultados estéticos y funcionales, aplicamos escalas de valoración subjetiva2, una aplicada al dermatólogo y otra al paciente durante el seguimiento. Estas puntúan en 5 niveles los resultados según las características en la exploración física y según grado de satisfacción respecto a la cosmética (desde muy malo/1 punto hasta muy bueno/5 puntos) (tablas 1 y 2). La estimación postoperatoria tanto del dermatólogo, como de los pacientes están reflejados en la tabla 3. En ambos casos la valoración fue muy elevada. El contorno normal del PA reconstruido se conservó en todos los pacientes y ningún caso requirió cirugía correctiva adicional.
DiscusiónLa reconstrucción de defectos cutáneos de la zona anterior de la oreja, sin alterar su arquitectura natural es un desafío quirúrgico11,14. Las principales técnicas empleadas son colgajos, injertos y cicatrización por segunda intención11.
El injerto cutáneo es una técnica válida y fácil de realizar, más oncológica que un colgajo pues su delgada cobertura facilitaría la detección precoz de una supuesta recidiva. Como inconvenientes, reduce la firmeza estructural de zona intervenida, la constricción centrípeta de la cicatriz puede afectar al CAE y la inmovilización del injerto es más compleja por los contornos irregulares de la oreja, aumentando secundariamente el riesgo de hematoma y necrosis6,15. La posibilidad de que prenda de forma completa depende de la preservación del pericondrio o retirada parcial de cartílago16. Esta técnica podría tener peores resultados estéticos respecto a la textura y el color de la piel, y por la depresión que se genera en su superficie2,5,11, y conllevar más tiempo su realización6. Una forma de acortar estos tiempos es usar injertos de espesor parcial de la piel pilosa adyacente16. En el único estudio comparativo, prospectivo y aleatorizado, en 40 pacientes con cáncer de piel de la concha auricular, los resultados cosméticos y funcionales fueron significativamente mejores para el colgajo respecto al injerto y el tiempo quirúrgico menor: 33 min (rango 21 a 46) frente a 46 min del injerto (rango 32 a 57). Concluyen los autores que el colgajo sería de elección en defectos conchales6.
La cicatrización por segunda intención es una opción frecuentemente usada en esta área11,17, con muy buenos resultados cosméticos y funcionales. Es muy buena opción en defectos de pequeño tamaño, o si precisamos un menor tiempo quirúrgico en pacientes pluripatológicos, aunque luego supondrá mayor número de curas17. Habría, sin embargo, un mayor riesgo de condritis e infecciones y el retraso de la cicatrización puede ser llamativo, especialmente en defectos de mayor tamaño15,18.
El CIPG es una técnica descrita en la literatura para la reconstrucción de defectos de la cara anterior de la oreja, principalmente de la concha auricular, tanto por resección de tumores como por quemaduras10. Fue descrito por primera vez en 1972 por Masson y posteriormente otros autores han detallado mejoras de la técnica original7,19,20. Se caracteriza por proporcionar piel de la región retroauricular mastoidea ipsolateral. La zona anterior del PA recibe vascularización de la arteria temporal superficial que emite 2-3 arterias auriculares anteriores y la zona retroauricular la recibe de la arteria auricular posterior que incluye ramos perforantes, de forma que ambos territorios, anterior y posterior, se anastomosan de forma completa. Además, ambas arterias terminan formando una arcada vascular en el surco aurículo-cefálico, creando un territorio de gran irrigación superficial y profunda11,21,22, formada por vasos procedentes de todas direcciones, lo que se ha demostrado en cadáveres22, y hace que sea una excelente zona para situar el pedículo de tipo aleatorizado como el del CIPG14.
La técnica de este colgajo es sencilla y rápida de realizar11,14,23. Permite el cierre de grandes defectos en un solo tiempo quirúrgico (está descrita la reconstrucción de defectos de hasta 6cm de diámetro24) con mínimo riesgo de necrosis23. En una serie reciente, ocurrió necrosis en <1% de los casos (2 de 202 CPIG) y fue de espesor parcial13. Un mayor diámetro de la zona extirpada posibilita el mayor grosor en el pedículo y un túnel de más diámetro, lo cual favorece la vitalidad del colgajo y asegura los márgenes oncológicos7.
La mayoría de los autores6,20 recomiendan extirpar cartílago subyacente al resecar el tumor. Y siempre es necesario la extirpación al menos parcial del mismo, pues es lo que permite el movimiento y la tunelización del colgajo desde la zona retroauricular hacia la zona anterior11. De hecho, otro nombre utilizado es «colgajo en isla transcartílago»13. En el momento de realizar la incisión del colgajo, se debe cuidar de que esta sea profunda y en vertical hacia el periostio en la zona de la mastoides y hacia el pericondrio en la cara posterior de la oreja; esto ayuda a preservar la irrigación que le llega desde el SAT y aumenta la movilidad del colgajo11. El sitio donante tiene una piel laxa, de color y textura idénticas a la cara anterior de la oreja y permite ocultar la cicatriz2,6,7. Todo esto hace que sea una técnica con excelentes resultados cosméticos.
Como en todo colgajo, es crucial un adecuado margen quirúrgico que asegure la resección completa, y un muy buen estudio histológico de la pieza. La cirugía de Mohs es de elección al ser el PA una localización de riesgo. La mayoría de las series de CPIG publicadas no hicieron Mohs5,6,9 sin que se documentaran recurrencias, aunque el seguimiento fue corto (media 24 meses frente a 40 en nuestra serie). Las indicaciones de Mohs se han ido ampliando en el tiempo, siendo ineludible en tumores faciales recurrentes pues se ha demostrado que evita de forma significativa nuevas recurrencias a los 5 años25,26. Y esas recurrencias también son comunes en CBC primarios de más de 1cm en áreas de riesgo a largo plazo (10 años), el 12% frente a menos del 5% con Mohs27. Por tanto, hoy día no se recomienda realizar el CPIG mediante cirugía convencional sin control de márgenes. El riesgo es aún mayor para cirujanos no expertos en cáncer de piel y cuando se sospeche infiltración del cartílago. Ante esta sospecha, es crucial la extirpación en bloque del cartílago para un buen estudio histológico de la pieza, y asegurar la extirpación completa del tumor. El cartílago es una buena barrera y es poco común una infiltración de espesor completo, lo habitual es que los cordones tumorales progresen paralelos a esta estructura anatómica. Al resecar cartílago para hacer una puerta giratoria, si dejamos bordes afectados, la recidiva/persistencia puede crecer hacia el plano posterior e infiltrar en profundidad. De ahí la importancia de asegurar bordes libres a la hora de reconstruir con esta técnica. El marcado de la pieza y el subsecuente estudio histológico detallado es clave. En nuestra serie de 17 casos no hubo ninguna recidiva en el fondo, tampoco en más de 60 procedimientos de CIPG publicados resecando cartílago y sin Mohs5,6,20.
Una de las desventajas de este colgajo es que la zona retroauricular es un campo quirúrgico con difícil visualización; podemos mejorarla mediante la colocación de suturas en el hélix que permitan realizar la tracción anterior del PA. Otra desventaja es el riesgo de retracción de la oreja al cuero cabelludo, creando una asimetría respecto al oído no intervenido5,15,28, aunque es difícil visualizar los 2pabellones de forma simultánea. Este efecto es menos llamativo en la concha, pero en otras concavidades como antehélix o fosa triangular puede «pegar» demasiado el PA a la región mastoidea y resultar en una asimetría más notoria en especial en personas con poco pelo.
En cualquier caso, los casos presentados en esta serie y los de otros autores demuestran que el CIPG es una solución factible no solo en tumores de la concha, donde sería de elección6,29, sino también en defectos de antihélix, la fosa triangular y la fosa escafoidea13,14,20,23 con buenos resultados.
En conclusión, la reconstrucción mediante CIPG permite la resección completa de tumores de gran tamaño, preservando la estructura y la funcionalidad del PA intervenido y con excelentes resultados estéticos. Es un procedimiento de dificultad media y de rápida factura (tabla 4). Es crucial una resección oncológica con margen suficiente y un buen estudio histológico, preferiblemente con control de márgenes. El CIPG es una buena opción reconstructiva de la concha auricular, con superioridad sobre otras técnicas, principalmente cuando hay falta de pericondrio5,7. Tiene igualmente muy buenos resultados en otras zonas auriculares como el antihélix, lo cual evidencia que este colgajo es una versátil opción para la reconstrucción de defectos anteriores de la oreja, con una tasa de éxito elevada.
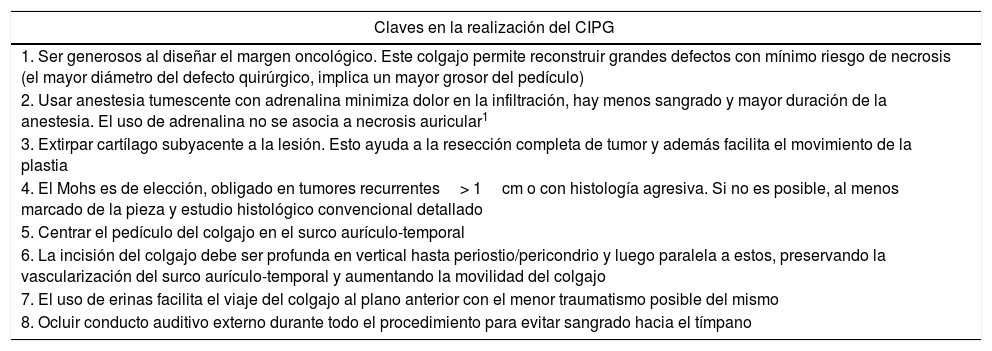
Sugerencias para la realización exitosa de una reconstrucción mediante el CIPG
| Claves en la realización del CIPG |
|---|
| 1. Ser generosos al diseñar el margen oncológico. Este colgajo permite reconstruir grandes defectos con mínimo riesgo de necrosis (el mayor diámetro del defecto quirúrgico, implica un mayor grosor del pedículo) |
| 2. Usar anestesia tumescente con adrenalina minimiza dolor en la infiltración, hay menos sangrado y mayor duración de la anestesia. El uso de adrenalina no se asocia a necrosis auricular1 |
| 3. Extirpar cartílago subyacente a la lesión. Esto ayuda a la resección completa de tumor y además facilita el movimiento de la plastia |
| 4. El Mohs es de elección, obligado en tumores recurrentes> 1cm o con histología agresiva. Si no es posible, al menos marcado de la pieza y estudio histológico convencional detallado |
| 5. Centrar el pedículo del colgajo en el surco aurículo-temporal |
| 6. La incisión del colgajo debe ser profunda en vertical hasta periostio/pericondrio y luego paralela a estos, preservando la vascularización del surco aurículo-temporal y aumentando la movilidad del colgajo |
| 7. El uso de erinas facilita el viaje del colgajo al plano anterior con el menor traumatismo posible del mismo |
| 8. Ocluir conducto auditivo externo durante todo el procedimiento para evitar sangrado hacia el tímpano |
Los autores declaran no tener ningún conflicto de intereses.