La práctica de automedicación ha experimentado un aumento en las últimas décadas, oscilando su prevalencia entre el 46 y el 53,3%1. El mayor conocimiento y el fácil acceso a los fármacos convierten al personal sanitario y a los estudiantes de Medicina en un grupo especialmente susceptible de automedicarse, con los potenciales riesgos que esto supone (reacciones adversas, interacciones con otros medicamentos, enmascaramiento de la enfermedad real si el diagnóstico es incorrecto, o entrañar un problema de salud pública debido al aumento de las resistencias a los antibióticos)2. Existen pocos trabajos sobre autotratamiento en dermatología3,4, siendo más escasos los que analizan esta práctica en estudiantes de Ciencias de la Salud5–9. El objetivo principal de este estudio fue conocer la prevalencia de autotratamiento de lesiones cutáneas en estudiantes de Medicina. Secundariamente se trató de determinar si el curso académico influía en la prevalencia de automedicación.
Se diseñó un estudio descriptivo transversal, basado en las respuestas de una encuesta anónima, realizada a los estudiantes de Medicina de la Universidad de Santiago de Compostela. Se recogieron datos sociodemográficos e información acerca de la realización de autotratamiento y las características de esta práctica.
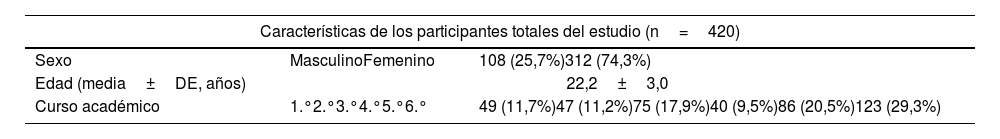
La encuesta fue completada por 420 estudiantes (74,3% mujeres, edad media de 22,2 años). El 81% realizó autotratamiento para cualquier enfermedad en alguna ocasión, y el 51,7% lo hizo para tratar lesiones cutáneas (tabla 1).
Características sociodemográficas de los participantes en el estudio
| Características de los participantes totales del estudio (n=420) | ||
|---|---|---|
| Sexo | MasculinoFemenino | 108 (25,7%)312 (74,3%) |
| Edad (media±DE, años) | 22,2±3,0 | |
| Curso académico | 1.°2.°3.°4.°5.°6.° | 49 (11,7%)47 (11,2%)75 (17,9%)40 (9,5%)86 (20,5%)123 (29,3%) |
| Características de los estudiantes que realizaron autotratamiento | ||
|---|---|---|
| Características de los estudiantes que realizaron autotratamiento para cualquier enfermedad (n=340) | Características de los estudiantes que realizaron autotratamiento para enfermedades dermatológicas (n=217) | |
| Sexo: | ||
| Masculino | 86 (25,3%) | 55 (25,3%) |
| Femenino | 254 (74,7%) | 162 (74,7%) |
| Edad media±DE (años) | 22,3±3,1 | 22,6±3,1 |
| Curso académico: | ||
| 1.° | 37 (10,9%) | 18 (83%) |
| 2.° | 36 (10,6%) | 22 (10,1%) |
| 3.° | 60 (17,6%) | 34 (15,7%) |
| 4.° | 33 (9,7%) | 24 (11,1%) |
| 5.° | 72 (21,2%) | 50 (23,0%) |
| 6.° | 102 (30,0%) | 69 (31,8%) |
DE: desviación estándar.
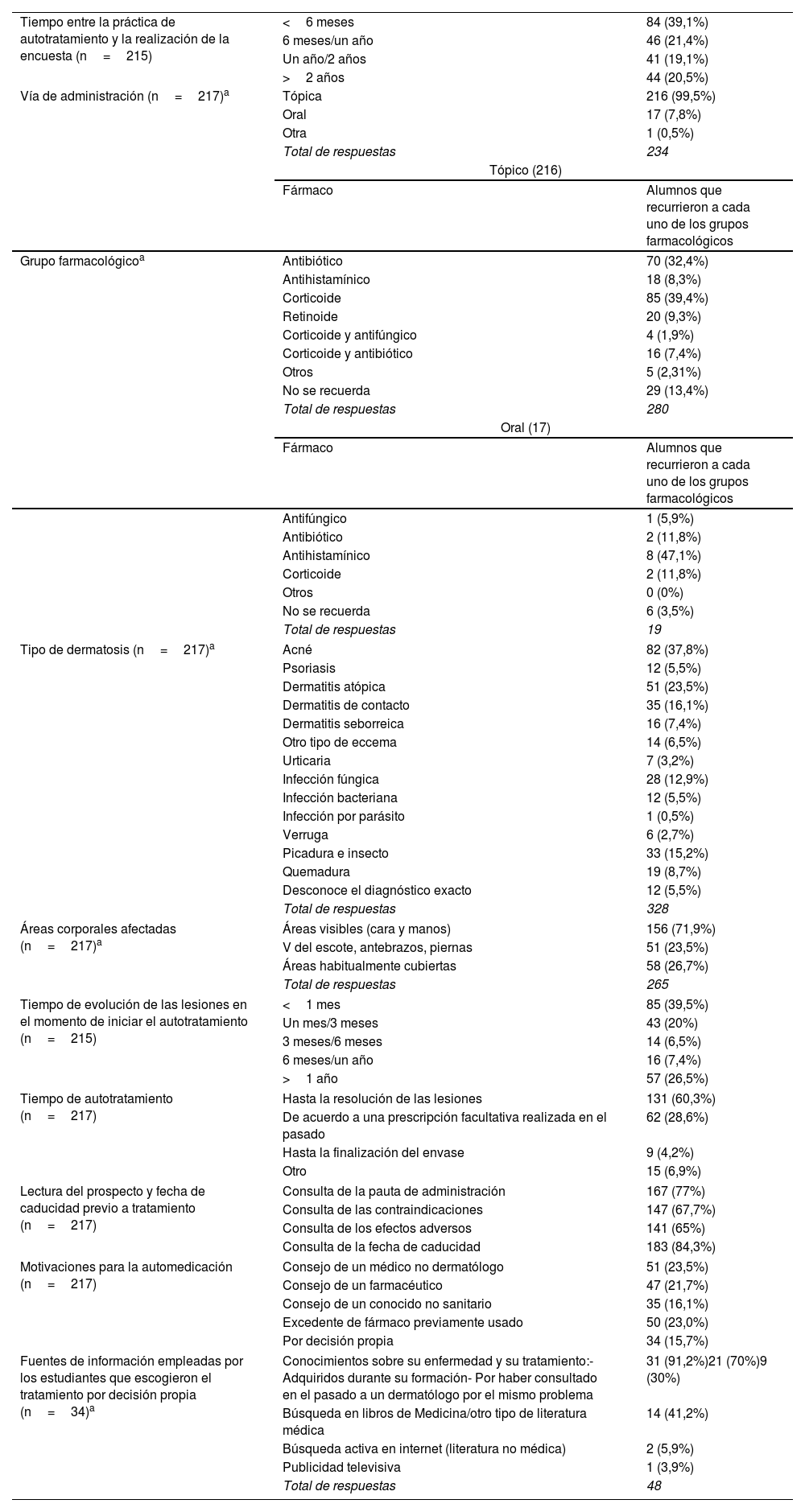
Las características del autotratamiento para enfermedades dermatológicas se recogen en la tabla 2. La vía de administración más utilizada fue la tópica (99,5%), destacando los corticoides (39,4%), seguidos de los antibióticos (32,4%) y los antifúngicos (15,3%). La vía oral fue empleada en el 7,8% de los encuestados, siendo los antihistamínicos los fármacos más representados (35,3%), seguidos de los antibióticos (11,8%) y los corticoides (11,8%). El acné fue la enfermedad que más frecuentemente motivó la automedicación (37,8%), seguida de la dermatitis atópica (23,5%) y la dermatitis de contacto (16,1%). La mayoría de los estudiantes empleó la automedicación para lesiones situadas en áreas visibles (71,9%), inició el autotratamiento en el primer mes desde el inicio de las lesiones (39,5%), y casi dos tercios lo mantuvo hasta su resolución (60,3%). La mayoría de los estudiantes leyó el prospecto antes de iniciar el tratamiento. Las motivaciones que impulsaron la automedicación fueron el consejo de un médico no dermatólogo (23,5%) o de un farmacéutico (21,7%), o el empleo de excedente de tratamientos previamente utilizados (23,0%). El porcentaje minoritario (15,7%) escogió el fármaco por decisión propia. De este último grupo, el 91,2% basó su decisión en conocimientos previos sobre su enfermedad. El 41,5% de los alumnos que realizó autotratamiento aconsejaría a otra persona sobre qué tratamiento aplicar en caso de tener una afectación similar a la suya.
Características del autotratamiento para enfermedades dermatológicas
| Tiempo entre la práctica de autotratamiento y la realización de la encuesta (n=215) | <6 meses | 84 (39,1%) |
| 6 meses/un año | 46 (21,4%) | |
| Un año/2 años | 41 (19,1%) | |
| >2 años | 44 (20,5%) | |
| Vía de administración (n=217)a | Tópica | 216 (99,5%) |
| Oral | 17 (7,8%) | |
| Otra | 1 (0,5%) | |
| Total de respuestas | 234 | |
| Tópico (216) | ||
| Fármaco | Alumnos que recurrieron a cada uno de los grupos farmacológicos | |
| Grupo farmacológicoa | Antibiótico | 70 (32,4%) |
| Antihistamínico | 18 (8,3%) | |
| Corticoide | 85 (39,4%) | |
| Retinoide | 20 (9,3%) | |
| Corticoide y antifúngico | 4 (1,9%) | |
| Corticoide y antibiótico | 16 (7,4%) | |
| Otros | 5 (2,31%) | |
| No se recuerda | 29 (13,4%) | |
| Total de respuestas | 280 | |
| Oral (17) | ||
| Fármaco | Alumnos que recurrieron a cada uno de los grupos farmacológicos | |
| Antifúngico | 1 (5,9%) | |
| Antibiótico | 2 (11,8%) | |
| Antihistamínico | 8 (47,1%) | |
| Corticoide | 2 (11,8%) | |
| Otros | 0 (0%) | |
| No se recuerda | 6 (3,5%) | |
| Total de respuestas | 19 | |
| Tipo de dermatosis (n=217)a | Acné | 82 (37,8%) |
| Psoriasis | 12 (5,5%) | |
| Dermatitis atópica | 51 (23,5%) | |
| Dermatitis de contacto | 35 (16,1%) | |
| Dermatitis seborreica | 16 (7,4%) | |
| Otro tipo de eccema | 14 (6,5%) | |
| Urticaria | 7 (3,2%) | |
| Infección fúngica | 28 (12,9%) | |
| Infección bacteriana | 12 (5,5%) | |
| Infección por parásito | 1 (0,5%) | |
| Verruga | 6 (2,7%) | |
| Picadura e insecto | 33 (15,2%) | |
| Quemadura | 19 (8,7%) | |
| Desconoce el diagnóstico exacto | 12 (5,5%) | |
| Total de respuestas | 328 | |
| Áreas corporales afectadas (n=217)a | Áreas visibles (cara y manos) | 156 (71,9%) |
| V del escote, antebrazos, piernas | 51 (23,5%) | |
| Áreas habitualmente cubiertas | 58 (26,7%) | |
| Total de respuestas | 265 | |
| Tiempo de evolución de las lesiones en el momento de iniciar el autotratamiento (n=215) | <1 mes | 85 (39,5%) |
| Un mes/3 meses | 43 (20%) | |
| 3 meses/6 meses | 14 (6,5%) | |
| 6 meses/un año | 16 (7,4%) | |
| >1 año | 57 (26,5%) | |
| Tiempo de autotratamiento (n=217) | Hasta la resolución de las lesiones | 131 (60,3%) |
| De acuerdo a una prescripción facultativa realizada en el pasado | 62 (28,6%) | |
| Hasta la finalización del envase | 9 (4,2%) | |
| Otro | 15 (6,9%) | |
| Lectura del prospecto y fecha de caducidad previo a tratamiento (n=217) | Consulta de la pauta de administración | 167 (77%) |
| Consulta de las contraindicaciones | 147 (67,7%) | |
| Consulta de los efectos adversos | 141 (65%) | |
| Consulta de la fecha de caducidad | 183 (84,3%) | |
| Motivaciones para la automedicación (n=217) | Consejo de un médico no dermatólogo | 51 (23,5%) |
| Consejo de un farmacéutico | 47 (21,7%) | |
| Consejo de un conocido no sanitario | 35 (16,1%) | |
| Excedente de fármaco previamente usado | 50 (23,0%) | |
| Por decisión propia | 34 (15,7%) | |
| Fuentes de información empleadas por los estudiantes que escogieron el tratamiento por decisión propia (n=34)a | Conocimientos sobre su enfermedad y su tratamiento:- Adquiridos durante su formación- Por haber consultado en el pasado a un dermatólogo por el mismo problema | 31 (91,2%)21 (70%)9 (30%) |
| Búsqueda en libros de Medicina/otro tipo de literatura médica | 14 (41,2%) | |
| Búsqueda activa en internet (literatura no médica) | 2 (5,9%) | |
| Publicidad televisiva | 1 (3,9%) | |
| Total de respuestas | 48 | |
Se objetivó una mayor prevalencia de automedicación para lesiones cutáneas en cursos superiores (cuarto a sexto) con respecto a cursos inferiores (57,4 vs. 43,3%; p=0,004). La edad media fue significativamente mayor en los estudiantes que realizaron autotratamiento (p<0,05 para automedicación para cualquier motivo y para lesiones dermatológicas).
Los datos publicados sobre el autotratamiento para enfermedades dermatológicas son escasos, si bien se trata de una práctica común. Una revisión sistemática que analizó 6 estudios transversales centrados en el autotratamiento para diferentes dermatosis en la población general observó que la prevalencia oscilaba entre el 6 y el 67,7%3.
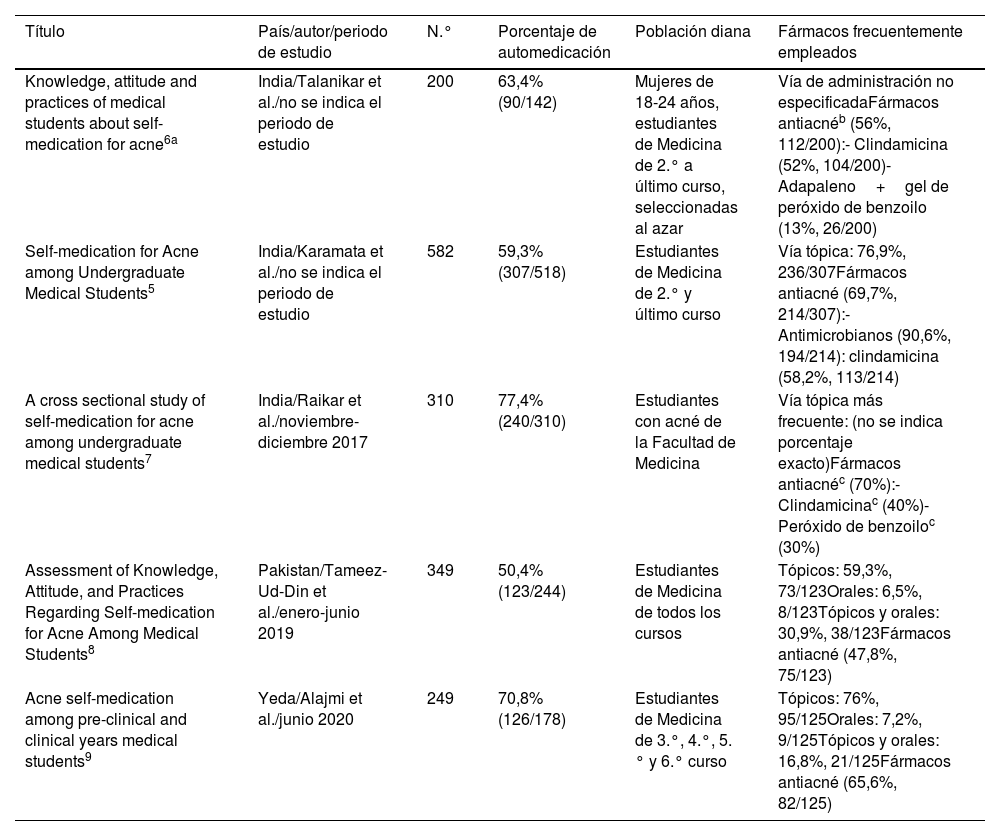
Centrándose en los estudiantes de Medicina, la automedicación es aún más frecuente. Los estudios que aportan datos sobre este grupo poblacional (material suplementario), observaron prevalencias de autotratamiento para cualquier enfermedad de entre el 7,32 y el 100%, siendo en el 50% de los trabajos superior al 75%, en línea con nuestros resultados (81%). En el ámbito del autotratamiento para lesiones cutáneas, los estudios se centran en el autotratamiento del acné, cuya prevalencia osciló entre el 50,4 y el 77,4% (tabla 3)5–9. Al igual que en el presente trabajo, 2 de estos estudios constataron que a medida que aumentaba el curso académico, mayor era este porcentaje8,9. El carácter leve de la enfermedad fue la principal razón que impulsó el autotratamiento en los estudiantes de Medicina con acné5,6,8,9.
Estudios sobre autotratamiento para lesiones cutáneas en estudiantes de Medicina publicados en la literatura
| Título | País/autor/periodo de estudio | N.° | Porcentaje de automedicación | Población diana | Fármacos frecuentemente empleados |
|---|---|---|---|---|---|
| Knowledge, attitude and practices of medical students about self-medication for acne6a | India/Talanikar et al./no se indica el periodo de estudio | 200 | 63,4% (90/142) | Mujeres de 18-24 años, estudiantes de Medicina de 2.° a último curso, seleccionadas al azar | Vía de administración no especificadaFármacos antiacnéb (56%, 112/200):- Clindamicina (52%, 104/200)- Adapaleno+gel de peróxido de benzoilo (13%, 26/200) |
| Self-medication for Acne among Undergraduate Medical Students5 | India/Karamata et al./no se indica el periodo de estudio | 582 | 59,3% (307/518) | Estudiantes de Medicina de 2.° y último curso | Vía tópica: 76,9%, 236/307Fármacos antiacné (69,7%, 214/307):- Antimicrobianos (90,6%, 194/214): clindamicina (58,2%, 113/214) |
| A cross sectional study of self-medication for acne among undergraduate medical students7 | India/Raikar et al./noviembre-diciembre 2017 | 310 | 77,4% (240/310) | Estudiantes con acné de la Facultad de Medicina | Vía tópica más frecuente: (no se indica porcentaje exacto)Fármacos antiacnéc (70%):- Clindamicinac (40%)- Peróxido de benzoiloc (30%) |
| Assessment of Knowledge, Attitude, and Practices Regarding Self-medication for Acne Among Medical Students8 | Pakistan/Tameez-Ud-Din et al./enero-junio 2019 | 349 | 50,4% (123/244) | Estudiantes de Medicina de todos los cursos | Tópicos: 59,3%, 73/123Orales: 6,5%, 8/123Tópicos y orales: 30,9%, 38/123Fármacos antiacné (47,8%, 75/123) |
| Acne self-medication among pre-clinical and clinical years medical students9 | Yeda/Alajmi et al./junio 2020 | 249 | 70,8% (126/178) | Estudiantes de Medicina de 3.°, 4.°, 5.° y 6.° curso | Tópicos: 76%, 95/125Orales: 7,2%, 9/125Tópicos y orales: 16,8%, 21/125Fármacos antiacné (65,6%, 82/125) |
Es importante resaltar que muchos estudiantes de Medicina se sienten seguros de sus conocimientos farmacológicos, lo que favorece la automedicación y la recomendación de tratamiento a un tercero. En la población de estudio, el 41,5% haría esta recomendación, cifra que se situó entre el 26,7 y el 50% en los trabajos sobre estudiantes de Medicina con acné5,8. Este dato es preocupante ya que el diagnóstico y el tratamiento pueden no ser correctos, al no existir una consulta dermatológica previa.
Deben resaltarse la recogida retrospectiva de la información, la evaluación de estudiantes de una sola Facultad de Medicina y el empleo de un cuestionario no validado como limitaciones de este trabajo.
Como conclusión, en la población de estudiantes de Medicina evaluada, la prevalencia de automedicación para lesiones cutáneas fue elevada, siendo significativamente mayor en alumnos de cursos superiores. Estos hallazgos ponen de manifiesto la necesidad de incrementar la formación en los estudiantes de Medicina acerca de la importancia de un uso adecuado y racional de los fármacos dermatológicos, inculcando el buen hacer en el ejercicio profesional sin banalizar la trascendencia que supone una recomendación terapéutica. Asimismo, un mayor control de las dispensaciones sin receta, junto con la reducción en las listas de espera que posibiliten un acceso más rápido a la consulta especializada, contribuirían a disminuir el autotratamiento, pues el empoderamiento del paciente para el autocontrol de su enfermedad cutánea tendrá sentido cuando exista un diagnóstico certero y una orientación terapéutica por parte de un dermatólogo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.