El pilomatricoma es una neoplasia benigna con diferenciación a las células de la matriz del folículo piloso1.
Aparece con una frecuencia mayor en los menores de 30 años1, aunque se ha descrito un segundo pico de incidencia entre los 50 y los 65 años2.
Dado que en la mayor parte de la literatura se describen 2 picos de edad de mayor incidencia, el objetivo de este estudio es realizar un análisis comparativo de las características de los pilomatricomas según la edad de presentación.
Material y métodosSe realizó una revisión retrospectiva de 287 casos de pilomatricomas confirmados histológicamente entre 1992 y 2023 del Área Sanitaria Sur de Sevilla. Posteriormente, se hizo un análisis de sus características comparando 3 grupos de edad (≤20, 21-59 y ≥60 años).
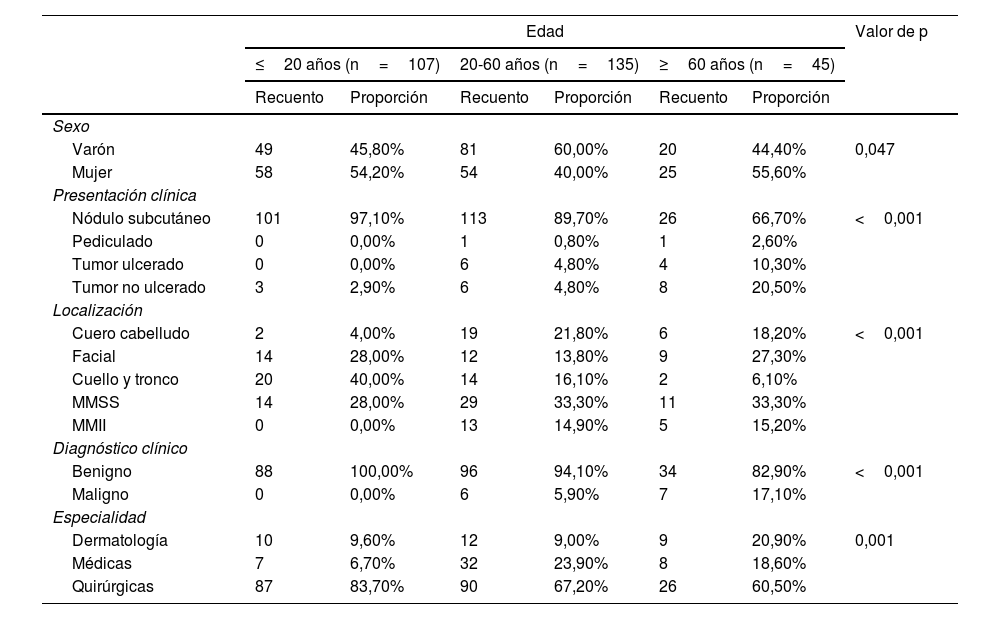
ResultadosLa mayor proporción de casos estaba en los menores de 20 años (37,3%), seguido por el que estaban entre los 40 y 64 años (31%). El 52% de los casos eran varones. Se observó un predominio de varones entre los 21 y 59 años, y de mujeres en los otros grupos.
En todas las franjas de edad, la presentación más frecuente fue como nódulo subcutáneo. Sin embargo, en los mayores de 60 años hubo una mayor proporción de lesiones en forma de tumor y ulceración.
Las lesiones se localizaron más frecuentemente en los miembros superiores, excepto en los menores de 20 años donde se presentaban principalmente en el cuello y en el tronco. Entre los 21-59 años, era más común en el cuero cabelludo y en los miembros inferiores que en los otros 2 grupos.
El diagnóstico preoperatorio fue correcto en solo un 2,5% de los casos. El diagnóstico diferencial incluyó otras tumoraciones benignas, entre las que el quiste fue la más frecuente, y malignas.
En el 100% de los más jóvenes, el pilomatricoma se orientó como una lesión benigna. En cambio, en los mayores de 60 años, fue confundido con un tumor maligno en el 17,1% de los casos.
La mayoría de los casos fueron valorados por cirugía general (63,3%) y otras especialidades quirúrgicas. Los pacientes de mediana edad fueron atendidos por especialidades médicas (atención primaria y medicina interna) en una mayor proporción que en los otros grupos. Solo el 11% de los pacientes fue valorado por dermatología, más frecuentemente los pacientes de mayor edad (tabla 1).
Resultados principales del estudio
| Edad | Valor de p | ||||||
|---|---|---|---|---|---|---|---|
| ≤20 años (n=107) | 20-60 años (n=135) | ≥60 años (n=45) | |||||
| Recuento | Proporción | Recuento | Proporción | Recuento | Proporción | ||
| Sexo | |||||||
| Varón | 49 | 45,80% | 81 | 60,00% | 20 | 44,40% | 0,047 |
| Mujer | 58 | 54,20% | 54 | 40,00% | 25 | 55,60% | |
| Presentación clínica | |||||||
| Nódulo subcutáneo | 101 | 97,10% | 113 | 89,70% | 26 | 66,70% | <0,001 |
| Pediculado | 0 | 0,00% | 1 | 0,80% | 1 | 2,60% | |
| Tumor ulcerado | 0 | 0,00% | 6 | 4,80% | 4 | 10,30% | |
| Tumor no ulcerado | 3 | 2,90% | 6 | 4,80% | 8 | 20,50% | |
| Localización | |||||||
| Cuero cabelludo | 2 | 4,00% | 19 | 21,80% | 6 | 18,20% | <0,001 |
| Facial | 14 | 28,00% | 12 | 13,80% | 9 | 27,30% | |
| Cuello y tronco | 20 | 40,00% | 14 | 16,10% | 2 | 6,10% | |
| MMSS | 14 | 28,00% | 29 | 33,30% | 11 | 33,30% | |
| MMII | 0 | 0,00% | 13 | 14,90% | 5 | 15,20% | |
| Diagnóstico clínico | |||||||
| Benigno | 88 | 100,00% | 96 | 94,10% | 34 | 82,90% | <0,001 |
| Maligno | 0 | 0,00% | 6 | 5,90% | 7 | 17,10% | |
| Especialidad | |||||||
| Dermatología | 10 | 9,60% | 12 | 9,00% | 9 | 20,90% | 0,001 |
| Médicas | 7 | 6,70% | 32 | 23,90% | 8 | 18,60% | |
| Quirúrgicas | 87 | 83,70% | 90 | 67,20% | 26 | 60,50% | |
MMII: miembros inferiores; MMSS: miembros superiores.
No se hallaron diferencias estadísticamente significativas entre los grupos de edad en el tamaño de la lesión (mediana=1,2cm), la presencia de lesiones asociadas (3,5% de los casos, siendo el quiste la más frecuente) o la existencia de múltiples lesiones (3,5%).
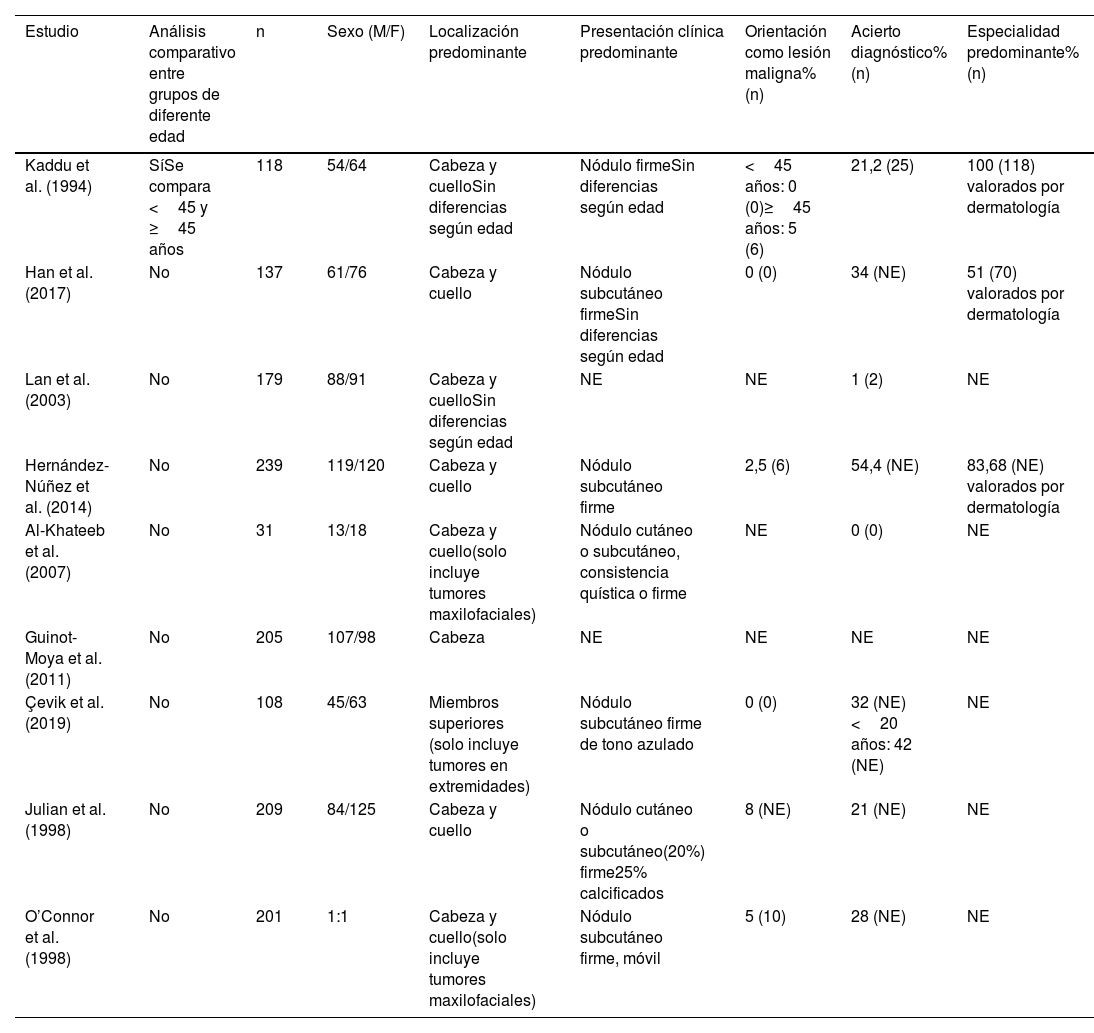
DiscusiónNuestra población muestra una distribución bimodal que concuerda con las observaciones realizadas por otros investigadores1,3,4.
Existe un predominio de varones, al igual que en los trabajos realizados por Ming-Ying et al.3 y Guinot-Moya et al.5.
Según los datos obtenidos, la edad influye en el aspecto clínico de la lesión, en contraste con el análisis de Kaddu et al.1 en el que no se observaron diferencias.
Existe una concordancia entre nuestra serie y otros trabajos en cuanto al tamaño de la lesión y en la proporción de pacientes con tumores múltiples3,5–8.
En la mayor parte de la literatura, la cabeza y el cuello son las localizaciones más frecuentes2–6,9, mientras que en nuestra serie fue el miembro superior. No obstante, no es comparable dado que dividimos el polo cefálico en «facial» y «cuero cabelludo», y cuantificamos los tumores cervicales junto con los presentes en tronco.
Es infrecuente comunicar la existencia de lesiones asociadas, pero tanto en la serie de Hernández-Núñez et al.9 como en la nuestra, el quiste fue la más frecuente (72,7%).
El acierto diagnóstico preoperatorio es bajo3,4,7, solo 6 casos (2,5%). Esta baja proporción contrasta con las cifras presentadas por Hernández-Núñez et al. y Han et al. del 54,49 y 34,5%2, respectivamente, probablemente debido a que en dichas series la mayoría de los pacientes fueron evaluados por dermatólogos. Coincidimos con Julián et al. en que el diagnóstico correcto es realizado fundamentalmente por dermatólogos (5 casos)4, revelando una falta de familiarización con este tumor por parte de otros profesionales.
El quiste se erige como el principal diagnóstico diferencial tanto en la literatura examinada2–4,6,9,10 como en el presente trabajo. El 5,6% de los casos fue orientado prequirúrgicamente como un tumor maligno, un porcentaje levemente inferior al reportado por Julián et al.4 Al igual que Kaddu et al., observamos que conforme aumenta la edad, aumenta la proporción de diagnóstico clínico de afección maligna (tabla 2)1.
Series previas sobre el pilomatricoma, y hallazgos relevantes para el presente estudio
| Estudio | Análisis comparativo entre grupos de diferente edad | n | Sexo (M/F) | Localización predominante | Presentación clínica predominante | Orientación como lesión maligna% (n) | Acierto diagnóstico% (n) | Especialidad predominante% (n) |
|---|---|---|---|---|---|---|---|---|
| Kaddu et al. (1994) | SíSe compara <45 y ≥45 años | 118 | 54/64 | Cabeza y cuelloSin diferencias según edad | Nódulo firmeSin diferencias según edad | <45 años: 0 (0)≥45 años: 5 (6) | 21,2 (25) | 100 (118) valorados por dermatología |
| Han et al. (2017) | No | 137 | 61/76 | Cabeza y cuello | Nódulo subcutáneo firmeSin diferencias según edad | 0 (0) | 34 (NE) | 51 (70) valorados por dermatología |
| Lan et al. (2003) | No | 179 | 88/91 | Cabeza y cuelloSin diferencias según edad | NE | NE | 1 (2) | NE |
| Hernández-Núñez et al. (2014) | No | 239 | 119/120 | Cabeza y cuello | Nódulo subcutáneo firme | 2,5 (6) | 54,4 (NE) | 83,68 (NE) valorados por dermatología |
| Al-Khateeb et al. (2007) | No | 31 | 13/18 | Cabeza y cuello(solo incluye tumores maxilofaciales) | Nódulo cutáneo o subcutáneo, consistencia quística o firme | NE | 0 (0) | NE |
| Guinot-Moya et al. (2011) | No | 205 | 107/98 | Cabeza | NE | NE | NE | NE |
| Çevik et al. (2019) | No | 108 | 45/63 | Miembros superiores (solo incluye tumores en extremidades) | Nódulo subcutáneo firme de tono azulado | 0 (0) | 32 (NE)<20 años: 42 (NE) | NE |
| Julian et al. (1998) | No | 209 | 84/125 | Cabeza y cuello | Nódulo cutáneo o subcutáneo(20%) firme25% calcificados | 8 (NE) | 21 (NE) | NE |
| O’Connor et al. (1998) | No | 201 | 1:1 | Cabeza y cuello(solo incluye tumores maxilofaciales) | Nódulo subcutáneo firme, móvil | 5 (10) | 28 (NE) | NE |
NE: no especificado.
El presente estudio incluye una de las series de mayor tamaño y un análisis comparativo más completo según la edad.
Las limitaciones de este trabajo son su diseño retrospectivo, que conlleva falta de homogeneidad en la recogida de datos, y la categorización de la localización de la lesión, distinta a la de trabajos previos, lo que dificulta su comparación con otros estudios.
ConclusionesEl diagnóstico de pilomatricoma es un reto para el facultativo, incluso para los especialistas en dermatología. La edad de presentación influye en la distribución del sexo, localización, presentación clínica y orientación diagnóstica.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores de este manuscrito declaran no tener ningún conflicto de intereses.