Paciente mujer de 58 años con antecedente de colangitis biliar primaria (diagnosticada en 2003), reflujo gastroesofágico y depresión. El 2015 es evaluada por Reumatología, en contexto de artralgias en muñecas, caderas y rodillas de dos años de evolución. Al interrogatorio refiere fatiga y fenómeno de Raynaud, niega fotosensibilidad y alopecia. Examen físico normal. Se inicia estudio por poliartralgias y se indica tratamiento con hidroxicloroquina 200 mg/día, ante lo cual los síntomas cesan (Raynaud incluido). En exámenes destaca capilaroscopía con telangiectasias periungueales. Resto normal (hemograma, VHS, perfil tiroideo, ANA, ENA, antiDNA, VDRL, complemento C3-C4, inmunoglobulinas). Se interpreta cuadro como enfermedad mixta del tejido conectivo.
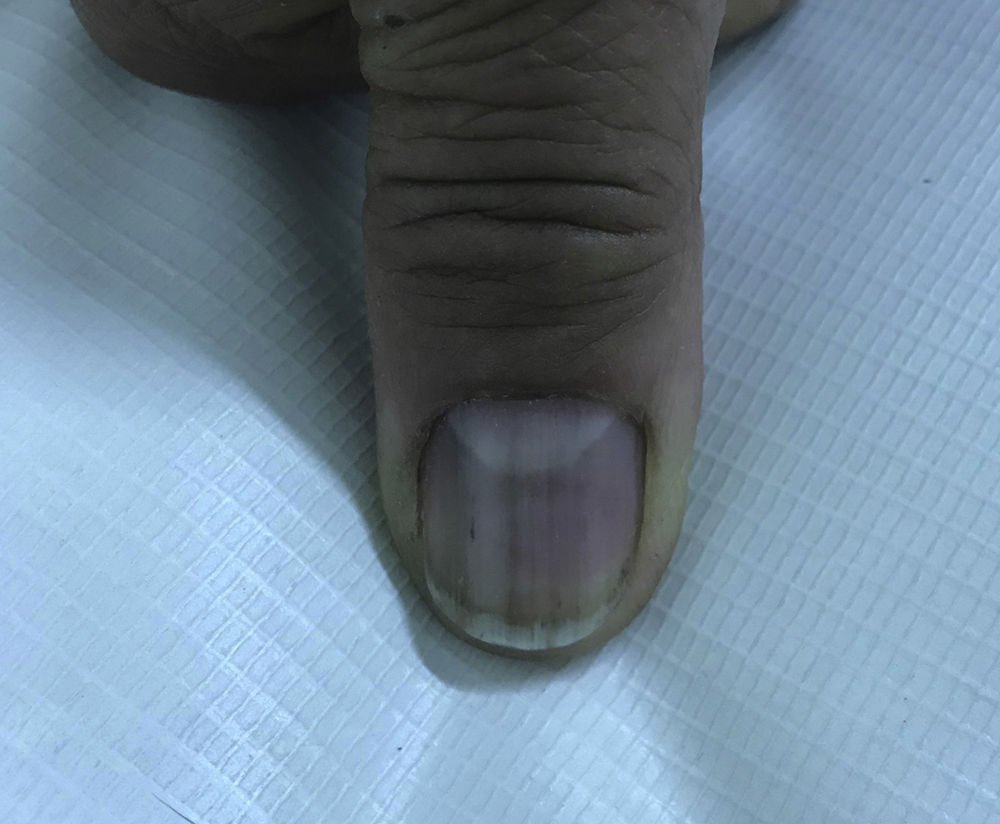
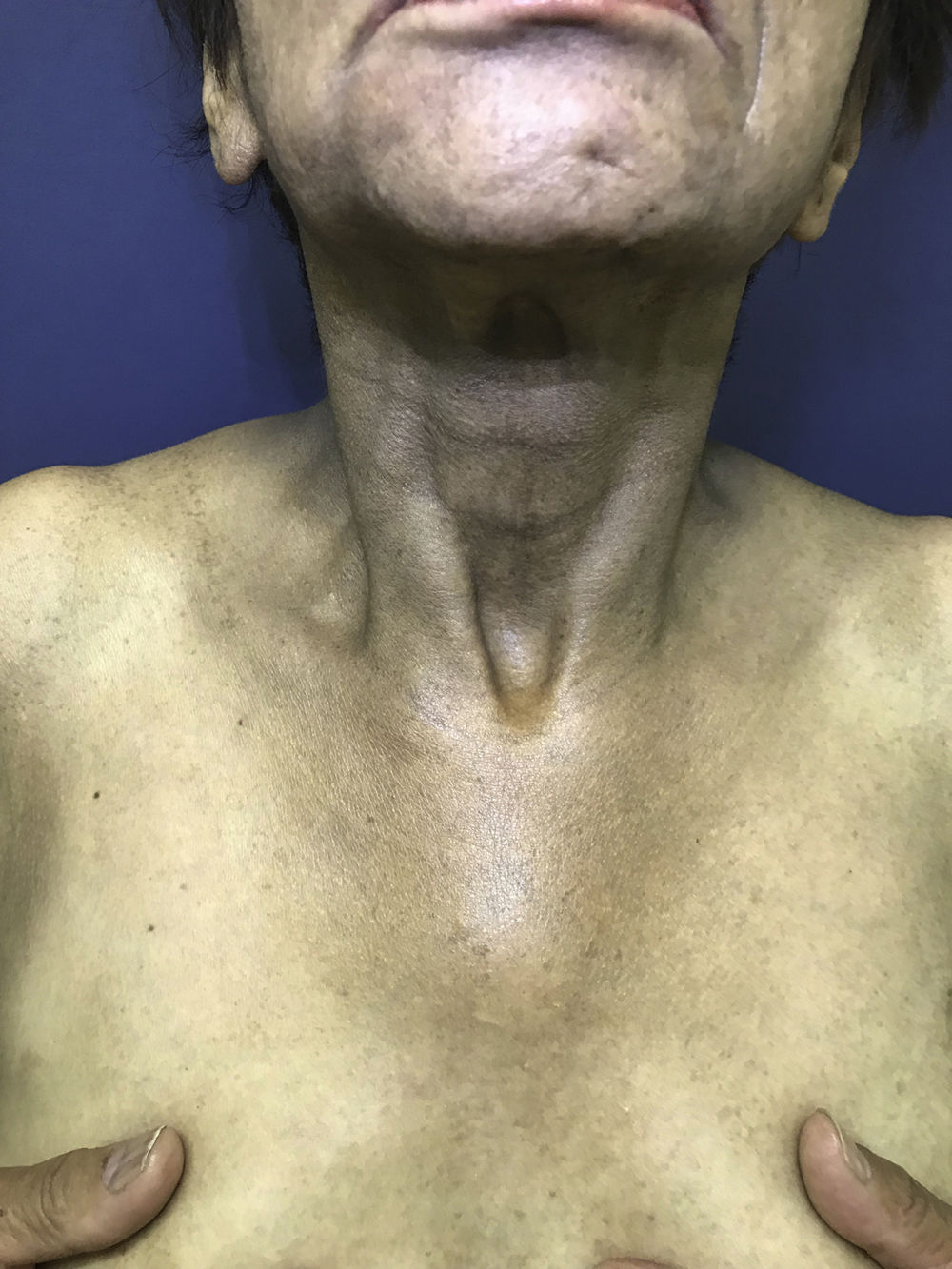
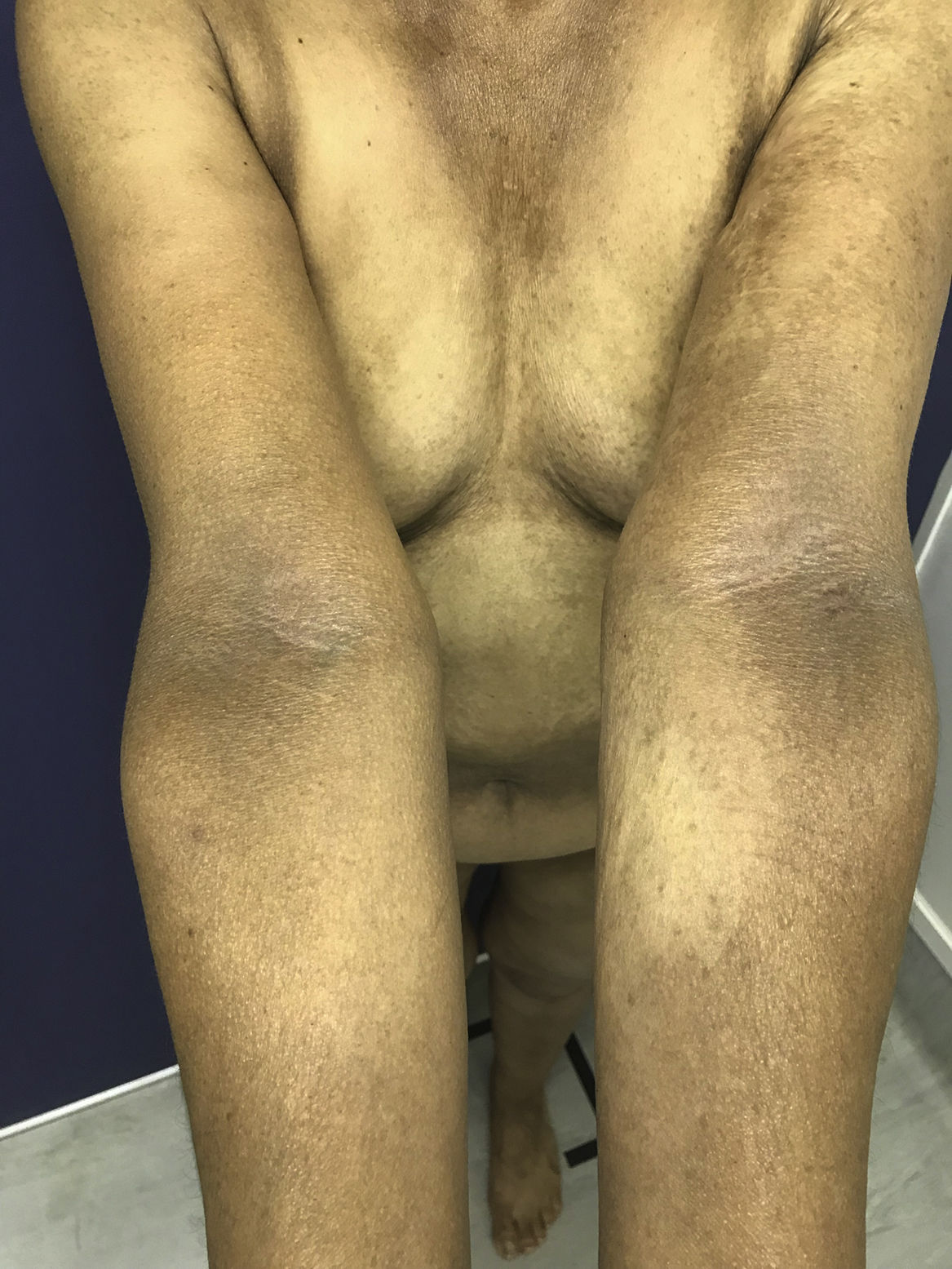
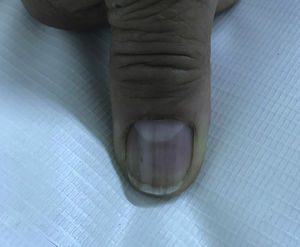
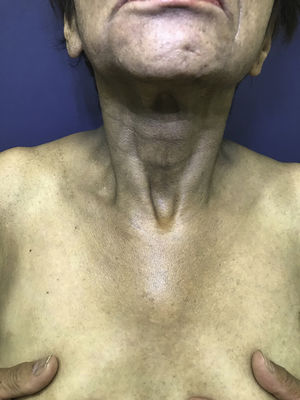
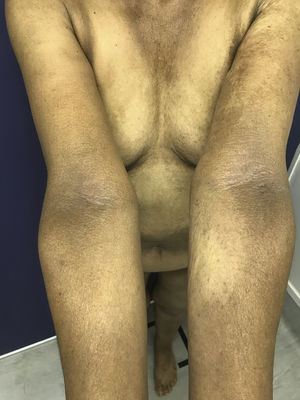
El 2018 es derivada a Dermatología por cuadro de dos años de evolución, caracterizado por oscurecimiento de la piel generalizado, progresivo, que involucra principalmente cuello y brazos. Utiliza hidroxicloroquina, ácido fólico, calcio, ácido ursodeoxicólico, omeprazol, venlafaxina y zopiclona. Sin alergias. Fototipo Fitzpatrick III. Al examen físico se observan parches hiperpigmentados café oscuros (cuello, dorso y extremidades superiores) asociado a melanoniquia longitudinal en todas las uñas (manos y pies), mucosa oral indemne. Biopsias de piel (escápula y cúbito izquierdo) compatibles con hiperpigmentación post-inflamatoria. Al interrogatorio, la temporalidad del cuadro coincide con el inicio de la administración de hidroxicloroquina (figs. 1, 2 y 3).
¿Cuál es el diagnóstico?
Diagnóstico y comentariosLa hiperpigmentación cutánea secundaria al uso de antimaláricos es un efecto adverso frecuente (10-25%), provocado mayoritariamente por cloroquina1-3. En 1944 se describe el primer caso durante la II Guerra Mundial, asociado al uso de mepacrina como profilaxis para la malaria4. Actualmente la hidroxicloroquina es el fármaco más usado dentro de este grupo. Se prescribe frecuentemente en enfermedades reumatológicas debido a sus propiedades inmunosupresoras y antiinflamatorias. Presenta además una menor tasa de efectos adversos, siendo el más importante el compromiso ocular1,3.
En la literatura se describen pocos casos de hiperpigmentación cutánea inducida por hidroxicloroquina, y el compromiso ungueal es el más infrecuente2. Se manifiesta como parches de color variable (azul-grisáceo, amarillo-café o morado oscuro) que pueden aparecer en mucosa oral (paladar duro y encías) y piel, principalmente en cara, tronco, dorso, uñas, cara anterior de brazos, manos, piernas y pies2,5. Las lesiones brotan entre cuatro a 70 meses luego de iniciado el tratamiento2. Con respecto a la fisiopatología, está demostrado que la hidroxicloroquina se deposita y se fija en tejidos que contienen melanina, sin embargo, el mecanismo exacto de hiperpigmentación se desconoce3. La melanoniquia longitudinal aparece cuando los melanocitos de la matriz ungueal son estimulados por alguna causa (traumatismo, enfermedad sistémica, iatrogenia, etc.), lo que provoca aumento de actividad o hiperplasia que tiene como consecuencia el depósito patológico de melanina en la placa ungueal6.
Existen también trabajos que han relacionado la aparición de melanoniquia con equimosis, uso concomitante de antiagregantes plaquetarios y tratamiento anticoagulante oral. Por esta razón, se ha postulado que un alto contenido de hemosiderina podría aumentar la actividad de los melanocitos en este contexto1,5.
Dentro del diagnóstico diferencial hay que descartar causas metabólicas (hemocromatosis, porfiria cutánea tarda, pelagra), endocrinológicas (hipertiroidismo, enfermedad de Addison, síndrome de Nelson, síndrome de secreción ectópica de ACTH), autoinmune (esclerosis sistémica, colangitis biliar primaria), neoplásicas (cáncer pulmonar, melanoma metastásico, micosis fungoide), intoxicación por metales (oro, plata) y drogas (AINES, clorpromacina, amiodarona, antineoplásicos y tetraciclinas)2.
Tras la suspensión de la hidroxicloroquina las lesiones han ido desapareciendo de manera paulatina, respuesta esperable en un cuadro generado por efecto adverso de medicamentos. No se evidenció compromiso ocular. Si bien la cirrosis biliar primaria es una causa de hiperpigmentación, se descartó por el tiempo de evolución (15 años) y la respuesta de la piel ante el inicio y suspensión del fármaco. La clínica y los estudios realizados en esta paciente descartaron las otras etiologías. Es posible que la hiperpigmentación no se resuelva por completo. Este primer caso reportado en Chile permite dar a conocer una manifestación potencialmente reversible, que de no ser identificada puede tener un gran impacto estético y psicológico en los pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.