El acantoma de células claras (ACC) es una lesión poco frecuente caracterizada histológicamente por la presencia de acantosis epidérmica a expensas de queratinocitos de citoplasma claro. Aunque se han descrito muchos casos clínicos de forma individual, se han publicado pocas series de pacientes con ACC. Nuestro objetivo fue analizar las características clínicas del ACC en nuestra población.
Material y métodosEstudio retrospectivo de los pacientes con ACC diagnosticados en el Hospital Universitario de Bellvitge en Barcelona, España, entre 1995-2021. Se revisaron las historias clínicas para obtener los siguientes datos: edad, sexo, localización, número de lesiones, diámetro, tiempo de evolución, características clínicas de los tumores, diagnóstico clínico de sospecha y el tratamiento realizado.
ResultadosSetenta pacientes con ACC fueron incluidos en el estudio (30 mujeres y 40 varones, edad media 62 años, DE 13). La mediana del tiempo de evolución fue de dos años, rango intercuartílico (RIQ) 4 y la del diámetro 6 mm, RIQ 5. Una paciente presentó lesiones múltiples. Las lesiones se localizaron en las extremidades inferiores en 57 pacientes (81%), en la cara posterior del tronco en ocho (11%), la cara anterior del tronco en cuatro (5%) y en las extremidades superiores en uno (1%). Se planteó el diagnóstico clínico de ACC en 40% de los pacientes atendidos por dermatólogos.
ConclusionesEl aspecto clínico característico del ACC es el de una lesión cupuliforme eritematosa con punteado vascular y collarete epidérmico. La proporción de ACC diagnosticados clínicamente ha mejorado respecto a series antiguas, quizás por un mayor conocimiento clínico de la entidad y un mayor uso de la dermatoscopia.
Clear cell acanthoma (CCA) is an uncommon lesion histologically characterized by the presence of epidermal acanthosis with keratinocytes containing clear cytoplasm. Although many single cases of CCA have been described, few case series have been published. The aim of this study was to describe the clinical characteristics of CCA in our practice setting.
Material and methodsRetrospective study of patients diagnosed with CCA at Hospital Universitario de Bellvitge in Barcelona, Spain, between 1995 and 2021. We conducted a chart review to record age, sex, number and location of lesions, diameter, time since onset, clinical characteristics, suspected clinical diagnosis, and treatment.
ResultsSeventy patients (30 women and 40 men) with a mean (SD) age of 62 (13) years were diagnosed with CCA during the study period. Median (interquartile range) time since onset was 2 (4) years and median lesion diameter was 6 (5) mm. One woman had multiple lesions. Lesions were located on the lower extremities in 57 patients (81%), the posterior aspect of the trunk in 8 (11%), the anterior aspect of the trunk in 4 (5%), and the upper extremities in 1 (1%). CCA was clinically suspected in 40% of patients seen by dermatologists.
ConclusionsCCA presents as an erythematous, dome-shaped lesion with pinpoint vessels and an epidermal collarette. The accuracy of clinical diagnosis has improved relative to earlier series, possibly due to a better clinical understanding of this lesion and a greater use of dermoscopy.
El acantoma de células claras (ACC), fue descrito por primera vez por Degos et al. en 19621. Es una lesión benigna poco frecuente de etiología desconocida que típicamente se presenta como una pápula cupuliforme de color rojo a marrón caracterizada histológicamente por la presencia de acantosis epidérmica a expensas de queratinocitos de aspecto claro que contienen glucógeno2.
Aunque se han descrito muchos casos clínicos de forma individual, se han publicado pocas series largas de pacientes con ACC3–5.
Nuestro objetivo fue revisar las características clínicas de los pacientes diagnosticados de ACC en nuestra población.
Material y métodosRealizamos un estudio observacional retrospectivo de los casos codificados como ACC en la base de datos del Servicio de Anatomía Patológica de nuestro hospital entre 1995 y 2021. Se trata de un Hospital Universitario con 800 camas que proporciona asistencia sanitaria a una población de aproximadamente un millón de personas. Se revisaron las historias clínicas de los pacientes para recoger los siguientes datos: la edad al diagnóstico, el sexo de los pacientes, la localización de las lesiones (extremidades inferiores, extremidades superiores, tronco anterior, tronco posterior, cabeza y cuello), el número de lesiones, el diámetro del tumor (mm), el tiempo de evolución al diagnóstico (años) y el diagnóstico clínico de sospecha (acantoma de células claras, queratosis seborreica, enfermedad de Bowen, angioma, dermatofibroma, carcinoma basocelular, carcinoma escamoso, nevus melanocítico, otros) y el tratamiento realizado (extirpación quirúrgica, electrocoagulación, crioterapia). En cuanto a las características clínicas del tumor se registró también la presencia o ausencia de las siguientes características: hemisférico, eritematoso, doloroso, si presentaba punteado vascular, collarete epidérmico y si era doloroso).
Los datos obtenidos fueron analizados con el paquete estadístico SPSS 17.0 (SPSS Inc., Chicago, IL, EE. UU.) para Windows. Las variables categóricas se compararon mediante la prueba exacta de Fisher. Las variables continuas se compararon mediante la prueba t de Student cuando se confirmó la normalidad de la distribución de datos mediante la prueba de Kolmogorov-Smirnov. De lo contrario, se realizó la prueba U de Mann-Whitney. La significación estadística se estableció para un valor de p < 0,05. Se realizaron comparaciones de los parámetros evaluados según el sexo de los pacientes.
ResultadosSe identificaron 70 pacientes diagnosticados histológicamente de ACC, 30 mujeres y 40 varones con una edad media de 62 años, desviación estándar [DE] 13) (intervalo: 31-96 años). La mediana del tiempo medio de evolución al diagnóstico fue de dos años, rango intercuartílico (RIQ) 4. El diámetro de las lesiones osciló entre 4 y 35 mm, con una mediana de 6 mm, RIQ 5.
Una paciente presentó lesiones múltiples (ocho lesiones, todas ellas localizadas en las extremidades inferiores). Las lesiones se localizaron en las extremidades inferiores en 57 casos (81%), en el tronco posterior en ocho, tronco anterior en cuatro y en las extremidades superiores en uno. Ninguna lesión se localizó en la cabeza, el cuello o en la piel acral.
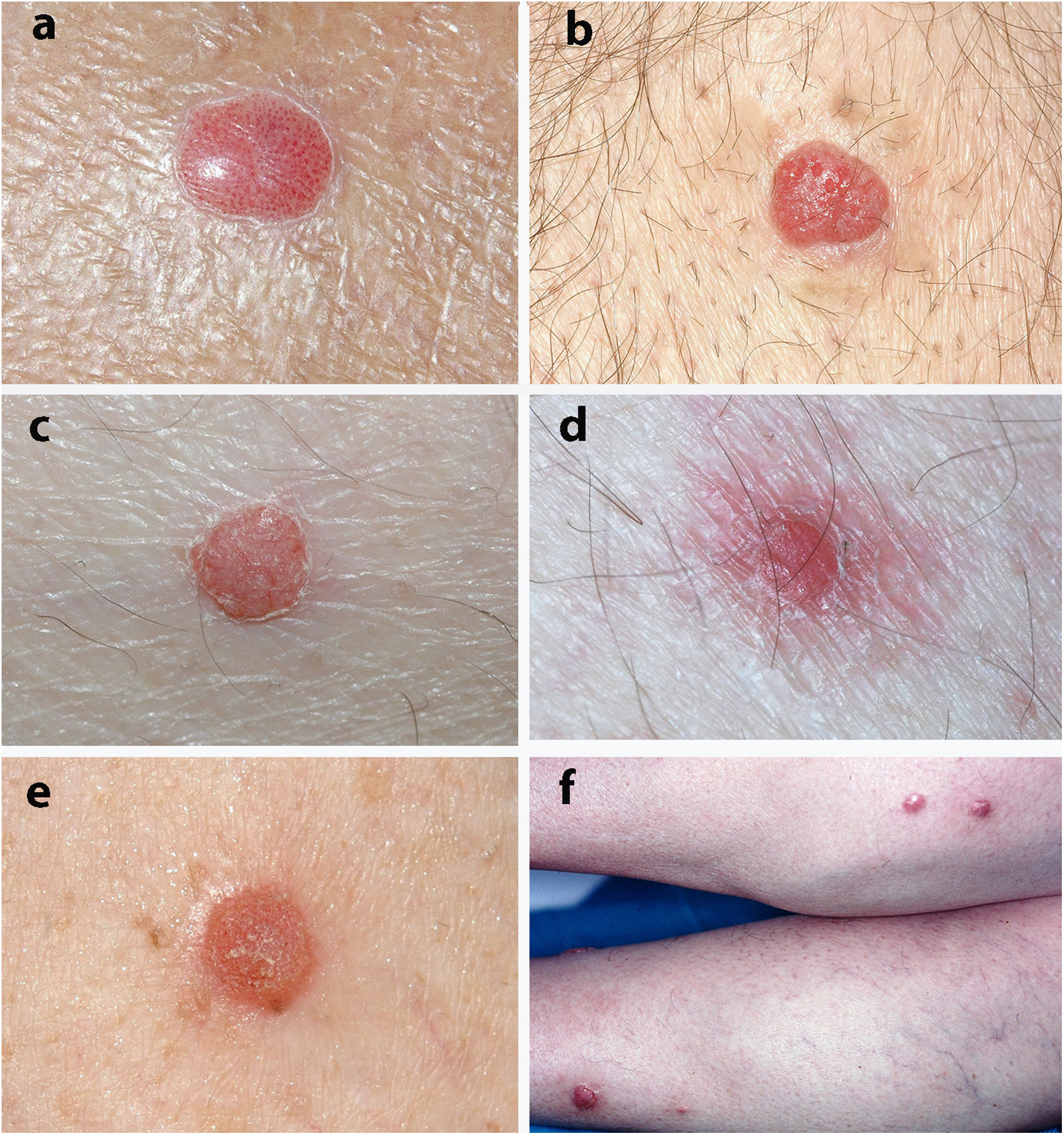
La descripción clínica más frecuente de las lesiones fue de una lesión nodular cupuliforme con un punteado vascular y un collarete epidérmico periférico (12 casos). Otros 12 casos se describían como unas pápulas o nódulos eritematosos. Tres casos se describían como nódulos pigmentados, tres descamativos, tres de aspecto vascular, tres normo coloreados, dos violáceos y un psoriasiforme. En cuatro casos se destacaba en la historia clínica que las lesiones tenían una tendencia al sangrado. Solo una lesión se describía como dolorosa.
Los diagnósticos clínicos más frecuentes fueron: ACC (24 casos), queratosis seborreica (12), carcinoma basocelular (10), dermatofibroma (nueve) carcinoma escamoso (ocho), angioma (ocho) y enfermedad de Bowen (siete).
Sesenta casos fueron atendidos por dermatólogos y 10 por médicos de otras especialidades. El diagnóstico clínico de ACC solamente fue planteado por dermatólogos (24 de 60 casos, 40%).
El tratamiento realizado fue la extirpación quirúrgica completa en 39 pacientes. El resto de las lesiones se trataron mediante electrocoagulación o crioterapia después de la confirmación histológica del diagnóstico. Al tratarse de una lesión benigna, no se realizó seguimiento clínico de los pacientes y solamente tenemos constancia de un caso de recidiva local de la lesión tras tratamiento con crioterapia.
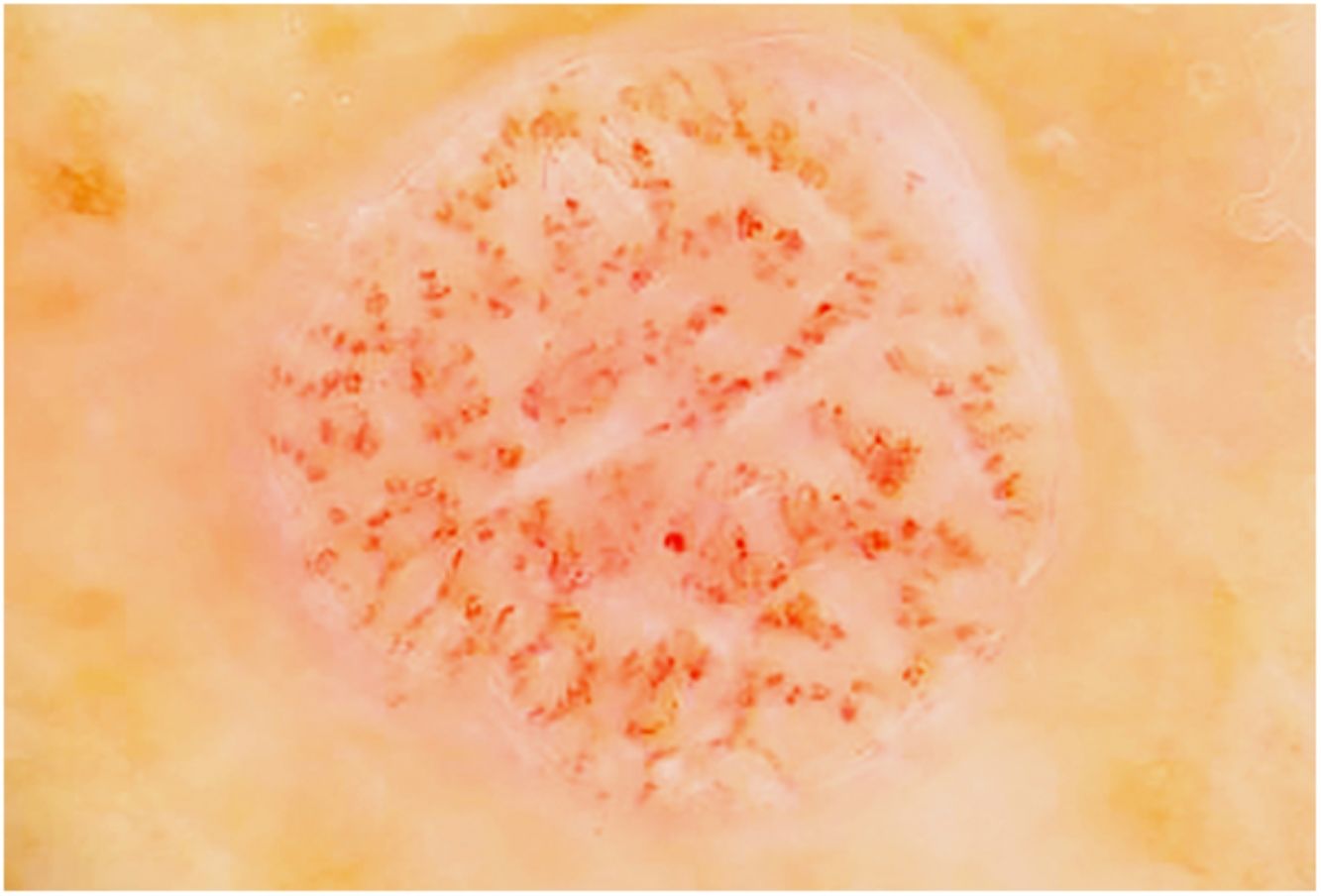
La figura 1 muestra el aspecto clínico de algunas de las lesiones.
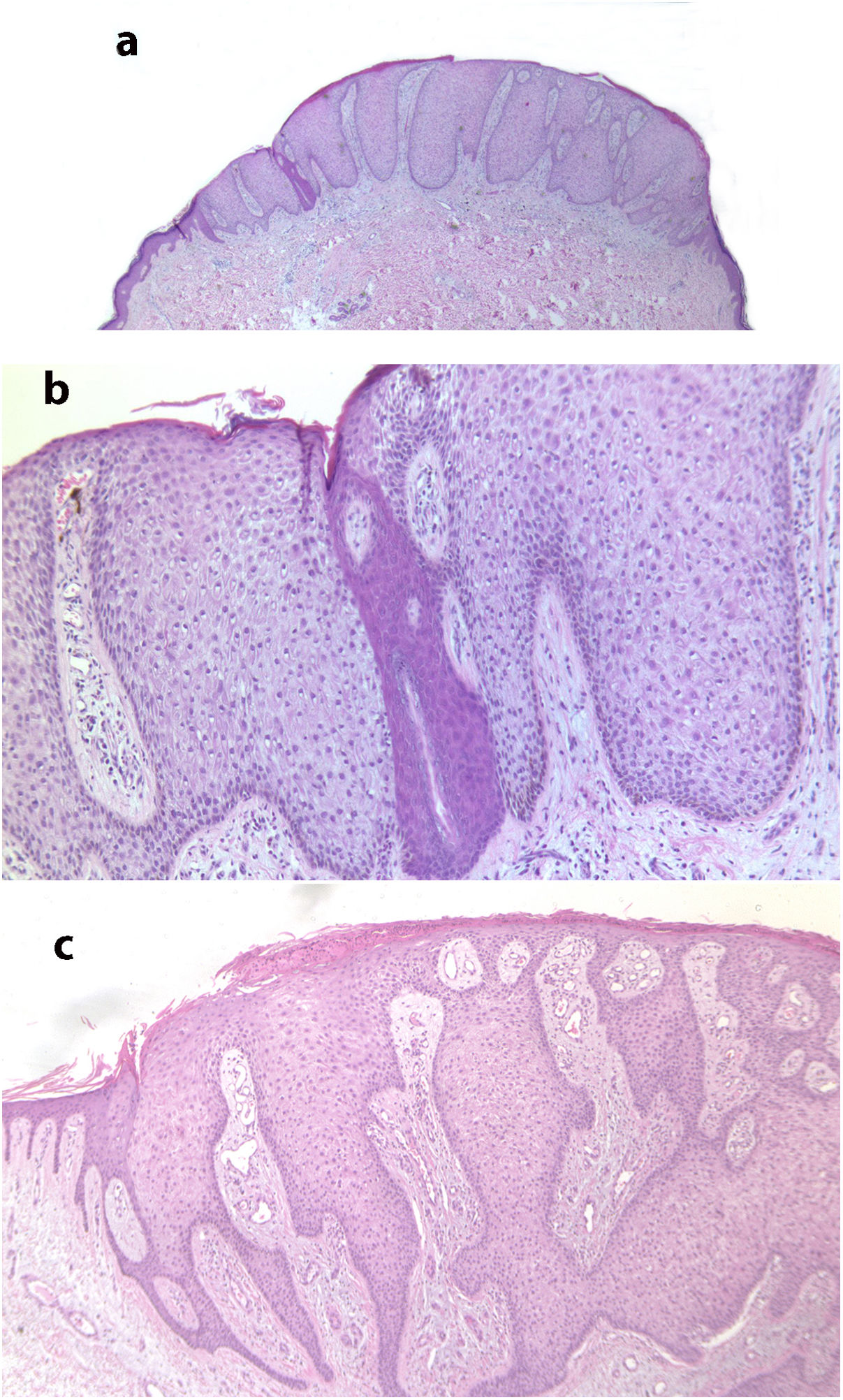
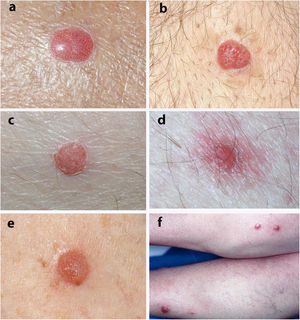
La figura 2 muestra las características histológicas típicas de ACC.
a) Imagen histológica a pequeño aumento de un ACC mostrando un área bien delimitada de hiperplasia epidérmica psoriasiforme, con acantosis a expensas de queratinocitos de citoplasma claro (hematoxilina-eosina x 20). b) Detalle de la lesión anterior donde se observa una delimitación abrupta entre las células claras y las del acrosiringio (hematoxilina-eosina x 100). c) Imagen de otro ACC con papilomatosis y gran acantosis a expensas de queratinocitos de citoplasma claro, así como paraqueratosis y exocitosis de neutrófilos en la superficie (hematoxilina-eosina x 40).
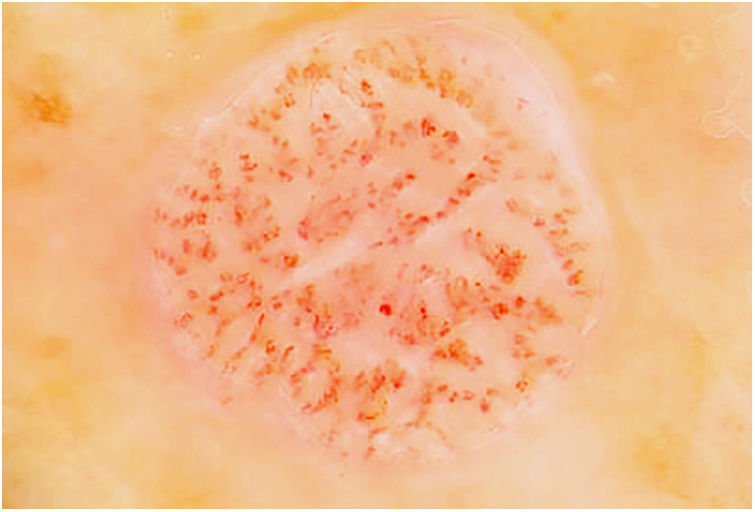
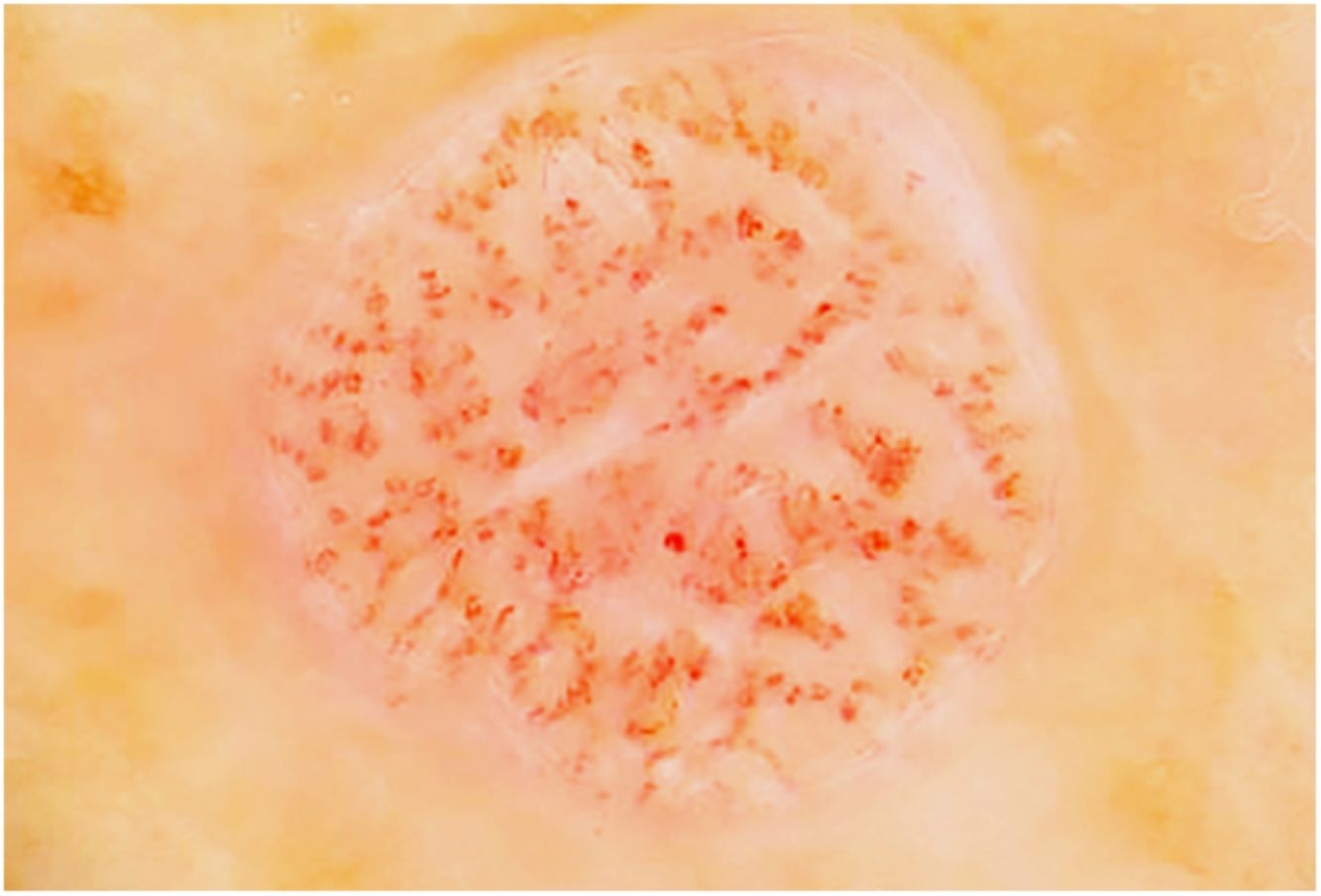
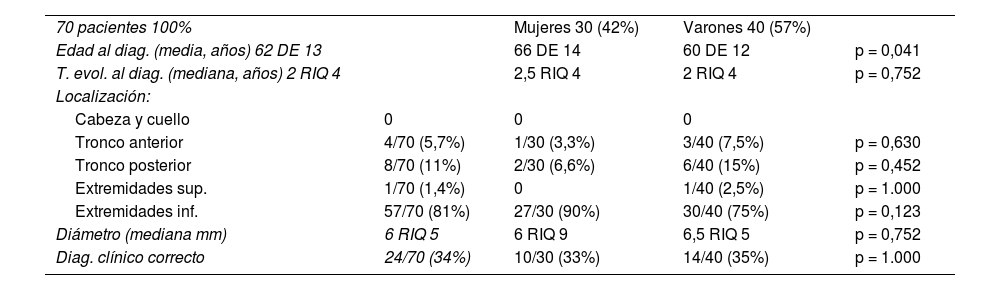
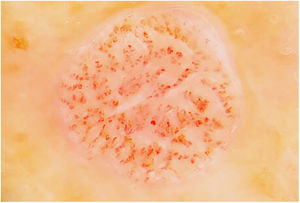
La figura 3 muestra una imagen dermatoscópica típica de ACC.
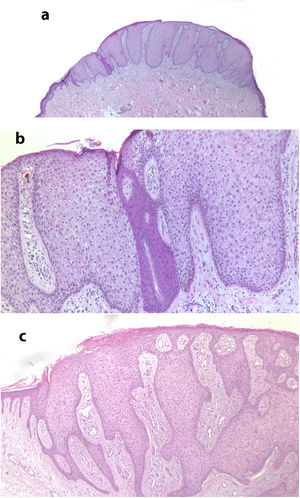
La tabla 1 muestra la comparación de las características clínicas de los ACC entre el sexo femenino y el masculino. Únicamente se detectaron diferencias estadísticamente significativas en la edad de los pacientes, siendo los varones significativamente más jóvenes que las mujeres (60 vs. 66 años, p = 0,041).
Características clínicas de los 70 pacientes con ACC según el sexo
| 70 pacientes 100% | Mujeres 30 (42%) | Varones 40 (57%) | ||
| Edad al diag. (media, años) 62 DE 13 | 66 DE 14 | 60 DE 12 | p = 0,041 | |
| T. evol. al diag. (mediana, años) 2 RIQ 4 | 2,5 RIQ 4 | 2 RIQ 4 | p = 0,752 | |
| Localización: | ||||
| Cabeza y cuello | 0 | 0 | 0 | |
| Tronco anterior | 4/70 (5,7%) | 1/30 (3,3%) | 3/40 (7,5%) | p = 0,630 |
| Tronco posterior | 8/70 (11%) | 2/30 (6,6%) | 6/40 (15%) | p = 0,452 |
| Extremidades sup. | 1/70 (1,4%) | 0 | 1/40 (2,5%) | p = 1.000 |
| Extremidades inf. | 57/70 (81%) | 27/30 (90%) | 30/40 (75%) | p = 0,123 |
| Diámetro (mediana mm) | 6 RIQ 5 | 6 RIQ 9 | 6,5 RIQ 5 | p = 0,752 |
| Diag. clínico correcto | 24/70 (34%) | 10/30 (33%) | 14/40 (35%) | p = 1.000 |
DE: desviación estándar; RIQ: rango intercuartílico.
En el análisis comparativo de las características de los tumores, según si el diagnóstico de sospecha fue correcto, únicamente hemos detectado diferencias significativas entre la proporción de casos diagnosticados por un dermatólogo y los casos diagnosticados por otros especialistas (p = 0,01).
DiscusiónLa patogenia del ACC es desconocida. Ni siquiera está claro que se trate una neoplasia benigna o de una dermatosis inflamatoria reactiva. Inicialmente se consideró un tumor epidérmico3,4,6. En favor de un origen neoplásico está su buena delimitación, su persistencia y el hecho de que casi siempre es solitario6. Más recientemente se ha sugerido que puede representar una dermatosis inflamatoria reactiva puesto que la expresión inmunohistoquímica de citoqueratinas es similar a la observada en dermatosis inflamatorias como la psoriasis, el liquen plano y el lupus eritematoso discoide6–9. También se han descrito casos de ACC desarrollados sobre placas de psoriasis preexistentes y casos de ACC eruptivos con regresión espontánea de algunas lesiones, lo que respalda aún más este argumento10,11. No hay evidencias que sugieran un posible origen traumático o tóxico y no se han identificado papilomavirus ni virus herpes en las lesiones6. La ausencia de otras lesiones cutáneas significativas en nuestros pacientes en el momento del diagnóstico del ACC va en favor de que se trate de una lesión tumoral más que de un proceso reactivo. Sin embargo, no tenemos un seguimiento a largo plazo de nuestros pacientes y desconocemos si posteriormente presentaron lesiones de enfermedades cutáneas, como por ejemplo, la psoriasis.
Según las revisiones y los libros de texto, el ACC afecta por igual a ambos sexos y la mayoría de casos corresponden a personas de mediana edad, con un pico de incidencia entre los 50 y los 60 años2,12. Sin embargo, en las series publicadas la edad media es superior a 60 años y es más frecuente en el sexo masculino (1,2:1 y 1,3:1)4,5. De acuerdo con estas series, en el presente estudio también hemos observado una mayor incidencia en el sexo masculino (1,3:1) y una edad media también superior a los 60 años, concretamente de 63 años.
Clínicamente, el ACC suele describirse como una pápula o nódulo solitario, cupuliforme, rojo o marrón rojizo, rodeado por un fino collarete epidérmico2,4,12. Con frecuencia presenta un punteado vascular en su superficie y puede sangrar ante mínimos traumatismos2,4,12. También puede tener una superficie costrosa o húmeda12. El ACC crece lentamente durante varios años y su tamaño oscila entre 3 y 20 mm de diámetro3,12. En nuestros pacientes, la descripción clínica más frecuente fue la de una lesión nodular cupuliforme con punteado vascular y collarete epidérmico periférico, y en estos casos, el diagnóstico de ACC se sospechó clínicamente. En concordancia con estos datos de la literatura, la mediana del tiempo de evolución al diagnóstico en nuestra serie fue de dos años y la mediana del diámetro medio fue de 6 mm.
Es conocida la tendencia del ACC de localizarse en las extremidades inferiores. Sin embargo, llama la atención que en la serie más larga de Morrison et al.5 solamente 53% se localizaron en extremidades inferiores (EEII), mientras que en la de Brownstein et al.4 en 95% y en la revisión de Degos et al.3 en 81%. En nuestro estudio también en más de 80% de los pacientes los ACC se localizaron en las EEII (81%).
Las lesiones suelen ser solitarias, pero se han descrito algunos casos con ACC múltiples (38 casos hasta 2016)13. Solamente uno de nuestros pacientes presentó lesiones múltiples (ocho lesiones en EEII). También se han descrito casos de ACC en la mucosa oral14, pero nosotros no observamos ninguno.
Aunque el aspecto clínico y dermatoscópico puede ser distintivo, en los pocos estudios realizados en series largas de pacientes el ACC no se diagnosticó clínicamente en la mayoría de los casos6. El diagnóstico clínico tiene una sensibilidad de 2,7% en un estudio5, de 5,4% en otro4 y de 10% en una revisión de 104 casos3. En nuestro estudio, el diagnóstico de ACC se planteó en 24 de 70 casos (34%), pero si restringimos los casos a aquellos tratados por dermatólogos, el diagnóstico se sospechó clínicamente en 40% de casos. Es posible que estas diferencias sean debidas a que algunas series son antiguas y la entidad no era tan conocida como en la actualidad. Una mayor generalización del uso de la dermatoscopia en los últimos años también puede haber influido. Por otra parte, en el análisis comparativo de las características de los tumores, según si el diagnóstico de sospecha fue correcto, únicamente hemos detectado diferencias significativas entre la proporción de casos diagnosticados por un dermatólogo y los casos diagnosticados por otros especialistas, lo cual sugiere que la mayoría de las médicos no dermatólogos desconocen esta entidad.
A nivel dermatoscópico, el ACC se caracteriza por la presencia de vasos sanguíneos puntiformes, glóbulos eritematosos o vasos glomerulares, dispuestos en un patrón reticulado o en un patrón en collar de perlas15,16. Este patrón reticulado o en collar de perlas distingue el ACC de otras lesiones que también contienen vasos glomerulares o puntiformes como la psoriasis, la pitiriasis liquenoide o la enfermedad de Bowen15,16. En algunos casos también pueden observarse áreas de hemorragia, costras anaranjadas y un collarete periférico de escamas translúcidas15.
Histológicamente el ACC se caracteriza por un área de hiperplasia epidérmica psoriasiforme bien delimitada con una transición abrupta entre la epidermis lesional y la epidermis normal adyacente4,17. Está constituida por queratinocitos agrandados y pálidos debido al acúmulo intracelular de glucógeno que se tiñe positivamente con ácido peryódico de Schiff (PAS) y es sensible a la diastasa4,17. La capa de células basales de la epidermis, el infundíbulo y el acrosiringio no se ven afectados17. También se observa espongiosis y exocitosis de numerosos leucocitos polimorfonucleares que pueden formar microabscesos paraqueratósicos2,4. Las mitosis son raras y no se observa pleomorfismo celular4. La dermis papilar está edematosa y los capilares y venas superficiales están aumentados en número2. Los vasos dilatados en la dermis superficial pueden ser debidos a estasis venoso, ya que no se observan en lesiones no localizadas en las extremidades inferiores4. La inmunohistoquímica muestra pérdida de la enzima fosforilasa en los queratinocitos, necesaria para la degradación del glucógeno17. El ACC pigmentado muestra un mayor número de melanocitos intraepidérmicos con presencia de melanina dentro de la lesión y melanófagos en la dermis9. En nuestra serie tenemos tres ACC clínicamente pigmentados en los que se planteó el diagnóstico clínico de nevus melanocítico o de queratosis seborreica. El ACC puede mostrar algunas características superpuestas con las observados en la queratosis psoriasiforme, como la presencia de neutrófilos dentro del estrato córneo y adelgazamiento suprapapilar. Sin embargo, en el ACC se observa una delimitación abrupta entre los queratocitos normales y los queratinocitos glucogenados que los hace claramente distinguibles18.
En cuanto al tratamiento, una vez confirmado el diagnóstico puede ser apropiado no realizar tratamiento alguno2. La extirpación con mínimos márgenes es curativa. También puede realizarse legrado y electrocoagulación o tratamiento mediante láser o crioterapia2,12. En nuestros pacientes se realizó extirpación quirúrgica en 42 casos y en los restantes se practicó electrocoagulación o crioterapia tras confirmación histológica.
Las limitaciones del presente estudio son que se trata de un estudio observacional retrospectivo, el limitado número de pacientes y que no todos los casos fueron atendidos por dermatólogos.
En resumen, los ACC se localizan en las extremidades inferiores en más de 80% de casos. El aspecto clínico característico es el de una lesión cupuliforme eritematosa con punteado vascular y collarete epidérmico. En nuestro estudio se planteó el diagnóstico clínico correcto en 40% de pacientes atendidos por dermatólogos. La proporción de ACC diagnosticados clínicamente ha mejorado respecto a series más antiguas, quizás por un mayor conocimiento clínico de la entidad y un mayor uso de la dermatoscopia.
FinanciaciónEl presente artículo no ha recibido financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.