El fentanilo es un analgésico de tipo opioide que se utiliza en forma de administración transdérmica (en parches) para el control del dolor crónico intenso. Se comercializa en España bajo diferentes marcas y también genéricos, así como diversas dosificaciones.
Los errores de administración, el contacto accidental del parche con otra persona o las comorbilidades del paciente que aumentan la susceptibilidad a los efectos adversos pueden incrementar la toxicidad con resultados fatales.
No existe una alerta suficiente en la literatura médica acerca del peligro de la utilización de la vía transdérmica en los pacientes con alteraciones de la barrera cutánea. Se describe a continuación una intoxicación por fentanilo en una mujer con un brote de psoriasis pustulosa generalizada.
Una mujer de 94 años, con antecedentes de hipertensión arterial, dislipemia, insuficiencia cardiaca, fibrilación auricular y psoriasis con artropatía psoriásica en tratamiento previo con acitretino y analgésicos, acudió a urgencias por un empeoramiento progresivo de su psoriasis, junto con una disminución del nivel de consciencia, postración, aumento de peso y disnea.
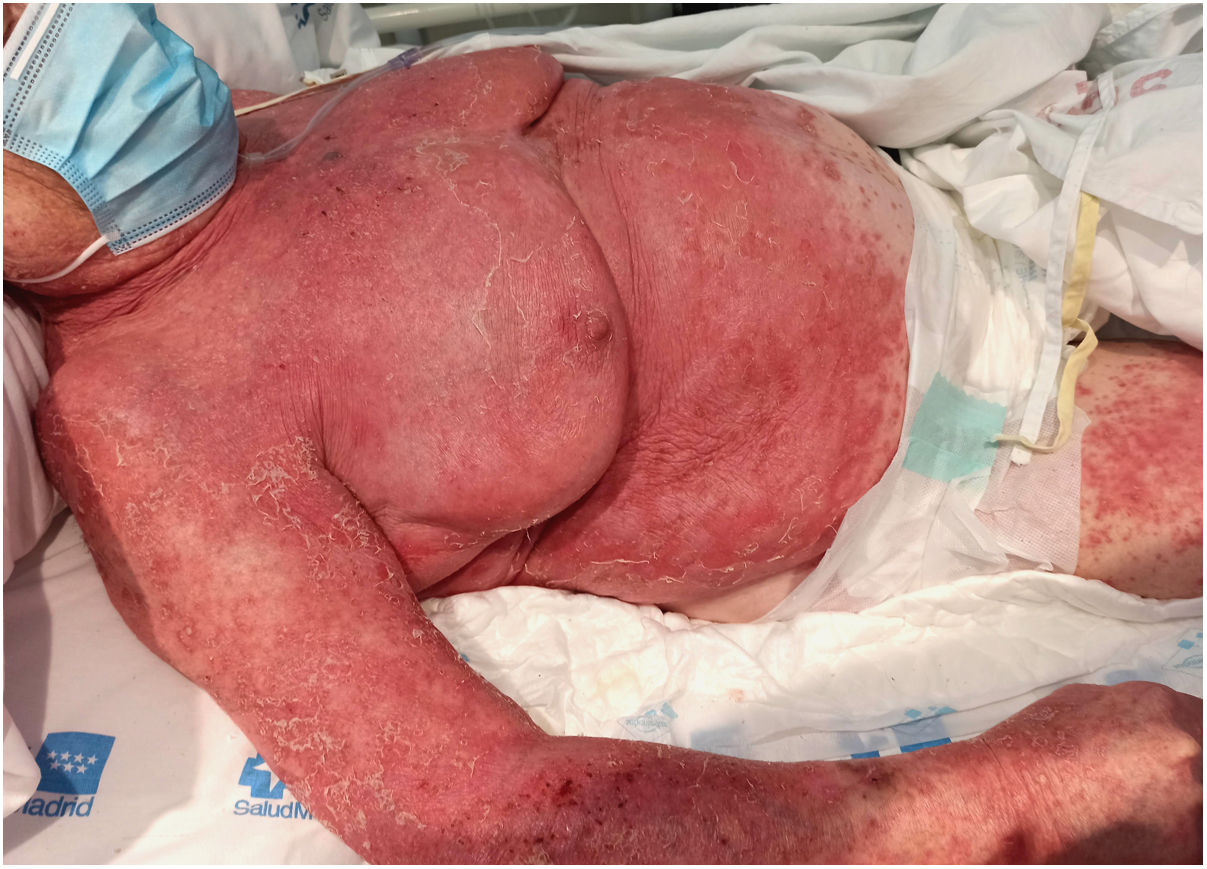
La paciente presentaba más de 50% de la superficie cutánea ocupada por unas placas eritemato-descamativas que en algunas zonas presentaba un despegamiento epidérmico junto con lagos pustulosos (fig. 1). No había afectación de las mucosas. Se constató una descompensación de su insuficiencia cardiaca (objetivado por un aumento del Nt-proBNP, la presencia de signos de redistribución vascular en la radiografía de tórax, la disminución de la saturación de oxígeno en sangre con tiraje abdominal, los edemas en los miembros inferiores y el aumento de peso). Con estos hallazgos, el diagnóstico inicial fue de una psoriasis pustulosa generalizada con manifestaciones sistémicas de tipo von Zumbusch. La analítica mostraba un leve deterioro de la función renal sin aumento en las enzimas hepáticas u otras alteraciones relevantes.
La paciente, además, mostraba un bajo nivel de consciencia (escala de Glasgow 6) no presente en los días previos y la exploración neurológica reveló la presencia de pupilas mióticas arreactivas.
En la re-exploración minuciosa de toda la superficie cutánea se encontró un parche de fentanilo en la región dorsal alta que la paciente utilizaba para el control del dolor crónico de su enfermedad articular y que explicaba la sintomatología de la paciente.
Ante la sospecha de una intoxicación por opiáceos de administración transdérmica en una situación con fracaso agudo de la barrera cutánea, se instauró tratamiento con naloxona intravenosa que revirtió instantáneamente la sintomatología neurológica de la paciente.
El diagnóstico de psoriasis pustulosa fue confirmado con una biopsia cutánea y la paciente experimentó mejoría rápida tras la instauración de tratamiento con ixekizumab.
A pesar del uso extendido de los parches de fentanilo para el tratamiento del dolor crónico, estos no están exentos de riesgo. Se han publicado casos de intoxicación por opiáceos tras la exposición accidental en niños y errores de dosificación en adultos1. Además, también se han documentado intoxicaciones tras la aplicación del medicamento por vía transdérmica en situaciones de calor (tanto externo como por fiebre), lo que incrementaría la velocidad de absorción por un aumento de la microcirculación dérmica2. La aplicación del parche por un error confundido con un simple apósito en una herida cutánea resultó en la muerte de una niña de dos años3. En las dermatosis crónicas, hemos encontrado un caso de intoxicación por fentanilo de un paciente con dermatitis atópica que fue aplicado por un familiar para aliviar sus síntomas de prurito y dolor asociados al brote de eccema, sin conocer las consecuencias fatales que podría acarrear4.
En la ficha técnica5 se alerta, entre otros potenciales efectos adversos, sobre la intolerancia previa a opioides, la depresión respiratoria, el uso de otros depresores del sistema nervioso central, la enfermedad pulmonar obstructiva crónica, la dependencia del medicamento y la posibilidad de abuso, entre otros. Además, se incluye la mayor absorción de fentanilo cuando se aplica en condiciones de calor externo o fiebre. Si bien es cierto que en la ficha técnica se recomienda no usar el parche en «piel irritada o irradiada» no existe ninguna otra advertencia en este sentido.
Las enfermedades de la piel suponen en muchas ocasiones un déficit en la función de la barrera cutánea, con una mayor permeabilidad y un potencial mayor de absorción de medicamentos que se administren por esta vía. En los pacientes con dermatosis crónicas, y especialmente ante una situación de fracaso cutáneo agudo, la vía transdérmica no debería considerarse adecuada para la administración de medicamentos. La sobredosis de algunos grupos terapéuticos, como los opioides, puede resultar fatal. Consideramos de especial relevancia la exploración minuciosa de toda la superficie cutánea de pacientes en situación de fracaso cutáneo agudo, con el fin de detectar precozmente este riesgo potencial.
FinanciaciónLos autores declaran que no hubo financiación para la elaboración de este artículo.
Conflicto de interesesLos autores declaran que no hubo conflicto de intereses en la realización de este artículo.