Un varón de 60años acude a la consulta de dermatología con dermatosis de 10años de evolución que comenzó en el pecho y se extendió gradualmente a las extremidades proximales superiores. Sus antecedentes médicos incluían una mutación del factorV de Leiden, una embolia pulmonar hace 7años, un infarto del miocardio 30años atrás, y fibromialgia. Como medicación, tomaba ácido acetilsalicílico, losartán, verapamilo, atorvastatina y clonazepam. No tenía antecedentes farmacológicos de consumo de drogas, alcohol o tabaco. Sus antecedentes familiares eran anodinos. A pesar de no presentar prurito ni dolor, expresó insatisfacción con el aspecto de su piel. A lo largo de los años, diversos tratamientos —emolientes con urea, corticosteroides tópicos (crema de dipropionato de betametasona), prednisolona y fluconazol oral— resultaron ineficaces.
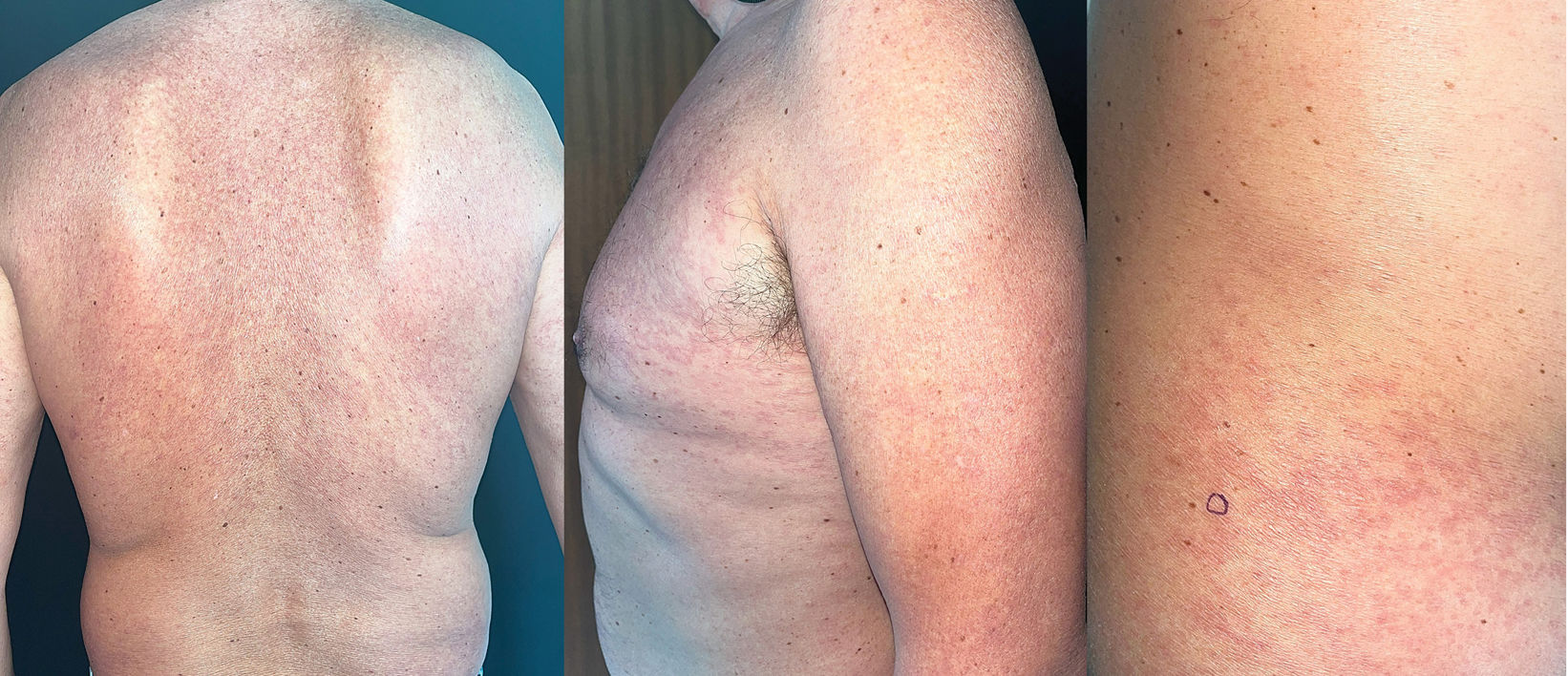
Exploración físicaPresencia de manchas eritematosas simétricas de arrugas finas en el tronco, y en la parte proximal de los brazos (fig. 1).
Estudio histopatológicoEl examen histopatológico de una biopsia realizada en la región del dorso con tinción de hematoxilina y eosina (H&E) [40×] no presentó observaciones (fig. 2A). La tinción con orceína [40×] mostró una pérdida focal de fibras elásticas en la dermis media (fig. 2B).
Pruebas complementariasLos resultados de las pruebas de laboratorio fueron normales: hemograma completo; bioquímica; función renal, hepática y tiroidea; autoinmunidad (pruebas de anticuerpos antinucleares y antineutrófilos citoplasmáticos); serologías víricas (VIH, VHB, VHC).
¿Cuál es su diagnóstico?
DiagnósticoElastólisis de la dermis media tipoIII.
Evolución clínica y tratamientoSe instauró tratamiento con tretinoína en crema al 0,05% (0,5mg/g) durante dos meses, con una leve mejoría clínica. No se evidenció progresión de la dermatosis durante este periodo; sin embargo, el aspecto arrugado de las lesiones se mantuvo sin cambios significativos.
ComentarioLa elastólisis de la dermis media (EDM) es una afección adquirida y poco común del tejido elástico, más frecuente en mujeres de mediana edad. Aunque la EDM se limita a la piel y no tiene afectación sistémica, se asocia a numerosas enfermedades concomitantes o precedentes, en particular, enfermedades autoinmunes1.
La fisiopatología exacta de la dermatosis elastolítica del cuello (EDM) aún no se comprende por completo. Se postula que implica un aumento en la actividad elastolítica junto con una disminución de la renovación de las fibras elásticas. Diversos tipos celulares, como macrófagos y fibroblastos, están involucrados en este proceso, generando un desequilibrio entre la sobreexpresión de metaloproteinasas de matriz (MMP) y la reducción de los inhibidores tisulares de metaloproteinasas (TIMP). Los factores desencadenantes de esta alteración aún no están claramente definidos, aunque se han propuesto antecedentes genéticos, inflamación crónica y mecanismos autoinmunes como posibles contribuyentes1-3. En la exploración física pueden observarse lesiones distribuidas simétricamente en el tronco y las extremidades proximales, con una presentación clínica que varía según el subtipo: parches bien delimitados de arrugas finas (tipoI), pápulas perifoliculares (tipoII) o eritema persistente acompañado de arrugas reticuladas (tipoIII). Este último subtipo, como en el caso que presentamos, es más frecuente en varones mayores de 50años1.
El estudio histopatológico mediante tinciones elásticas (orceína o Verhoeff-van Gieson) es patognomónico, y revela una pérdida focal o en bandas de las fibras elásticas en la dermis media, con preservación de la dermis papilar y reticular más profunda y alrededor de los apéndices3. En ocasiones pueden observarse infiltrados inflamatorios leves, presencia de macrófagos y fenómenos de elastofagocitosis. La EDM pertenece al grupo de dermatosis denominadas «invisibles» para el dermatopatólogo, ya que en la tinción convencional con hematoxilina-eosina (H&E) no se evidencian alteraciones significativas. Por ello, la correlación clinicopatológica es fundamental para indicar tinciones elásticas complementarias, imprescindibles para confirmar el diagnóstico de la EDM4.
El diagnóstico diferencial incluye anetodermia, cutis laxa, elastólisis de la dermis papilar similar al seudoxantoma elástico, y granuloma anular elastolítico de células gigantes. La anetodermia se presenta con áreas más pequeñas y delimitadas de hernias en forma de bolsa de piel flácida, con una histología que revela pérdida de fibras elásticas en la dermis papilar y reticular. La cutis laxa se manifiesta como piel flácida y redundante, a menudo acompañada de afectación de órganos internos y fragmentación de las fibras elásticas en la histopatología. La elastólisis dérmica papilar tipo seudoxantoma elástico se asemeja clínicamente al seudoxantoma elástico, con una histopatología que presenta una pérdida en banda de fibras elásticas en la dermis papilar. El granuloma elastolítico anular de células gigantes se presenta como placas anulares eritematosas con centro atrófico y arrugado, y la biopsia muestra un infiltrado granulomatoso dérmico central con pérdida de fibras elásticas3.
El tratamiento continúa siendo un desafío, ya que actualmente no existe ningún tratamiento que permita regenerar las fibras elásticas perdidas. Se postula que la radiación UV desempeña un papel en la patogénesis de la EDM, por lo que se recomienda la protección solar. Diversas opciones terapéuticas han sido evaluadas con resultados variables, incluyendo corticosteroides (tópicos y sistémicos), tretinoína, hidroxicloroquina, vitaminaE, clofazimina, colchicina, dapsona y micofenolato mofetilo, con reportes de mejoría clínica moderada en algunos casos3,5,6.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.


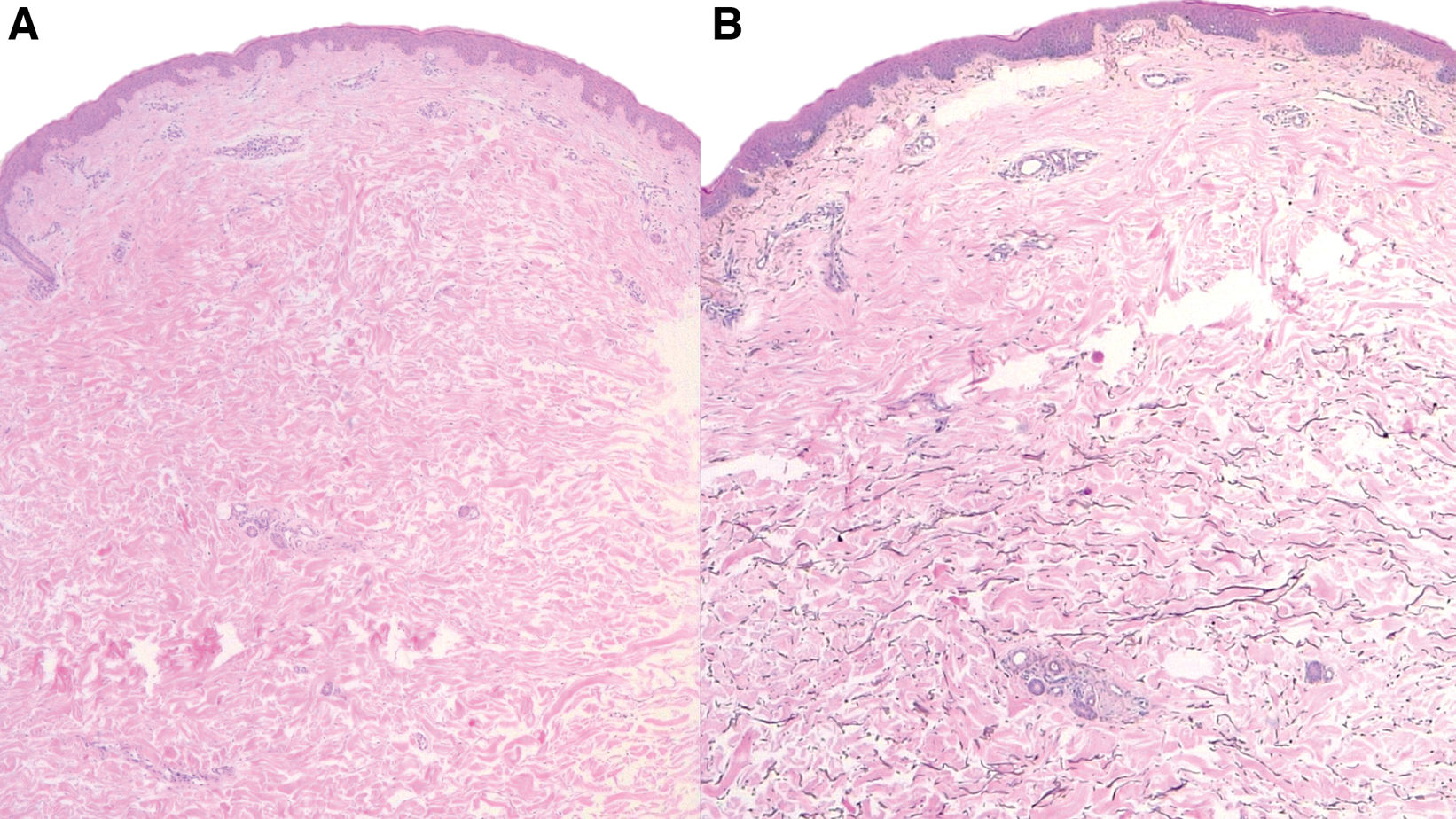

![A)Histología con tinción de hematoxilina y eosina [40×]. B)Histología con tinción de orceína [40×]. A)Histología con tinción de hematoxilina y eosina [40×]. B)Histología con tinción de orceína [40×].](https://static.elsevier.es/multimedia/00017310/unassign/S0001731025002868/v1_202504210404/es/main.assets/thumbnail/gr2.jpeg?xkr=ue/ImdikoIMrsJoerZ+w9/t1/zx4Q/XH5Tma1a/6fSs=)



