Se denomina descamación fisiológica (DF) a la descamación superficial que se presenta en la mayoría de recién nacidos (RN) durante los primeros días de vida. Comienza en los tobillos en las primeras 24-48 horas de vida. Puede permanecer localizada, con frecuencia limitada a las manos y los pies, o extenderse de forma gradual. Normalmente alcanza su máxima intensidad y extensión entre el sexto y el décimo día1,2.
Cuando la afectación es generalizada o más intensa debe distinguirse de algunas formas de ictiosis o de la displasia ectodérmica hipohidrótica, entidades más raras con una historia natural y un manejo muy diferentes. El RN con DF no presenta, por otro lado, hallazgos propios de las ictiosis: afectación del estado general, ectropión, historia familiar, distribución característica, descamación continua o eritema en la piel subyacente. Es importante reconocer esta lesión cutánea benigna transitoria para evitar pruebas y tratamientos innecesarios y ansiedad en los padres3.
Aunque la DF es un proceso común, hay pocos estudios que analicen su frecuencia y factores predisponentes. Nuestro objetivo es conocer su prevalencia y localización en 1.000 RN de nuestra Área Sanitaria y ver cómo influyen en su aparición los parámetros neonatales y maternos, el momento de exploración y la modalidad de parto.
Realizamos un estudio descriptivo de 1.000 RN vivos vistos en una consulta de Perinatología del Servicio de Pediatría del Hospital Arquitecto Marcide. En esta consulta se revisan, en los primeros tres días de vida, a todos los neonatos nacidos en los hospitales del Área Sanitaria de Ferrol. En cada caso se aplicó un protocolo de recogida de datos que incluía: a) edad (en horas) en el momento de la exploración; b) el tipo de parto; c) los factores maternos (edad, número de gestaciones previas y enfermedades, ingesta de fármacos y hábitos tóxicos durante el embarazo); y d) los parámetros neonatales (edad gestacional, sexo, etnia u origen geográfico de los padres, peso al nacimiento, índice de Apgar al minuto 1 y 5, enfermedades y malformaciones [no cutáneas], existencia de eritema tóxico neonatal y vérnix caseosa y presencia, localización y porcentaje de superficie corporal con DF).
El diagnóstico de DF fue clínico. El porcentaje de área de superficie corporal se calculó utilizando la tabla de Lund y Browder para niños de menos de un año4. Los datos correspondientes a las variables cuantitativas se categorizaron en grupos. Las variables cualitativas se presentaron en porcentaje y fueron analizadas con el test de Chi-cuadrado. Para el análisis estadístico se utilizó el programa SPSS versión 15.0. Se consideró significativa p<0,05.
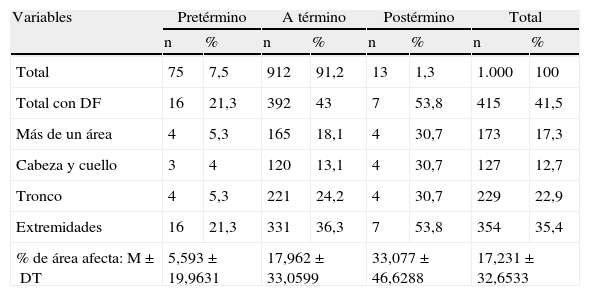
Los 1.000 neonatos fueron reclutados en 19 meses (entre mayo de 2008 y noviembre de 2009). El 41,5% de los RN presentaban DF. Esta se localizaba en las extremidades en el 35,4% de los casos, en el tronco el 22,9% y en la cabeza y el cuello en el 12,7%. El 17,3% de los neonatos afectados tenía más de un área corporal afecta. En la tabla 1 se describe la localización y porcentaje de área corporal afectada (media y desviación típica) en función de la edad gestacional.
Localización de la descamación fisiológica y porcentaje de área corporal afecta según la edad gestacional
| Variables | Pretérmino | A término | Postérmino | Total | ||||
| n | % | n | % | n | % | n | % | |
| Total | 75 | 7,5 | 912 | 91,2 | 13 | 1,3 | 1.000 | 100 |
| Total con DF | 16 | 21,3 | 392 | 43 | 7 | 53,8 | 415 | 41,5 |
| Más de un área | 4 | 5,3 | 165 | 18,1 | 4 | 30,7 | 173 | 17,3 |
| Cabeza y cuello | 3 | 4 | 120 | 13,1 | 4 | 30,7 | 127 | 12,7 |
| Tronco | 4 | 5,3 | 221 | 24,2 | 4 | 30,7 | 229 | 22,9 |
| Extremidades | 16 | 21,3 | 331 | 36,3 | 7 | 53,8 | 354 | 35,4 |
| % de área afecta: M±DT | 5,593±19,9631 | 17,962±33,0599 | 33,077±46,6288 | 17,231±32,6533 | ||||
DF: descamación fisiológica; DT: desviación típica; M: media.
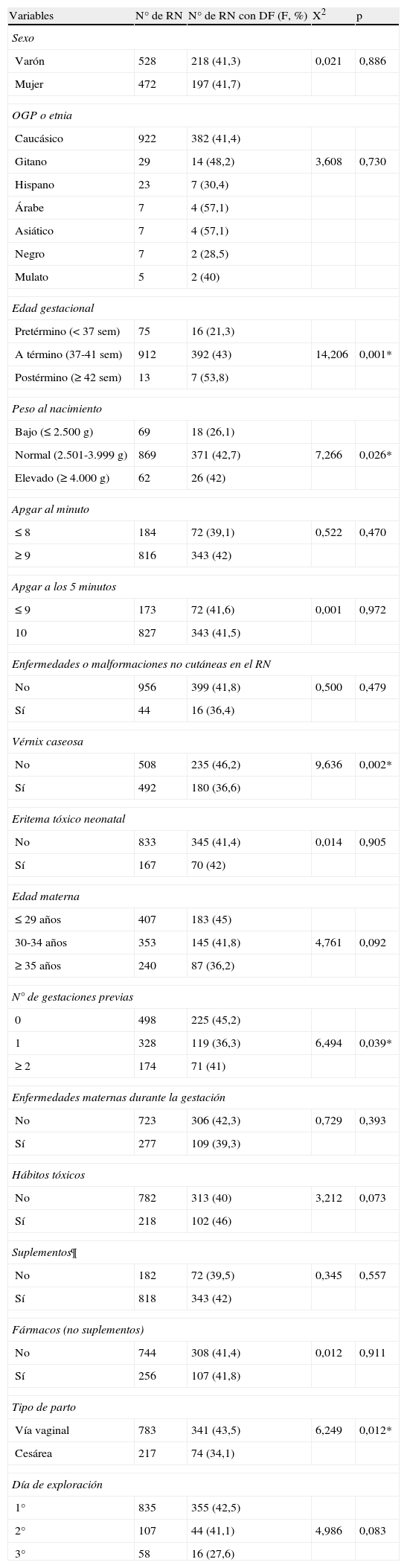
En la tabla 2 se recoge la frecuencia de la DF según los distintos factores maternos y neonatales, la modalidad de parto y el día de vida en la exploración. La prevalencia apenas variaba en función del sexo, la etnia o el grupo geográfico de los padres, la puntuación de Apgar a los minutos 1 y 5, la presencia de eritema tóxico neonatal, la existencia de enfermedades o malformaciones del RN y la historia materna de enfermedades o el empleo de fármacos (suplementos dietéticos o no). Una mayor frecuencia de DF se relacionó con: a) RN a término o postérmino, de más de 2.500g de peso al nacimiento y sin vérnix caseosa; b) madre primigesta menor de 30 años de edad con hábitos tóxicos (sobre todo tabaco); c) parto por vía vaginal; y d) exploración el primer día. Estas diferencias fueron estadísticamente significativas para la edad gestacional, el peso al nacer, la presencia de vérnix caseosa, el número de gestaciones previas y el tipo de parto.
En 1.000 neonatos revisados frecuencia de la descamación fisiológica en función de los parámetros neonatales y maternos, el tipo de parto y el día de la exploración
| Variables | N° de RN | N° de RN con DF (F, %) | X2 | p |
| Sexo | ||||
| Varón | 528 | 218 (41,3) | 0,021 | 0,886 |
| Mujer | 472 | 197 (41,7) | ||
| OGP o etnia | ||||
| Caucásico | 922 | 382 (41,4) | ||
| Gitano | 29 | 14 (48,2) | 3,608 | 0,730 |
| Hispano | 23 | 7 (30,4) | ||
| Árabe | 7 | 4 (57,1) | ||
| Asiático | 7 | 4 (57,1) | ||
| Negro | 7 | 2 (28,5) | ||
| Mulato | 5 | 2 (40) | ||
| Edad gestacional | ||||
| Pretérmino (< 37 sem) | 75 | 16 (21,3) | ||
| A término (37-41 sem) | 912 | 392 (43) | 14,206 | 0,001* |
| Postérmino (≥ 42 sem) | 13 | 7 (53,8) | ||
| Peso al nacimiento | ||||
| Bajo (≤ 2.500 g) | 69 | 18 (26,1) | ||
| Normal (2.501-3.999 g) | 869 | 371 (42,7) | 7,266 | 0,026* |
| Elevado (≥ 4.000 g) | 62 | 26 (42) | ||
| Apgar al minuto | ||||
| ≤ 8 | 184 | 72 (39,1) | 0,522 | 0,470 |
| ≥ 9 | 816 | 343 (42) | ||
| Apgar a los 5 minutos | ||||
| ≤ 9 | 173 | 72 (41,6) | 0,001 | 0,972 |
| 10 | 827 | 343 (41,5) | ||
| Enfermedades o malformaciones no cutáneas en el RN | ||||
| No | 956 | 399 (41,8) | 0,500 | 0,479 |
| Sí | 44 | 16 (36,4) | ||
| Vérnix caseosa | ||||
| No | 508 | 235 (46,2) | 9,636 | 0,002* |
| Sí | 492 | 180 (36,6) | ||
| Eritema tóxico neonatal | ||||
| No | 833 | 345 (41,4) | 0,014 | 0,905 |
| Sí | 167 | 70 (42) | ||
| Edad materna | ||||
| ≤ 29 años | 407 | 183 (45) | ||
| 30-34 años | 353 | 145 (41,8) | 4,761 | 0,092 |
| ≥ 35 años | 240 | 87 (36,2) | ||
| N° de gestaciones previas | ||||
| 0 | 498 | 225 (45,2) | ||
| 1 | 328 | 119 (36,3) | 6,494 | 0,039* |
| ≥ 2 | 174 | 71 (41) | ||
| Enfermedades maternas durante la gestación | ||||
| No | 723 | 306 (42,3) | 0,729 | 0,393 |
| Sí | 277 | 109 (39,3) | ||
| Hábitos tóxicos | ||||
| No | 782 | 313 (40) | 3,212 | 0,073 |
| Sí | 218 | 102 (46) | ||
| Suplementos¶ | ||||
| No | 182 | 72 (39,5) | 0,345 | 0,557 |
| Sí | 818 | 343 (42) | ||
| Fármacos (no suplementos) | ||||
| No | 744 | 308 (41,4) | 0,012 | 0,911 |
| Sí | 256 | 107 (41,8) | ||
| Tipo de parto | ||||
| Vía vaginal | 783 | 341 (43,5) | 6,249 | 0,012* |
| Cesárea | 217 | 74 (34,1) | ||
| Día de exploración | ||||
| 1° | 835 | 355 (42,5) | ||
| 2° | 107 | 44 (41,1) | 4,986 | 0,083 |
| 3° | 58 | 16 (27,6) | ||
*Estadísticamente significativa (p<0,05); ¶: incluye hierro, ácido fólico y yodo; DF: descamación fisiológica; F: frecuencia; OGP: origen geográfico de los padres; p: significación asintótica (bilateral); RN: recién nacidos; X2: Chi-cuadrado de Pearson.
La prevalencia de la DF oscila en función de la serie desde el 1,9% encontrado por Moosavi et al1 hasta el 87,7% de Griffiths2. Los datos de nuestra serie —prevalencia del 41,5%— se ubicarían, por lo tanto, cerca del término medio entre ambos extremos. Estas variaciones podrían justificarse por diferencias en el momento de la exploración, el tiempo de seguimiento de los neonatos1,5 y en la terminología utilizada. De este modo, mientras que en unos registros se define únicamente la descamación, otros incluyen la xerosis y la descamación9,8. Por lo demás, en cuanto a la morfología clínica, nuestros resultados son coherentes con los hallazgos observados por Griffiths2: una frecuencia elevada de DF desde el primer día de vida que, aunque implica con mayor frecuencia las zonas distales de las extremidades, se extiende con frecuencia al tronco y la cabeza, observándose también cuadros extensos con más de un área corporal afecta.
Hay cierta controversia acerca de si existen o no diferencias en la incidencia de DF en función del sexo u origen geográfico de los padres6. En algunos estudios encuentran un leve predominio en varones5. Boccardi et al7 observaron una mayor frecuencia en neonatos de origen sudamericano o asiático y, al igual que nosotros, menor en los procedentes del norte de África. Sin embargo, estas diferencias en la prevalencia observadas en nuestra serie podrían deberse al pequeño tamaño muestral con que contamos para cada uno de los grupos raciales “no caucásicos”, motivo por el que hemos de mostrar cautela a la hora de interpretar estos resultados.
Aunque es un tema controvertido6,7, la mayoría de estudios asocian una prevalencia superior de DF a mayor edad gestacional1,2,5,8,9 y peso al nacimiento5,8. Para otros autores como Rivers et al6 sólo varía el momento de aparición: los neonatos postérmino ya nacen en una fase descamativa, los a término sufren una descamación fina a las 24 a 48 horas de vida y los prematuros no la presentan hasta pasadas de dos a tres semanas. Nuestros resultados confirman que una mayor edad gestacional se asocia con aumento de la prevalencia de DF en todas las áreas corporales, del número de áreas corporales implicadas y de la extensión de la superficie corporal afecta. Observamos que no es excepcional este proceso en los RN pretérmino, pero en ellos suele limitarse a la zona distal de las extremidades.
Existe relación entre la pérdida de la vérnix caseosa y la aparición de descamación. En los RN postérmino o nacidos por parto vaginal la superficie corporal cubierta por vérnix es menor y, por tanto, aparece la DF con mayor frecuencia10. Al diminuir la vérnix caseosa aumenta tanto la maceración de la capa córnea en el útero como la pérdida de agua transepidérmica y la posterior deshidratación del estrato córneo en los primeros días de vida, lo que desencadenaría la descamación2. Esta teoría ha sido criticada por Rivers et al6, ya que no justifica la mayor afectación acral observada en buena parte de los neonatos con DF.
Contrariamente a las variables evaluadas previamente, los parámetros maternos desempeñaron en nuestra serie un papel poco significativo en la predicción de la DF. De forma similar, Boccardi et al7 no encontraron una relación estadísticamente significativa entre la DF y la edad materna, las enfermedades y la ingesta de fármacos (incluidos los suplementos dietéticos). Nuestros resultados sobre el valor del número de gestaciones previas discrepan con el estudio de Sachdeva et al5, que observaron una mayor frecuencia en las multíparas, mientras que en nuestro caso fue más habitual tras el primer parto.
En conclusión, encontramos DF en el 41,5% de los 1.000 RN incluidos en el estudio. Las extremidades fueron las zonas corporales implicadas con mayor frecuencia, aunque no es inhabitual su extensión a otras localizaciones. Se observó una prevalencia superior en los neonatos de mayor peso y edad gestacional, nacidos por vía vaginal, sin vérnix caseosa y con madre primigesta.