El término exantema y mucositis inducido por Mycoplasma pneumoniae (MP) (MIRM) fue propuesto para incluir diferentes tipos de erupciones mucocutáneas asociadas a MP y diferenciarlas del síndrome de Stevens-Johnson (SSJ)/necrólisis epidérmica tóxica (NET) inducido por fármacos y del eritema multiforme1-3. A partir de su relación con de otros agentes infecciosos causales, en 2019 Ramien y Bruckner4 propusieron el término erupción mucocutánea infecciosa reactiva (RIME) para englobar estas entidades.
Una niña de 3 años sana, diagnosticada 5 días antes de gingivoestomatitis, acudió a Urgencias por un empeoramiento de las lesiones y un aumento de la fiebre durante las últimas 24 h, acompañado de un rechazo de la ingesta y de vómitos hemáticos.
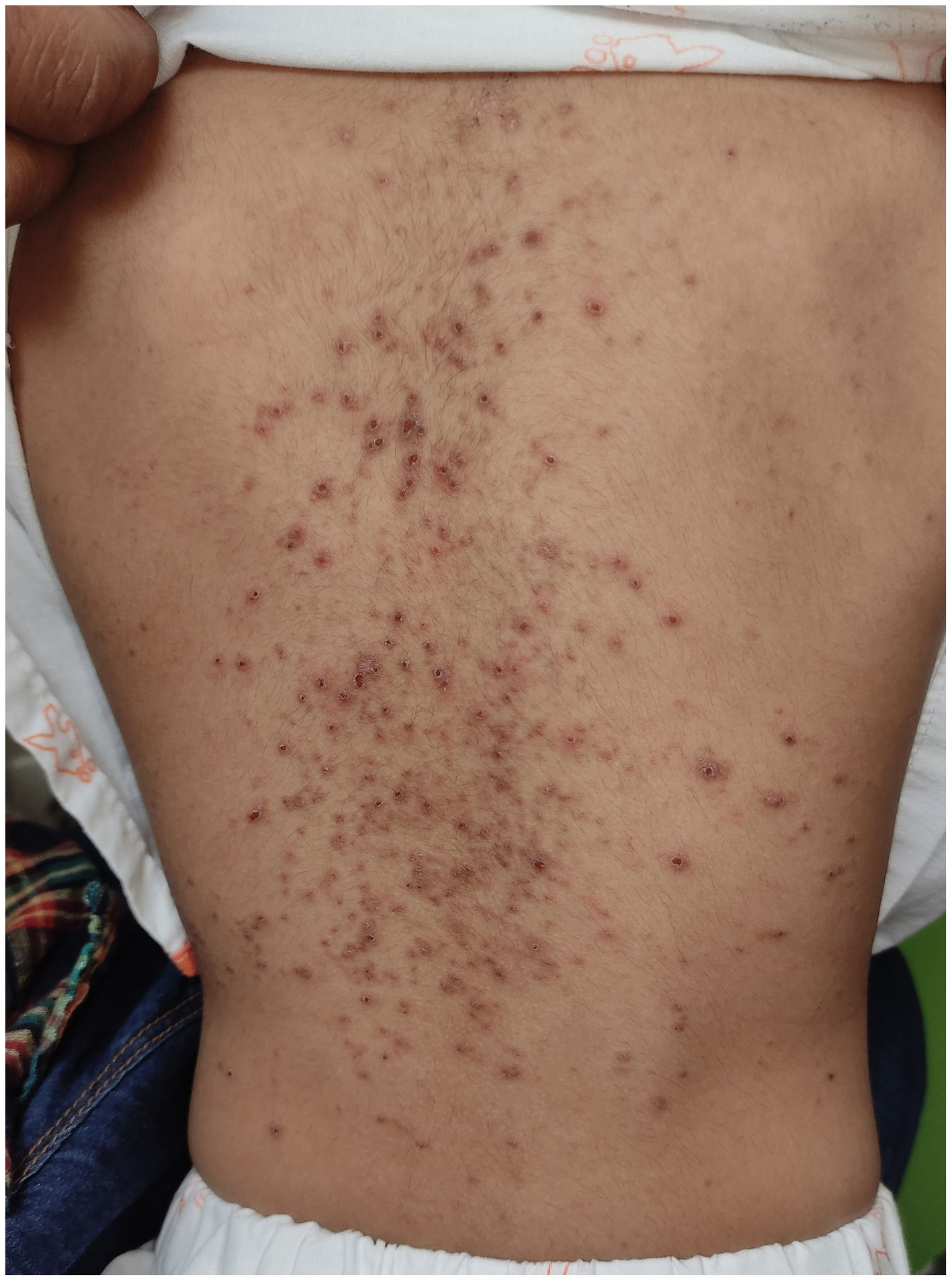
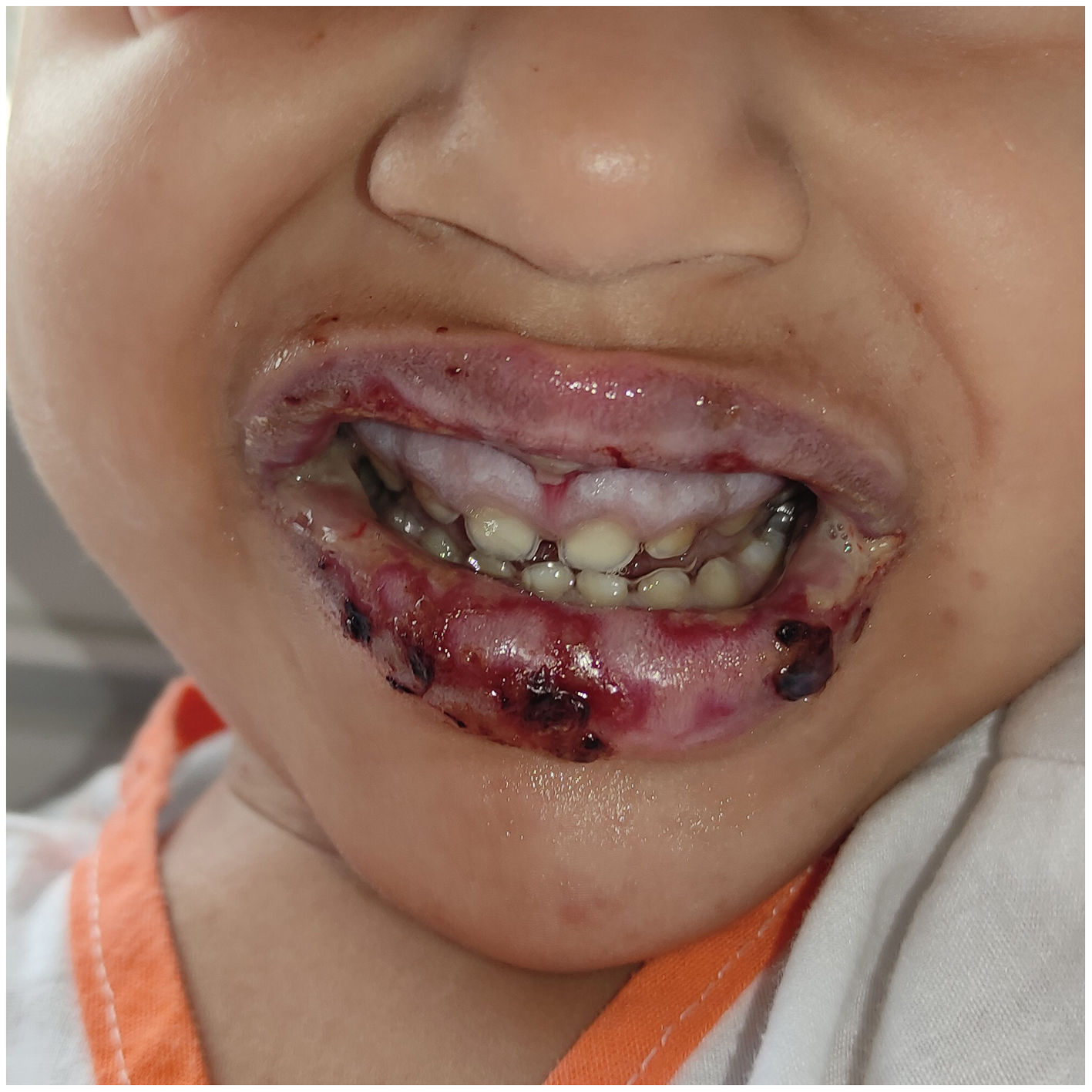
En la exploración física presentaba los labios edematizados y friables con costras negruzcas, gingivitis, erosiones, úlceras y membranas blanquecinas en la mucosa oral. Además, mostraba 3lesiones violáceas en los brazos y los muslos (que los padres referían como secundarias a picaduras) y unas manchas hipercrómicas en los muslos que, según informaron los padres, estaban presentes desde el nacimiento. Presentaba fiebre de 38,5°C, una leve taquicardia (124 latidos/min) y normalidad del resto de las constantes. En la analítica destacaba una acidosis metabólica (pH 7,28; bicarbonato 10 mmol/l) y una PCR 2,16mg/dl.
Ingresó con amoxicilina-clavulánico por vía intravenosa, fluidoterapia, nistatina tópica, analgesia y curas tópicas. Se objetivó la aparición de unas lesiones ulcerosas pequeñas en la vulva y unas lesiones pápulo-costrosas en el tronco y las palmas. Ante la importante afectación de los labios y la mucosa oral, se inició el tratamiento con aciclovir por vía intravenosa.
Se realizaron serologías (citomegalovirus, virus herpes simple 1 y 2, hepatitis C y virus de la inmunodeficiencia humana, negativas; IgG varicela zóster, positiva) y se realizó PCR de un exudado orofaríngeo (positiva para virus herpes humano 6 [VHH-6] y Haemophilus influenzae [H. influenzae]) y PCR de las lesiones vulvares (positiva para H. influenzae).
Se realizó interconsulta con Dermatología, que diagnosticó el cuadro de RIME secundario a infección por VHH-6 con sobreinfección por H. influenzae, por lo que se administró corticoterapia por vía intravenosa a dosis de 1mg/kg/día, consiguiéndose una regresión de las lesiones orales y cutáneas y una mejoría de la ingesta. Completó 10 días de antibioterapia y 7 días de aciclovir y corticoterapia intravenosas. Se dio el alta hospitalaria y el control posterior en consultas externas objetivó la presencia de unas lesiones maculares hipercrómicas residuales en el tronco y las extremidades y unas lesiones residuales hipopigmentadas en los labios.
Con el término RIME se engloban MIRM y otras erupciones mucocutáneas parainfecciosas similares. Recientemente se han descrito otras etiologías además de MP: Chlamydophila pneumoniae, influenza B, enterovirus/rinovirus, metapneumovirus, parainfluenza 2 y SARS-CoV-25-7. Se postulan como otros posibles desencadenantes el virus varicela zóster, el virus de la hepatitis A, el virus de Epstein-Barr, el citomegalovirus, los adenovirus y el VHH-65.
El VHH-6 produce mayoritariamente infecciones asintomáticas y, típicamente, en la infancia el exantema súbito. Se postula su implicación en la pitiriasis rosada, síndromes mononucleosis-like y RIME. Presenta un tropismo por los linfocitos T-CD4+, permaneciendo latente y pudiendo reactivarse en situaciones de inmunosupresión y pudiendo activar otros virus potencialmente oncogénicos (virus de Epstein-Barr y herpes humano 8)8.
Los pacientes típicamente presentan una mucositis intensa en 2 o más localizaciones y una clínica prodrómica (tos, fiebre, malestar y cefalea4, pudiendo haber afectación pulmonar en forma de neumonía). La afectación cutánea suele ser escasa (34%), con lesiones vesiculobullosas (más frecuentemente) o lesiones en diana, papulares, maculares o morbiliformes7 (fig. 1). La afectación oral (94-100%5) consiste en costras hemorrágicas labiales y erosiones y ulceraciones en mucosa bucal y lengua (fig. 2). La afectación ocular (82-92%) aparece como una conjuntivitis bilateral purulenta/seromucosa y un edema palpebral. Puede haber afectación de la mucosa urogenital (60%)7.
El diagnóstico es habitualmente clínico. Se recomienda la realización de una analítica sanguínea, en la que se encuentra una elevación de los reactantes de fase aguda, una serología para MP, una radiografía de tórax y una PCR de un frotis nasofaríngeo/orofaríngeo para MP, C. pneumoniae, virus respiratorios y herpes simple5. La biopsia cutánea no se realiza de forma rutinaria7.
El diagnóstico diferencial incluye el SSJ/NET inducido por fármacos, agrupado bajo el término DEN (Drug-induced epidermal necrolysis)9. Este cuadro está desencadenado por fármacos (antibióticos, antiepilépticos), presenta una necrosis cutánea extensa y una menor afectación mucosa. Cursa con una mayor gravedad, precisando ingreso en Unidades de Cuidados Intensivos o de Quemados, y con una mayor tasa de secuelas (cutáneas 90%, oculares 70-93%).
Otras entidades que deben considerarse son el eritema multiforme, la enfermedad de Kawasaki, el pénfigo vulgar o paraneoplásico, la gingivoestomatitis herpética, enfermedades autoinmunes y la enfermedad boca-mano-pie grave5,7.
En los niños y adultos jóvenes con una erupción de inicio agudo y una afectación predominantemente mucocutánea, precedida de una clínica prodrómica de una infección respiratoria superior y sin el antecedente de la toma de medicación, el diagnóstico de presunción inicial es RIME/MIRM4,9.
No se ha establecido el tratamiento adecuado basado en la evidencia, siendo habitualmente suficientes la terapia antimicrobiana dirigida y las medidas de soporte: analgesia, dieta líquida o fluidoterapia de mantenimiento (evitando sonda nasogástrica), limpieza de costras labiales, soluciones magistrales para aftas, lubricantes oculares y colirios antibióticos/corticoideos, si precisan. Se recomienda la valoración y el seguimiento por Dermatología y por Oftalmología, si hay afectación ocular.
Se sugiere antibioterapia dirigida (macrólidos, tetraciclinas o fluoroquinolonas), aunque no parece influir en el curso de la erupción mucocutánea4,7.
En caso de afectación mucosa extensa se pueden administrar corticoides sistémicos (prednisona/metilprednisolona 1mg/kg/día 5-7 días)7. Otros tratamientos posibles incluyen inmunoglobulina por vía intravenosa, ciclosporina o inhibidores TNF-α, aunque no hay evidencia que los avale.
Son necesarios más estudios para comprender la patogénesis, historia natural y respuesta al tratamiento del RIME, dado que la mayoría de conocimientos actuales provienen de casos y series clínicas.