La hidradenitis supurativa es una enfermedad sistémica inflamatoria crónica y recurrente, que afecta, principalmente, los grandes pliegues. Se origina por la oclusión de las unidades pilosebáceas, con la consecuente formación de nódulos dolorosos, abscesos, fístulas y cicatrices, con un alto impacto en la calidad de vida.
ObjetivosDescribir prevalencia, características clínicas, frecuencia de comorbilidades y latencia diagnóstica, en pacientes con hidradenitis supurativa atendidos en el Hospital Italiano de Buenos Aires.
Materiales y métodosEstudio retrospectivo descriptivo de corte transversal. Se relevó la información de las historias clínicas electrónicas de todos los pacientes con diagnóstico de hidradenitis supurativa atendidos en el Hospital Italiano de Buenos Aires entre julio de 2012 y octubre de 2017.
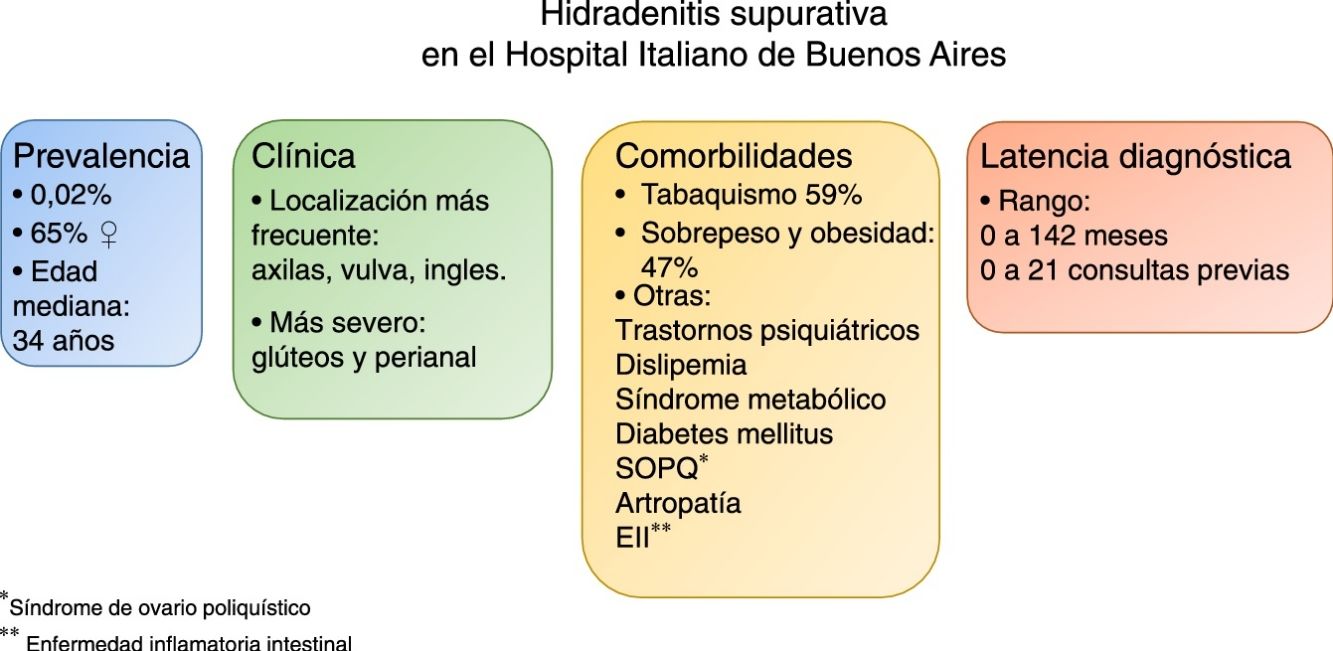
ResultadosLa búsqueda inicial en nuestra base de datos arrojó 180 historias clínicas. En 66 casos se confirmó el diagnóstico. Un 65% eran mujeres. La edad media fue 37 años. La prevalencia fue de 0,02%.
Las áreas más afectadas fueron las axilas, la vulva y las ingles. El tabaquismo y el sobrepeso u obesidad fueron las comorbilidades más frecuentes.
El sexo masculino y las localizaciones perianal y glútea, se asociaron a casos más graves.
El lapso al diagnóstico tuvo un intervalo muy amplio, desde un diagnóstico en la primera consulta, hasta una demora de 142 meses y 21 consultas previas.
ConclusionesNuestros resultados se encuentran dentro de los valores de la literatura. Este es el primer trabajo de Argentina que describe la prevalencia, las comorbilidades y el error diagnóstico en la hidradenitis supurativa.
Hidradenitis suppurativa is a chronic recurrent systemic inflammatory disease that mainly involves large skin folds. It develops when pilosebaceous units become blocked, leading to the formation of painful nodules, abscesses, fistulas, and scarring. The impact of this disease on quality of life is great.
ObjectivesTo describe the prevalence and clinical features of hidradenitis suppurativa in patients treated at Hospital Italiano de Buenos Aires and determine the frequency of comorbidities and time to diagnosis in this population.
Material and methodsRetrospective descriptive cross-sectional study. Information was extracted from the computerized clinical records of all patients with a diagnosis of hidradenitis suppurativa managed in Hospital Italiano de Buenos Aires between July 2012 and October 2017.
ResultsOur initial search of the records yielded 180 cases; the diagnosis was confirmed in 66 cases. Sixty-five percent of the patients were women, and the mean age was 37 years. The prevalence of this diagnosis was 0.02%.
The armpits, vulva, and groin were the locations most frequently affected. Smoking, overweight, and obesity were the most commonly recorded concomitant conditions.
Male sex and perianal and gluteal locations were associated with severity.
Time until diagnosis varied widely, ranging from diagnosis at the first visit in some cases to as long as 142 months and 21 visits.
ConclusionsOur findings are consistent with the literature on hidradenitis suppurativa. This is the first Argentinian study to describe the prevalence of this disease as well as the concomitant conditions found and the rate of diagnostic error.
La hidradenitis supurativa (HS) es una enfermedad sistémica inflamatoria crónica y recurrente, que afecta, principalmente, los grandes pliegues. Se origina por la oclusión de las unidades pilosebáceas. Esto conlleva a la formación de nódulos dolorosos, abscesos, fístulas y cicatrices, con un alto impacto en la calidad de vida.
Debido al curso evolutivo con brotes y remisiones, es frecuente el diagnóstico tardío. A esto se suma la escasa difusión de la enfermedad entre la comunidad médica más allá de la dermatología.
Datos epidemiológicos sugieren que los pacientes con HS tienen mayor prevalencia de comorbilidades que la población general. Las más frecuentes son el tabaquismo y la obesidad1,2.
La mayor parte de los estudios publicados sobre la prevalencia de la HS y las comorbilidades asociadas, se han realizado en poblaciones europeas o norteamericanas. Es sabido que Latinoamérica cuenta con escasos datos estadísticos en salud, y la HS no es la excepción. La única aproximación a la prevalencia es una encuesta de Brasil, recientemente publicada3.
En base a lo antedicho, el propósito de este estudio fue acercarnos a la prevalencia de la HS, describir sus características clínicas, la presencia de comorbilidades, y cuantificar el tiempo al diagnóstico.
Materiales y métodosSe realizó un estudio retrospectivo, descriptivo, de corte transversal. La población estudiada fue la de los pacientes atendidos en el Hospital Italiano de Buenos Aires (HIBA).
Argentina tiene un sistema de salud segmentado que consta de 3 grandes sectores: público, privado (sistemas prepagos) y seguridad social (obras sociales). Los dos últimos cubren una población de aproximadamente 18 millones de personas distribuidas en cerca de 300 entidades. En este contexto, el HIBA brinda servicios médicos y de salud a través de 2 hospitales principales y 24 centros periféricos, a pacientes pertenecientes a la prepaga propia del HIBA (Plan de Salud del HIBA), que actualmente cuenta con alrededor de 160.000 miembros, y a afiliados de más de 200 obras sociales y prepagas. La población atendida en el HIBA corresponde en su mayoría a áreas urbanas de la ciudad de Buenos Aires. La ciudad cubre un área de 202 km2 y tiene un clima subtropical. Está ubicado en la orilla occidental del Río de la Plata y tiene una población de 2.890.151 habitantes (censo de 2010). El 92% de la población es blanca y de ascendencia europea, y el resto es una mezcla de nativos y otras etnias.
Después de la aprobación del Comité de Ética de Protocolos de Investigación del HIBA, se realizó un pedido al área de gestión de información de todos los pacientes que en el período de julio de 2012 a octubre de 2017 tuvieran como diagnóstico «hidradenitis supurativa», «hidrosadenitis supurativa», o «acné inversa». El HIBA tiene una historia clínica electrónica (HCE) orientada a problemas, por lo que se solicitó una búsqueda de los pacientes que tuvieran dichos términos cargados entre sus problemas.
El diagnóstico de HS fue validado en dos circunstancias: en los casos en los que había sido confirmado por un dermatólogo, o la descripción clínica fuera precisa y correspondiente a un caso de HS. En los casos dudosos, la HCE era revisada y el diagnóstico confirmado por el investigador principal.
Para cada paciente se relevó la información sobre las variables demográficas, clínicas, la presencia o ausencia de comorbilidades, el tiempo transcurrido y el número de consultas previas desde el primer contacto con el hospital hasta el diagnóstico.
Análisis estadísticoSe calculó la prevalencia a partir del número de pacientes afiliados al Plan de Salud con diagnóstico confirmado de HS, sobre el total de afiliados al Plan de Salud activos en dicho período.
Se describieron las características clínicas y la presencia de comorbilidades, en todos los pacientes con HS atendidos en el HIBA, con frecuencias absolutas y relativas.
Se cuantificó el tiempo y el número de consultas previas al diagnóstico, en todos los pacientes atendidos en el HIBA, y se describieron como intervalo, media y desvío estándar (SD).
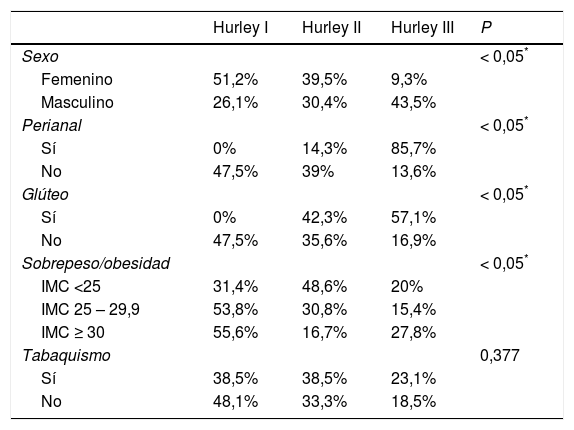
Además, se realizaron análisis bivariados usando como variables independientes el sexo y ciertas localizaciones, y como variable dependiente la severidad.
ResultadosLa búsqueda inicial en nuestra base de datos arrojó 180 historias clínicas que cumplían con los criterios de selección antedichos. De estas, en 66 casos se confirmó el diagnóstico de HS. El resto se trataba mayormente de procesos infecciosos agudos, como forúnculos o abscesos en pliegues, erróneamente etiquetados como HS. Es decir que, en las HCE, la carga de «hidradenitis supurativa» o «hidrosadenitis supurativa» como problema, tenía un valor predictivo positivo de 37% (66/180). Dentro de los 66 casos confirmados de HS, un 65% correspondía a mujeres, todos los pacientes eran caucásicos, y la edad media al diagnóstico fue de 37 años. Los afiliados al Plan de Salud del HIBA eran 29, sobre un denominador de 143.245 afiliados activos a octubre de 2017. La prevalencia de HS fue de 2,02 por 10.000 (IC 95% 1,35-2,9) (tabla 1).
En cuanto a la severidad, la mayor frecuencia correspondió a casos leves (Hurley I). Las áreas más afectadas fueron las axilas, la vulva y las ingles, en ese orden (tabla 2). Un tercio de los pacientes (22) presentaban localización múltiple. En la tabla 3 se resumen las comorbilidades asociadas. El tabaquismo y el sobrepeso u obesidad fueron las que se asociaron con mayor frecuencia. No encontramos pacientes con hepatopatías, pioderma gangrenoso, síndromes autoinflamatorios (SAPHO, PASH, PAPASH), síndrome de Down, neoplasias (linfomas, carcinoma espinocelular). El sexo masculino y las localizaciones perianal y glútea, se asociaron a casos más graves (p < 0,05) (tabla 4). En la tabla 5 se pueden observar los datos de la latencia diagnóstica.
Comorbilidades (n = 66)
| Tabaquismo | 39 (59,1%) |
| Sobrepeso/obesidad | 31 (47%) |
| IMC 25-29,9 | 13 (19,7%) |
| IMC > 30 | 18 (27,3%) |
| Trastornos endocrino-metabólicos | |
| Dislipemia | 23 (34,8%) |
| Hipercolesterolemia | 21 (31,8%) |
| Hipertrigliceridemia | 11 (16,7%) |
| Diabetes mellitus/insulinorresistencia | 4 (6,1%) |
| Diabetes mellitus | 3 (4,5%) |
| Insulinorresistencia | 1 (1,5%) |
| Síndrome metabólico | 4 (6,1%) |
| Síndrome ovario poliquístico | 2 (3%) |
| Tiroideopatías | 7 (10,6%) |
| Hipotiroidismo | 6 (9,1%) |
| Hipertiroidismo | 1 (1,5%) |
| Trastornos psiquiátricos | 12 (18,2%) |
| Depresión | 7 (10,6%) |
| Ansiedad | 2 (3%) |
| Otros | 3 (4,5%) |
| Enfermedades autoinflamatorias | |
| Artropatía | 3 (4,5%) |
| Enfermedad inflamatoria intestinal | 1 (1,5%) |
| Hipertensión arterial | 13 (19,7%) |
| Insuficiencia renal crónica | 1 (1,5%) |
| Anemia | 10 (15,2%) |
| Ferropénica | 6 (9,1%) |
| Otras | 4 (6,1%) |
| Insuficiencia renal crónica | 1 (1,5%) |
| Enfermedades de la piel | |
| Psoriasis | 1 (1,5%) |
| Acné | 18 (27,3%) |
| Síndrome de oclusión folicular | 5 (7,6%) |
IMC: índice de masa corporal.
Severidad según sexo, localizaciones y comorbilidades (n = 66)
| Hurley I | Hurley II | Hurley III | P | |
|---|---|---|---|---|
| Sexo | < 0,05* | |||
| Femenino | 51,2% | 39,5% | 9,3% | |
| Masculino | 26,1% | 30,4% | 43,5% | |
| Perianal | < 0,05* | |||
| Sí | 0% | 14,3% | 85,7% | |
| No | 47,5% | 39% | 13,6% | |
| Glúteo | < 0,05* | |||
| Sí | 0% | 42,3% | 57,1% | |
| No | 47,5% | 35,6% | 16,9% | |
| Sobrepeso/obesidad | < 0,05* | |||
| IMC <25 | 31,4% | 48,6% | 20% | |
| IMC 25 – 29,9 | 53,8% | 30,8% | 15,4% | |
| IMC ≥ 30 | 55,6% | 16,7% | 27,8% | |
| Tabaquismo | 0,377 | |||
| Sí | 38,5% | 38,5% | 23,1% | |
| No | 48,1% | 33,3% | 18,5% |
IMC: índice de masa corporal.
Este trabajo agrega nueva información sobre la prevalencia, las características clínicas, las comorbilidades y la latencia al diagnóstico, en un sistema cerrado de salud representativo de la ciudad de Buenos Aires. La prevalencia encontrada fue de 0,02%, y es consistente con otras series a nivel mundial (0,00033 a 4,1%)4,5. Es importante señalar que este amplio intervalo puede explicarse por la variabilidad de diseños y de calidad de los estudios, y debido, también, a la heterogeneidad racial (mayor prevalencia en afroamericanos)6. Por otro lado, creemos que nuestra prevalencia podría estar subestimada porque la captura de los casos se realizó en los que tenían el problema HS cargado por un médico en la HCE, y no es infrecuente que los profesionales omitan hacerlo.
Casi el 60% de nuestros pacientes eran tabaquistas, y las publicaciones refieren frecuencias variables de 30 a 92%1,2,4,7–9. El tabaquismo aumentaría 2 a 12 veces el riesgo de desarrollar HS10. Algunos autores han demostrado incluso una asociación del hábito tabáquico con la severidad de la enfermedad11, pero es un punto conflictivo dado que otros trabajos no encontraron dicha relación12,13, y de hecho en nuestro estudio no se ha podido constatar (tabla 4).
En nuestra casuística, casi la mitad de los pacientes tenían sobrepeso u obesidad. En la literatura, el porcentaje de obesidad ronda entre el 12 y 88%1,7–9,12,14. Se ha sugerido que la obesidad se asociaría con el grado de severidad. En disonancia con ese concepto, en el análisis bivariado, el sobrepeso y la obesidad se asociaron con casos menos graves (tabla 4). Como hipótesis para explicar este fenómeno, postulamos que las formas graves se darían en pacientes con una predisposición genética fuerte, que van a desarrollar la enfermedad independientemente de los factores de riesgo asociados, y en cambio, las formas más leves, sí serían desencadenadas por factores de riesgo (en este caso la obesidad y el roce), donde la predisposición genética no es predominante y por lo tanto no tienen el potencial de desarrollar formas tan graves. De todas maneras, nuestra muestra es pequeña y no controlada, y sería arriesgado sacar conclusiones. Otros estudios deberían evaluar esta hipótesis.
Aproximadamente, la tercera parte de los pacientes eran dislipémicos. En trabajos previos, los parámetros medidos fueron variables y en ocasiones distintos a los nuestros, y los porcentajes de valores alterados (LDL elevado, HDL bajo, hipertrigliceridemia), rondan entre 10 y 54%, no siempre significativos al comparar con las proporciones de los controles4,7–9,14. Encontramos un porcentaje de diabetes mellitus en el límite inferior de los valores de la literatura (5-20%)1,4,7–9,14, y menor para el síndrome metabólico (10-51%)8,9,14. Estas diferencias pueden deberse a las características de la población estudiada, dado que la mayoría de los trabajos son norteamericanos, donde la prevalencia de la obesidad, el síndrome metabólico y la diabetes mellitus son mayores. Entre las mujeres, encontramos un porcentaje de síndrome de ovario poliquístico similar al descripto por otro trabajo original (4%), en el cual se evidenció una prevalencia 13 veces mayor en comparación con el grupo control4.
En nuestra serie, uno de cada 5 tenía un trastorno psiquiátrico asociado, mayormente, depresión o ansiedad. De forma similar, en la bibliografía encontramos que la comorbilidad psiquiátrica más habitual es la depresión (6-43%)15–17, seguida por la ansiedad y la dependencia de alcohol (4%)4,16, y en menor medida la esquizofrenia y la enfermedad bipolar18. Un estudio destacó una frecuencia de comorbilidades psiquiátricas en el 57% de los pacientes4.
Si bien el diseño de este estudio no es el apropiado para determinar asociaciones con otras comorbilidades, nuestros datos sugerirían que, algunas enfermedades de alta prevalencia como la hipertensión arterial, las tiroideopatías, la anemia, el acné, la psoriasis, no tendrían diferencias en su prevalencia en pacientes con HS comparadas con la población general, en concordancia con la literatura7–9,14,19,20. La proporción de acné en nuestros pacientes fue similar a la de la población general, pero el porcentaje de pacientes con síndrome de oclusión folicular (que incluye entre sus manifestaciones al acné conglobata) sí fue mayor, y sería explicable por la fisiopatogenia de la enfermedad21.
Hay trabajos que demuestran la asociación con el síndrome de Down21,22, y el aumento de incidencia de neoplasias como el carcinoma espinocelular y el linfoma23,24, pero no encontramos dichas comorbilidades en nuestra serie.
Es importante destacar como debilidad de nuestro trabajo, la falta de grupo control, que sería útil para comparar la prevalencia de comorbilidades entre ambos grupos, para determinar el grado de asociación de cada una de ellas con la enfermedad en estudio.
El plazo al diagnóstico fue muy variable, y en muchos casos difícil de determinar por el carácter retrospectivo del estudio. Es interesante remarcar que hay pocos estudios que analicen este aspecto, y lo que miden es el tiempo entre la aparición de síntomas y el diagnóstico, con una media de 7 años25. En nuestro caso medimos el tiempo y el número de visitas desde la primera consulta relacionada con el problema, y el diagnóstico, lo cual habla estrictamente de la demora por parte del médico, y excluye el retraso que depende de la decisión de consultar del propio paciente.
ConclusionesNos encontramos frente a una enfermedad con un retraso diagnóstico frecuente, con un curso crónico e importante afectación de la calidad de vida, en la cual la intervención temprana puede mejorar el pronóstico. Proponemos el diseño de estrategias de diagnóstico y tratamiento precoz dirigidos específicamente a la HS, como campañas educativas para los médicos y pacientes. Cabe destacar que este es el primer trabajo en la Argentina, que describe la prevalencia, las comorbilidades y el error diagnóstico en la hidradenitis supurativa.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.