Sr. Director:
Presentamos el caso de una mujer de 63 años de edad, con antecedentes personales de diabetes tipo II e hiperuricemia, que consultó por un cuadro de 4 meses de evolución de astenia, pérdida de 14kg de peso, prurito, xerosis y descamación generalizada, seguido del crecimiento en el último mes de una masa en la axila derecha.
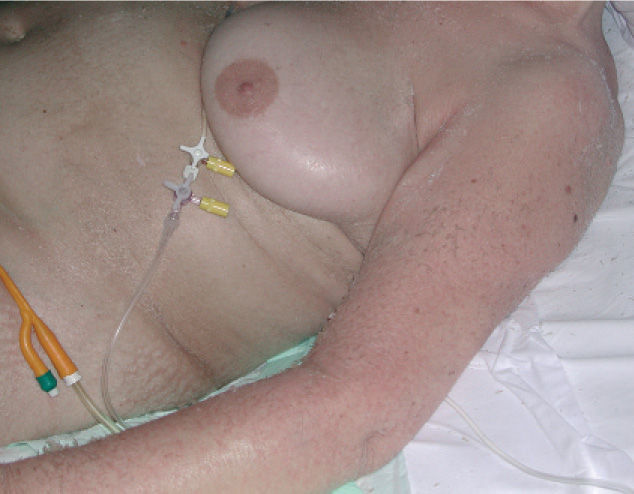
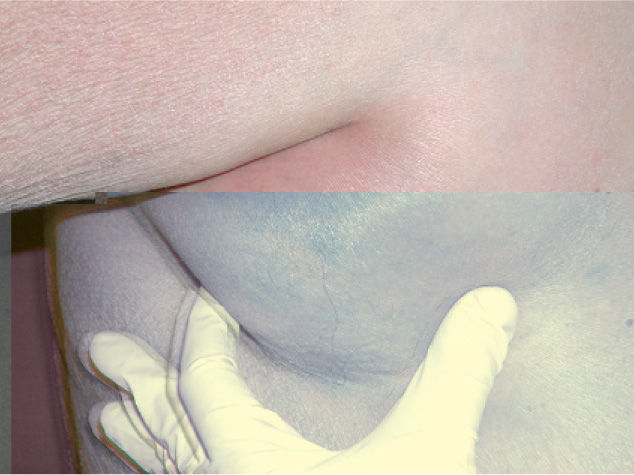
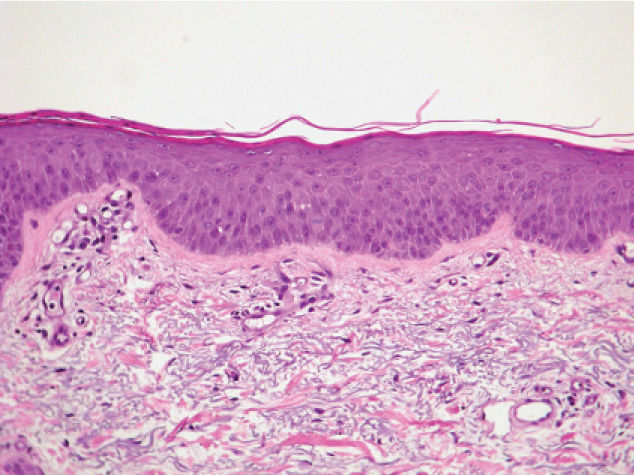
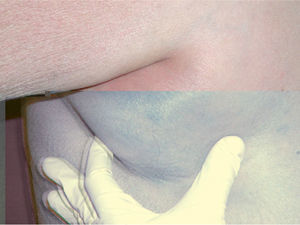
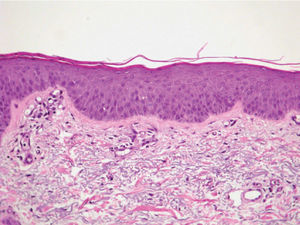
En la exploración física se apreció una xerosis marcada y una dermatitis descamativa generalizada, con escamas blanquecinas de pequeño tamaño, confluentes y poco adheridas. La afectación era predominante en las áreas extensoras de las extremidades, donde las escamas eran más parduscas y existían unas lesiones de tipo reticulado que recordaban al eczema craquelé (fig. 1). Tanto las flexuras como la cara y el cuero cabelludo estaban afectos. A la palpación se apreciaron adenopatías axilares bilaterales, de 5cm en el lado derecho (fig. 2), y la tomografía axial computarizada demostró la presencia de masas en mediastino y ambos territorios axilares. El estudio histológico de la masa ganglionar confirmó el diagnóstico de enfermedad de Hodgkin tipo esclerosis nodular, clasificándose en un estadio IIb. La biopsia cutánea mostró un discreto adelgazamiento epidérmico, con pérdida de las crestas epidérmicas, así como la existencia de paraqueratosis y ausencia del estrato granuloso en la práctica totalidad del corte, estableciéndose el diagnóstico de ictiosis paraneoplásica (fig. 3).
Se instauró tratamiento poliquimioterápico que no consiguió detener la progresión de la enfermedad. Tampoco se resolvió el cuadro cutáneo, que fue agravándose con la evolución del linfoma, a pesar del tratamiento tópico con emolientes y corticoides. La paciente falleció a los 18 meses del diagnóstico.
Las formas adquiridas de ictiosis son mucho menos frecuentes que las congénitas.
La ictiosis adquirida se ha asociado con muchas patologías sistémicas, como cáncer, lepra, sarcoidosis, trastornos tiroideos, hiperparatiroidismo, diabetes, fallo renal crónico, trasplante de médula ósea e infección por el virus de la inmunodeficiencia humana. También se ha relacionado con trastornos nutricionales, enfermedades autoinmunes, como el lupus eritematoso sistémico o la dermatomiositis, y con la administración de algunos fármacos, como el ácido nicotínico, triparanol, butirofenonas, cimetidina o clofazimina1–3. La asociación más importante por su frecuencia y pronóstico es con el cáncer, y constituye un cuadro paraneoplásico que se suele manifestar coincidiendo con el diagnóstico de la neoplasia. La neoplasia asociada más frecuentemente es la enfermedad de Hodgkin, habiéndose relacionado también con linfomas no Hodgkin, sarcoma de Kaposi, leiomiosarcoma y carcinomas de mama, pulmón, ovario y cérvix1–3.
La ictiosis adquirida es clínica e histológicamente muy similar a la ictiosis vulgar, de manera que existen trabajos que la clasifican como ictiosis vulgar adquirida1,4. En nuestro caso, si bien predominaban las lesiones en la cara extensora de las extremidades, tanto la cara como las flexuras estaban afectas, lo que lo diferenciaba del cuadro típico de la ictiosis vulgar congénita. La histología de la ictiosis paraneoplásica no es específica y destaca la presencia de focos de paraqueratosis y el adelgazamiento o la ausencia del estrato granuloso.
El diagnóstico de la ictiosis puede preceder, coincidir o ser posterior al diagnóstico de la neoplasia, siendo lo más habitual un curso paralelo con el tumor desencadenante. El cuadro cutáneo responde al tratamiento de la neoplasia y su recurrencia puede ser un marcador de recidiva neoplásica4,5. Cuando el tumor no es curable se puede controlar la ictiosis mediante emolientes, corticoides tópicos o sistémicos o retinoides1,4.
La patogenia de la ictiosis paraneoplásica es poco conocida. Se ha sugerido la importancia de una lipogénesis disminuida, tanto en dermis como epidermis6. Se ha propuesto un modelo para la patogenia de las dermatosis paraneoplásicas con tres puntos:
- 1.
Desarrollo de la neoplasia.
- 2.
Producción de un inductor por las células tumorales.
- 3.
Susceptibilidad de las células epiteliales al inductor7. En este sentido se ha propuesto la producción del factor de crecimiento α por el tumor causante que provocaría la proliferación de un epitelio epidérmico susceptible4,5.
Ante un cuadro ictiósico de inicio en la edad adulta, y sin antecedentes de ictiosis congénita, es recomendable una anamnesis exhaustiva, un estudio analítico y una exploración clínica completa para el despistaje de una enfermedad interna subyacente y, en especial, de una neoplasia.