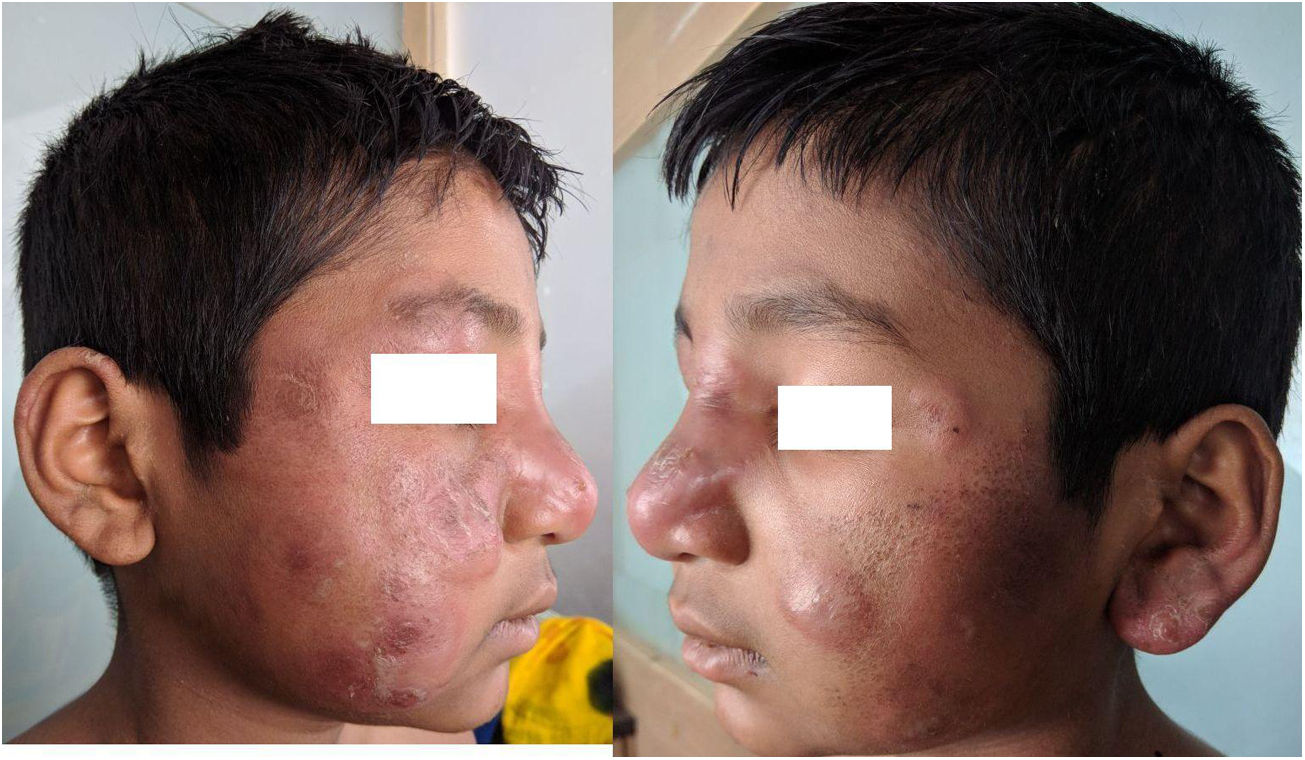
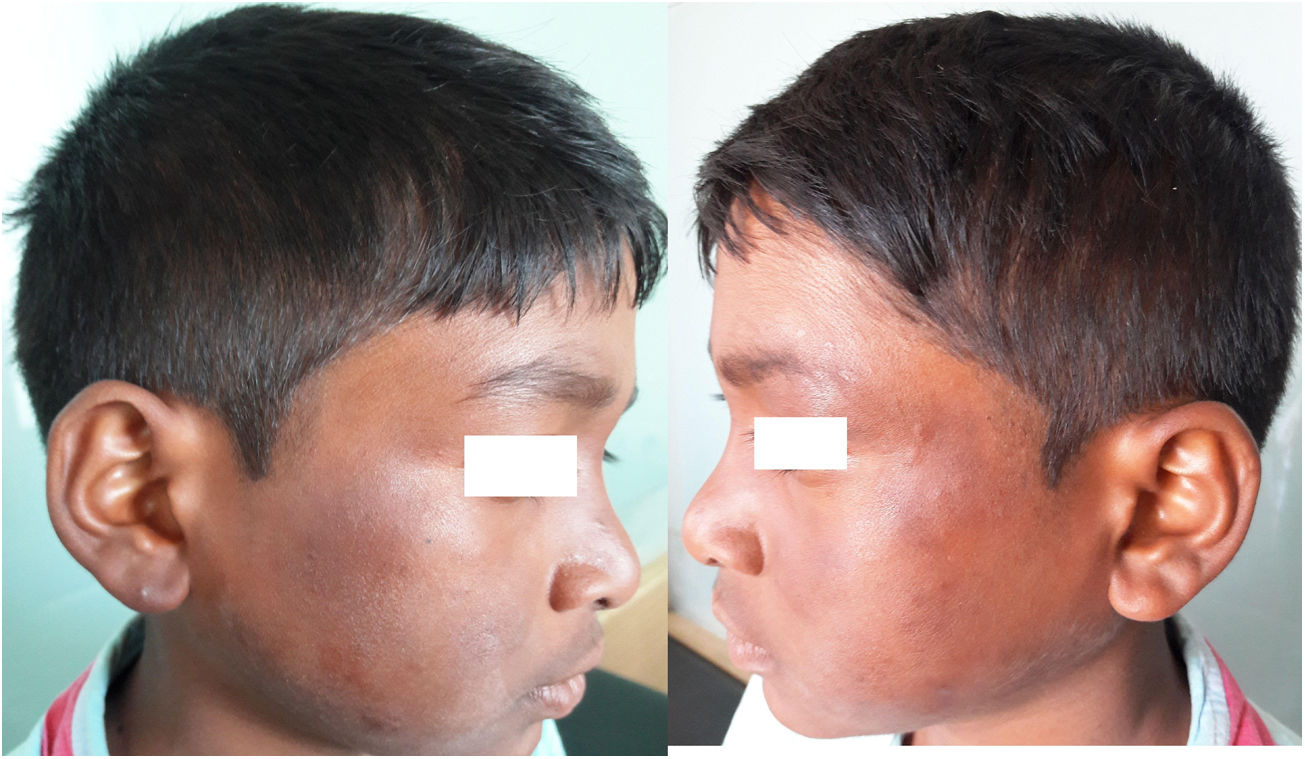
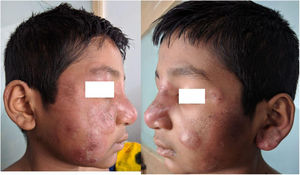
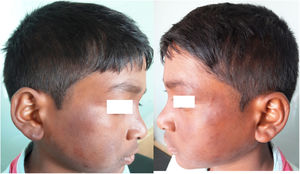
Se describe el caso de un niño indio de 11 años que presenta, desde hace aproximadamente 10días, placas eritematosas y edematosas localizadas a nivel de la cara y de las extremidades superiores e inferiores. Además, el niño tenía fiebre elevada, artralgias y edema de las manos y de los pies (fig. 1A,B). No refería antecedentes personales o familiares de relevancia. Al examen clínico se evidenció fiebre (39°C) y engrosamiento e hipersensibilidad de ambos nervios cubitales; sin embargo, la sensibilidad a nivel de las lesiones cutáneas se encontraba conservada. No se observaron otros hallazgos patológicos en el examen físico. En la analítica sanguínea se evidenciaba leucocitosis con neutrofilia y una elevación de la VSG. El resto de los resultados de la analítica solicitada se encontraban dentro de la normalidad. La biopsia cutánea reveló la presencia de un infiltrado de neutrófilos y linfocitos a nivel de la unión dermoepidérmica. En la profundidad de la dermis y en el tejido subcutáneo se observaban granulomas epitelioides asociados a necrosis fibrinoide y un infiltrado inflamatorio con predominio de neutrófilos, linfocitos y macrófagos. Estos hallazgos sugirieron el diagnóstico de una lepra tuberculoide borderline (BT) asociada a una reacción lepromatosa tipo2 (type 2 lepra reaction [T2LR]) (fig. 2). El frotis cutáneo para bacilos ácido-rápidos de las lesiones fue negativo. Siguiendo las recomendaciones de la OMS, se indicó una terapia multifármacos-paucibacilar (TMF-PB) (consistente en rifampicina 450mg una vez al mes asociado a dapsona 50mg/día). Además, se asociaron corticoides orales a una dosis de 1mg/kg/día en pauta descendente. Con dicho tratamiento, tanto las lesiones cutáneas como los síntomas sistémicos del paciente mejoraron de manera significativa (fig. 3A,B).
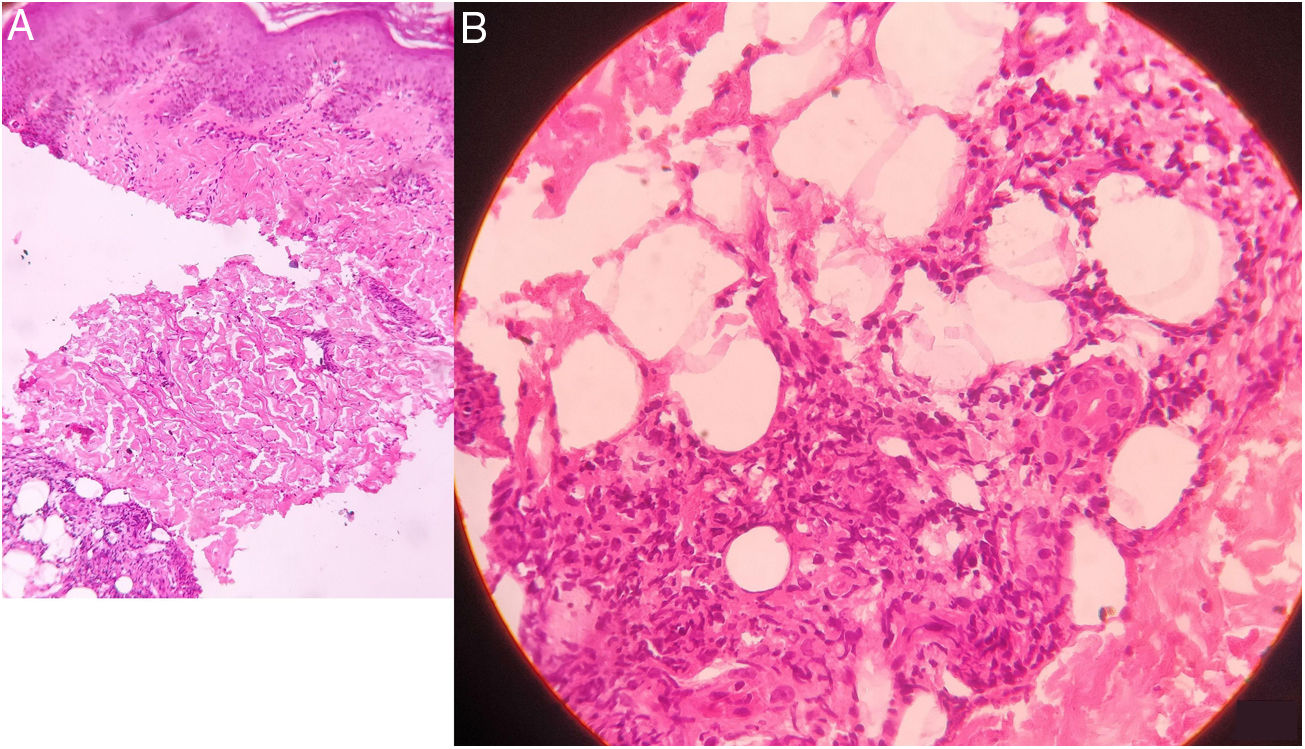
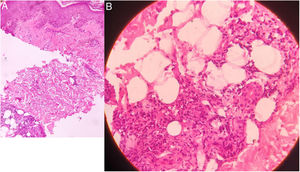
En la histopatología se muestra una infiltración de neutrófilos, linfocitos y células plasmáticas a nivel de la unión dermoepidérmica. En la profundidad de la dermis se observa además la presencia de granulomas de células epitelioides y necrosis fibrinoide, asociado a un infiltrado inflamatorio de neutrófilos, linfocitos, macrófagos y células plasmáticas (A: aumento original ×100; B: aumento original ×400; tinción con hematoxilina/eosina).
La T2LR es una complicación mediada por inmunocomplejos que se observa con mayor frecuencia en la lepra lepromatosa (LL) y en algunas oportunidades también en la lepra lepromatosa borderline (BL). En la mayoría de los casos se presentará durante el primer año del inicio de la TMF1. Esta se caracterizará por la aparición súbita de nódulos blandos o placas eritematosas, que en algunas ocasiones pueden evolucionar hacia vesículas, pústulas, ampollas o incluso necrosis1. La inflamación sistémica en la T2LR puede afectar a los nervios, ojos, articulaciones, testículos y ganglios linfáticos. El eritema nudoso lepromatoso (ENL) es la manifestación más frecuente de la T2LR. Los principales factores de riesgo para desarrollarla serán tener una LL y la presencia de un índice bacilar mayor a 4+. Sin embargo, las infecciones, la vacunación, el embarazo, la lactancia, así como la pubertad, también se han relacionado con el desarrollo de una T2LR1.
En este paciente las lesiones se asemejaban a las observadas en el síndrome de Sweet. La presencia de fiebre, neutrofilia y el aumento de la VSG (criterios menores para diagnosticar el síndrome de Sweet)2 dificultaron la realización del diagnóstico diferencial. Debido a que tras las reacciones lepromatosas habrá un incremento de las células inflamatorias, no es infrecuente que ocurra fiebre, leucocitosis, neutrofilia, elevación de la VSG y de la PCR. En cuanto a los hallazgos histopatológicos, se observarán neutrófilos abundantes a nivel de la dermis, una característica histológica que también se puede objetivar en el síndrome de Sweet. Por otro lado, el tratamiento con corticoides suele ser muy efectivo en ambas entidades, por lo que una mejoría clínica del paciente podría dificultar aún más el diagnóstico diferencial. La pérdida de la sensibilidad sobre las lesiones cutáneas, así como el engrosamiento de los nervios periféricos, sugerirán que se trata de una lepra. La presencia de BAAR en el frotis cutáneo, además de los hallazgos histopatológicos específicos, ayudará a confirmar el diagnóstico. En nuestro paciente el engrosamiento de los nervios, así como los hallazgos histopatológicos típicos, confirmaron el diagnóstico de ENL. Curiosamente, en este paciente las lesiones debidas a la reacción lepromatosa fueron la forma de presentación del cuadro clínico, ya que el paciente no tenía un diagnóstico previo de lepra. Por el contrario, en la mayoría de los casos reportados que simulan el síndrome de Sweet, los pacientes tenían un diagnóstico previo de BL o LL1,3-5.
Los corticosteroides son el tratamiento de elección de la T2LR, mientras que la talidomida es el fármaco de elección en el ENL grave. La TMF se debe de iniciar inmediatamente o se debe continuar si un paciente ya la está tomando. Los corticosteroides suprimirán la respuesta inmune inflamatoria a los antígenos del Mycobacterium leprae y también reducirán el edema intraneural y cutáneo1,3-5.
Saber que la T2LR puede simular clínicamente un síndrome de Sweet, así como realizar un diagnóstico y tratamiento oportunos, será esencial para prevenir las posibles secuelas, sobre todo en aquellos casos que aún son tributarios de tratamiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.