El Sirsasana es una de las posturas yóguicas invertidas más practicadas. Se postula que aporta un aumento del flujo al cerebro, mejorando la memoria y otras funciones intelectuales1,2. Al realizarla el peso del cuerpo recae sobre la región centro-parietal de la calota. Inicialmente la postura se debe realizar durante 1min, para ir aumentando posteriormente su duración hasta 5min. Se recomienda realizarla bajo supervisión de un instructor para evitar daños2.
Presentamos una lesión cutánea reactiva a la realización de Sirsasana de forma crónica.
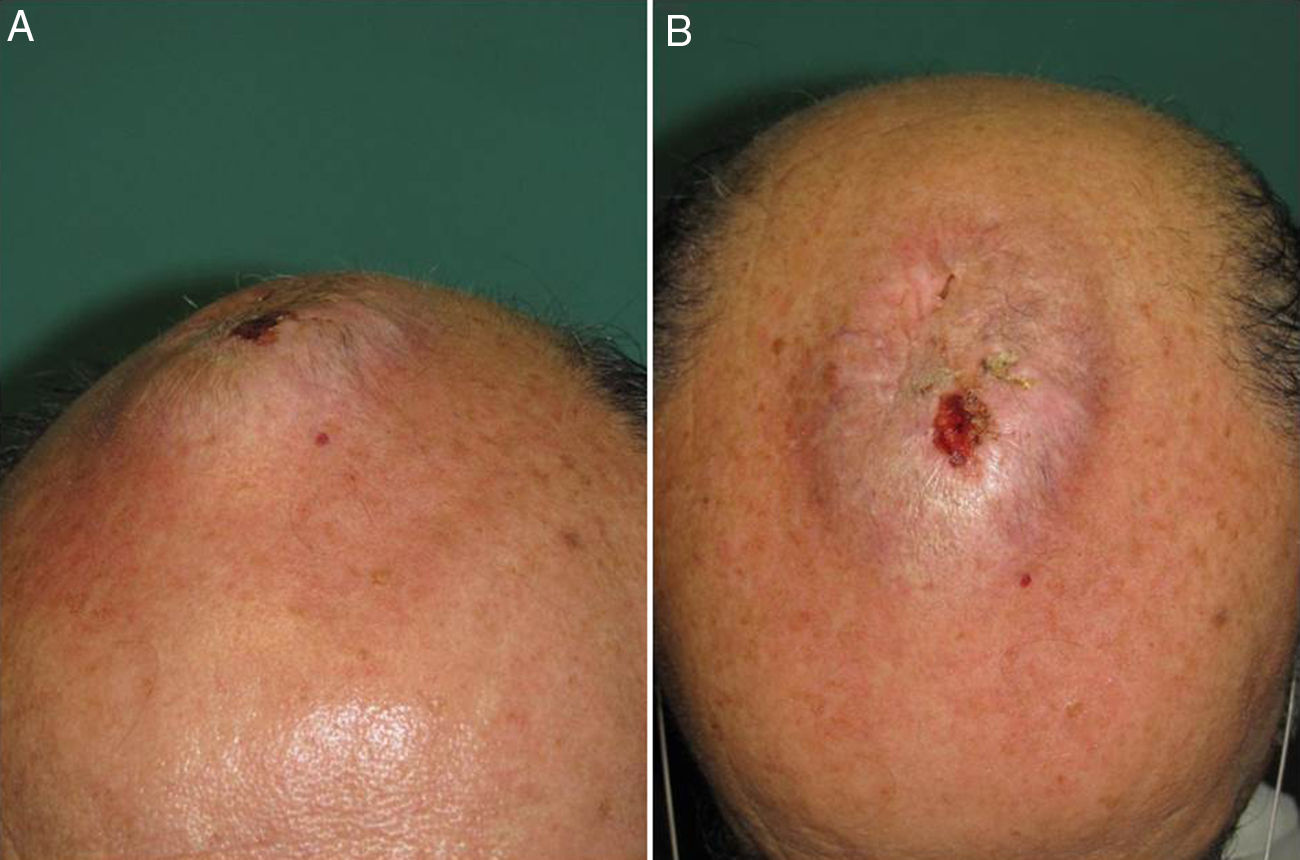
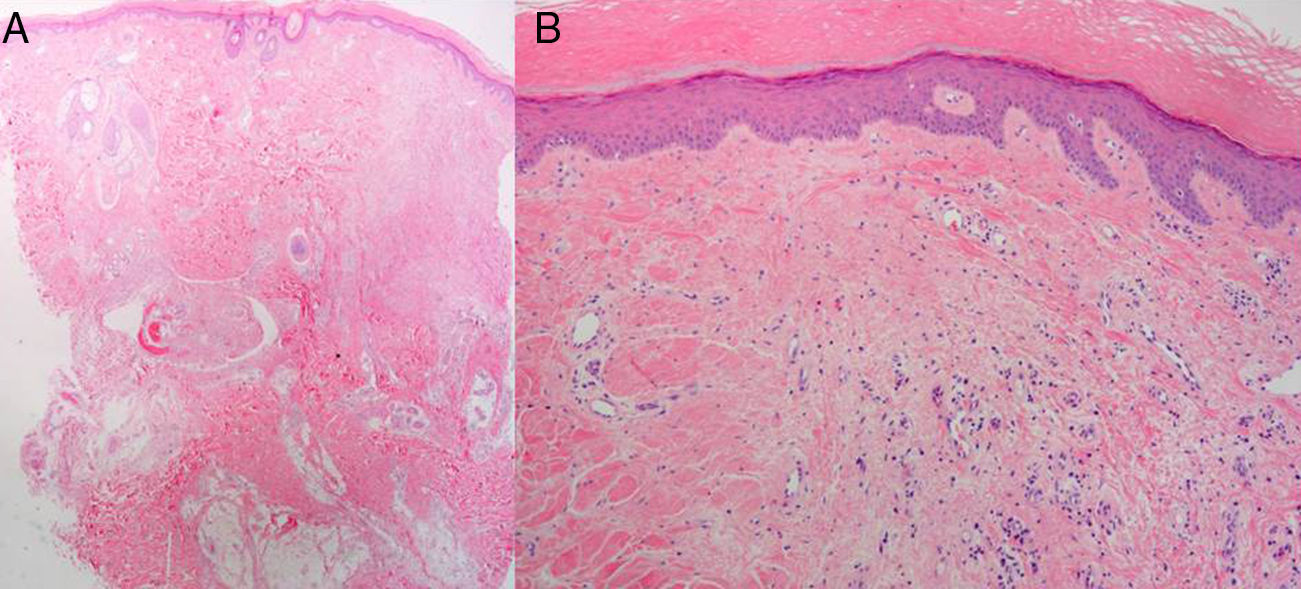
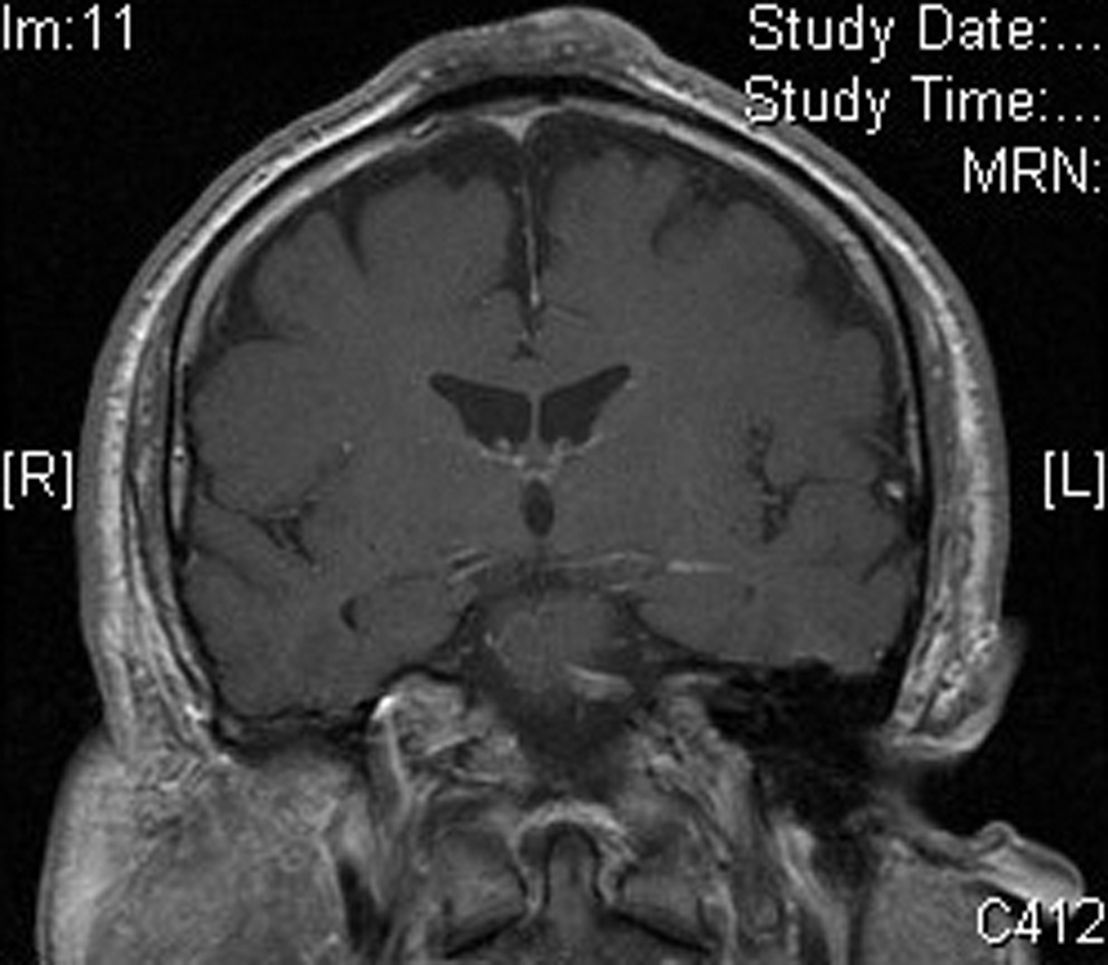
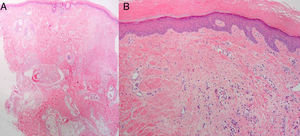
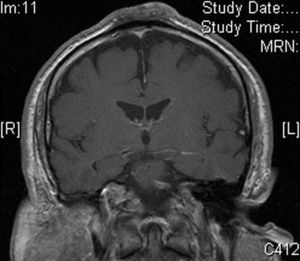
Varón de 62 años sin antecedentes de interés, salvo por la realización desde los 15 años de edad de yoga en posición invertida durante media hora varias veces al día. Consultó por la aparición hacía más de 20 años de una lesión sobreelevada, persistente, en la región interparietal, asintomática, con crecimiento inicial durante los primeros años y estabilización posterior. Esta lesión se ulceraba y sobreinfectaba ocasionalmente, resolviéndose de forma espontánea o con tratamiento antibiótico en unos 10 días. A la exploración física presentaba en la región interparietal una lesión tuberosa de aproximadamente 10cm de longitud anteroposterior por 6cm de ancho, de morfología ovalada, de consistencia dura, con una superficie erosionada en la región central (figs. 1A y B). En la analítica no se encontraron alteraciones significativas. Una radiografía de cráneo mostró un aumento de partes blandas en la región parietal, con reacción perióstica asociada, por lo que se realizó una TAC cerebral con contraste que evidenció una masa de partes blandas extracraneales en la región de la convexidad frontal alta en la línea media, con discreta reacción perióstica subyacente, sin clara afectación de la tabla externa del diploe, compatible con proceso reactivo. En la biopsia cutánea realizada se observó en la epidermis una marcada hiperqueratosis de tipo ortoqueratósico y ligera acantosis. En la dermis presentaba fibrosis focal con proliferación de pequeños vasos, densos infiltrados perivasculares linfocitarios y aislados siderófagos (figs. 2A y B). En la resonancia magnética cerebral era evidente un engrosamiento de partes blandas extracraneales a nivel de las suturas coronal y sagital y de la tabla externa que mostraba hipointensidad en todas las secuencias en relación con reacción ósea esclerosa, hallazgos compatibles con cambios fibróticos afectando a las partes blandas extracraneales y reacción esclerótica ósea de la cortical del hueso subyacente (fig. 3).
A. Biopsia de la región parietal del cuero cabelludo. Estudio con hematoxilina-eosina (×2): imagen panorámica. B. Hematoxilina-eosina (×4). Hallazgos histopatológicos: marcada hiperqueratosis ortoqueratósica y ligera acantosis. Fibrosis dérmica focal con proliferación de pequeños vasos e infiltrados perivasculares linfocitarios.
El paciente continúa realizando yoga con la misma frecuencia e intensidad, a pesar de haber sido advertido de la probable relación de la lesión con dicha actividad.
La lesión permanece estacionaria tras 24 meses de seguimiento.
Ante una lesión tuberosa con ulceración frecuente en la calota en primer lugar nos planteamos descartar una lesión tumoral de partes blandas, ya que la mayoría de ellas se presentan clínicamente como masas profundas, de crecimiento lento, y su diagnóstico diferencial es histopatológico3. La realización de pruebas de imagen mejora la delimitación de la lesión, así como su relación con las estructuras adyacentes, por lo que es recomendable antes de llevar a cabo un estudio histológico4. Descartada la etiología tumoral deben plantearse diversas lesiones reactivas, principalmente la fascitis nodular5 y la craneal6. Ambas son proliferaciones fibroblásticas benignas de etiología desconocida, relacionándose algunos casos con la existencia de traumatismos previos7. Clínicamente se presentan como masas bien delimitadas, de consistencia firme, que presentan un rápido crecimiento inicial con una posterior estabilización7, como sucedía en nuestro paciente. Histopatológicamente ambas fascitis son similares, con haces laxos desorganizados formados por la proliferación de células fusiformes grandes, con diferenciación miofibroblástica, sin pleomorfismo, y con presencia de abundantes mitosis no atípicas5,7. En nuestro caso la biopsia descartó que se tratara de una fascitis, permitiendo el diagnóstico de lesión reactiva secundaria al apoyo por la realización crónica de Sirsasana. Pensamos que la extrema constancia de nuestro paciente en la realización de sus ejercicios, y el que diariamente excediera considerablemente el tiempo recomendado, son los principales factores implicados en la aparición de la lesión.
Aunque los ejercicios del yoga suelen ser seguros y promueven la salud, existen algunos riesgos asociados principalmente a la práctica de ciertas posturas, como las posturas invertidas1. Desde el punto de vista dermatológico no hemos encontrado lesiones cutáneas asociadas con la práctica de yoga. Sin embargo, se han descrito algunos problemas en relación con la realización de Sirsasana: 1) aumento de la presión intraocular en personas sanas, reversible tras el cese de la posición invertida. Este aumento podría ser mayor en personas con glaucoma o neuropatía óptica secundaria al mismo8, pudiendo asociarse con la progresión del glaucoma9; 2) oclusión de la vena central de la retina, debido a trombosis vascular por el incremento intermitente de la presión venosa conjuntival y la disminución del drenaje venoso2; y 3) mielopatía cervical compresiva: la alteración biomecánica por la postura invertida podría resultar en una listesis cervical y en una mielopatía compresiva10.
Por tanto, dado el aumento progresivo de personas que realizan yoga a diario, consideramos que el dermatólogo debe conocer las posibles complicaciones asociadas a esta práctica y estar alerta respecto a los problemas cutáneos que puede presentar.