Este documento de consenso analiza el recorrido asistencial y emocional de los pacientes con psoriasis pustulosa generalizada (PPG), así como el recorrido deseable, detectando puntos críticos y traduciéndolos en necesidades y recomendaciones. A través de un enfoque multidisciplinar que involucró a un Comité Asesor (n=8), panel de expertos (n=15) y pacientes con PPG (n=6), se llevó a cabo este proyecto en 3fases. El recorrido de atención de estos pacientes resultó heterogéneo debido a variaciones en la enfermedad, modelos de atención y recursos disponibles, así como la carencia de guías de diagnóstico y tratamiento. Se han consensuado 45 recomendaciones para optimizar la atención y abordar el componente emocional de estos pacientes. Cinco de ellas se han destacado por su impacto y viabilidad. Así, se pone a disposición general una hoja de ruta de prioridades para mejorar el recorrido asistencial de los pacientes con PPG.
This consensus document analyzed the management and emotional journey of patients with GPP (generalized pustular psoriasis), and the desirable course of the disease while detecting critical points and translating them into needs and recommendations. This project was conducted in 3 phases with participation from an advisory committee (n=8), an expert panel (n=15) and patients with GPP (n=6). The patients’ disease progression was heterogeneous due to disease variations, different health care models implemented and available resources, and the lack of diagnostic and treatment guidelines. A total of 45 different recommendations have been made to optimize management and address the emotional component of these patients. Five of them stand out for their impact and viability. Therefore, a roadmap of priorities has been made generally available to improve the management of patients with GPP.
La psoriasis pustulosa generalizada (PPG) es una enfermedad minoritaria cutánea crónica, potencialmente mortal, que se manifiesta en brotes generalizados de pústulas neutrofílicas estériles que pueden ir acompañados de fiebre e inflamación sistémica1. Impacta física, emocional y socialmente sobre la calidad de vida de los pacientes, incluso en periodos latentes. En España, la prevalencia en adultos es de 13,05 casos/millón de habitantes2. Un estudio retrospectivo en España estima la tasa de brotes en 0,55 por paciente/año, constatando que un 41,1% de los pacientes tuvieron al menos una hospitalización3. Aunque puede surgir a cualquier edad, la mayoría inicia cerca de los 50 años, salvo casos de pacientes con mutaciones genéticas en IL-36RN, en los que se suele iniciar a más temprana edad4,5. Afecta por igual a hombres y mujeres, aunque resalta una leve prevalencia femenina y algunas formas que aparecen en el embarazo suponen un importante riesgo para el feto6-9.
Actualmente, tanto el manejo como el abordaje terapéutico es individualizado debido a la falta de guías nacionales o europeas y tratamientos aprobados para el control de los brotes de PPG. Recientemente ha sido aprobado, en Europa, un fármaco para la PPG (espesolimab, un inhibidor del receptor de IL-36)4,10-14.
En este contexto, se puso en marcha este consenso con el objetivo de analizar el actual recorrido asistencial y emocional del paciente con PPG y realizar un análisis que permitiera identificar áreas de mejora y emitir recomendaciones para mejorar la atención a los pacientes.
MetodologíaSe configuró un Comité Asesor integrado por 8 personas, incluyendo profesionales del ámbito sanitario (3 dermatólogos, un psicólogo y 2 representantes de la administración sanitaria) y 2 representantes de asociaciones de pacientes con enfermedades dermatológicas y raras. Para aportar una visión de práctica clínica real, con visión multidisciplinar, se constituyó un panel adicional de 15 expertos, multidisciplinar (Dermatología, Medicina Interna, Reumatología, Atención Primaria, Psicología, Enfermería y Farmacia) y con participación de gestores sanitarios y economía de la salud. Se integró además la visión de un grupo de 6 pacientes con PPG.
Para analizar el actual abordaje de la PPG, se realizó una revisión narrativa de la literatura en PubMed y literatura gris, utilizando como términos de búsqueda «psoriasis pustulosa generalizada» y «PPG». El Comité Asesor seleccionó los artículos relevantes. Para recoger información cualitativa sobre el abordaje de la patología, basada en la práctica habitual se realizaron entrevistas individuales con el Comité Asesor y el grupo de expertos y pacientes, utilizando un cuestionario semiestructurado general que se adaptó para profundizar en aspectos concretos con los diferentes perfiles del panel. El análisis del recorrido asistencial y emocional se estructuró en 4 fases: el inicio de la enfermedad, el diagnóstico, el tratamiento y el seguimiento. Finalmente se realizó una síntesis cualitativa de los datos recogidos.
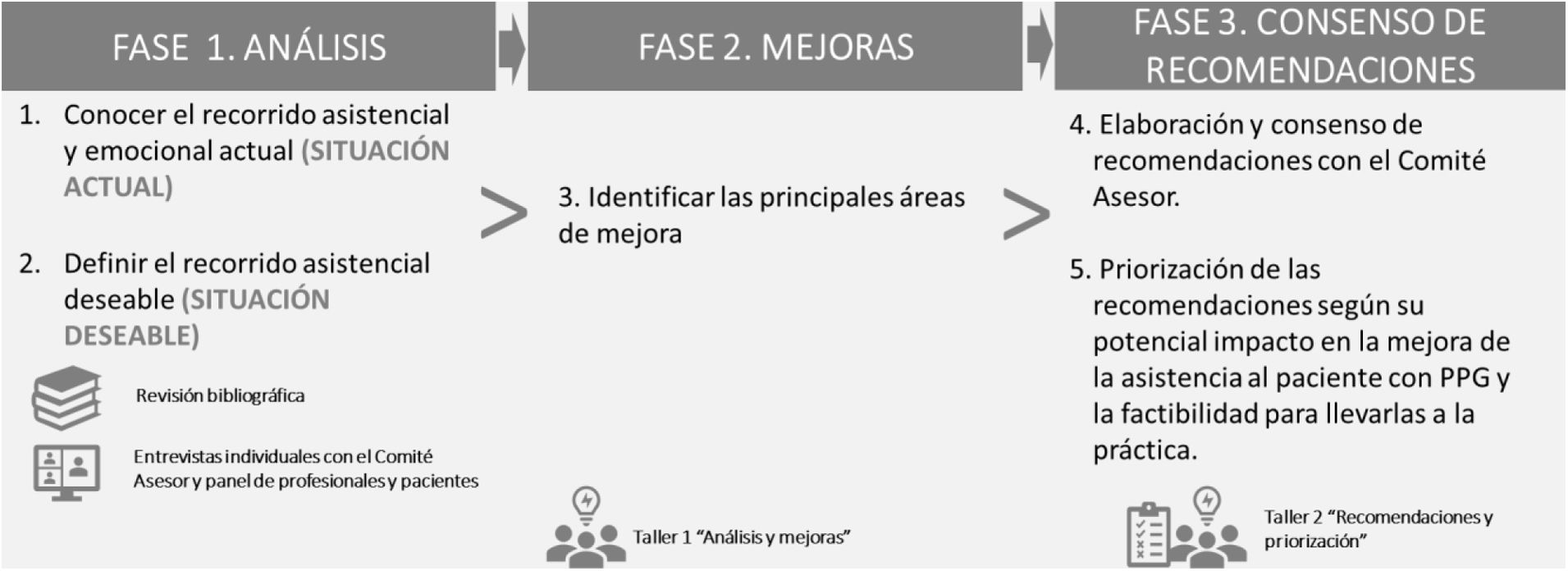
En una primera reunión, el Comité Asesor analizó la síntesis cualitativa sobre la situación del recorrido asistencial y emocional de los pacientes y se identificaron las principales necesidades no cubiertas y áreas de mejora. En una segunda reunión se consensuaron las recomendaciones para mejorar la atención al paciente con PPG. De manera individual, el Comité Asesor priorizó las recomendaciones consensuadas valorando, en una escala de 1 al 10 el impacto y la factibilidad. El impacto se valoró como la capacidad para mejorar la asistencia a los pacientes con PPG y la factibilidad como la facilidad para desarrollar la acción en función de los recursos necesarios y la complejidad organizativa asociada. Las fases de desarrollo del proyecto se muestran en la figura 1.
ResultadosPara cada fase del recorrido asistencial de los pacientes con PPG se describe el circuito y abordaje asistencial, la situación emocional y las recomendaciones de mejora prioritarias.
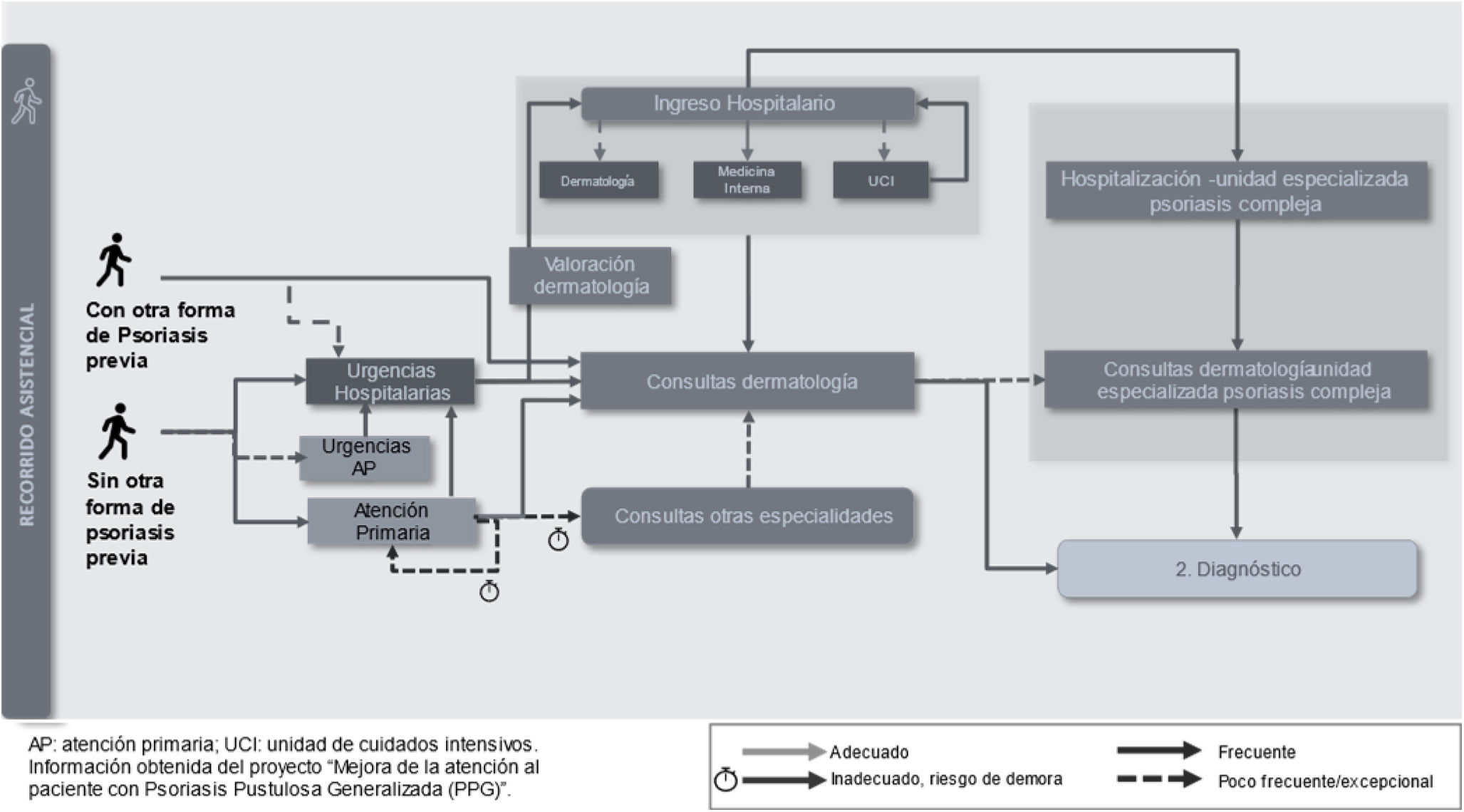
Debut o inicio de la enfermedadLa entrada al sistema sanitario está condicionada, principalmente, por los antecedentes de enfermedad dermatológica (pacientes con o sin otras formas de psoriasis previas) y la intensidad del inicio de la enfermedad (inicio abrupto o subagudo). Las principales demoras en la derivación a Dermatología se producen en formas con un inicio subagudo y sin enfermedad dermatológica previa, cuyos síntomas son más fácilmente confundibles con otras dermatosis. Los pacientes con un inicio de la enfermedad más abrupto y extenso suelen acceder al sistema a través de urgencias o acceden de manera rápida a dermatología por las lesiones en la piel (fig. 2). A nivel emocional, predomina la incertidumbre por falta de información y desconocimiento de la patología.
Entre las recomendaciones prioritarias en esta fase, se destacó la necesidad de mejorar el conocimiento sobre la enfermedad, especialmente en Atención Primaria y Urgencias, así como la aplicación de sistemas y herramientas para consulta de antecedentes y que faciliten la derivación a consulta de Dermatología ante determinados síntomas de alerta.
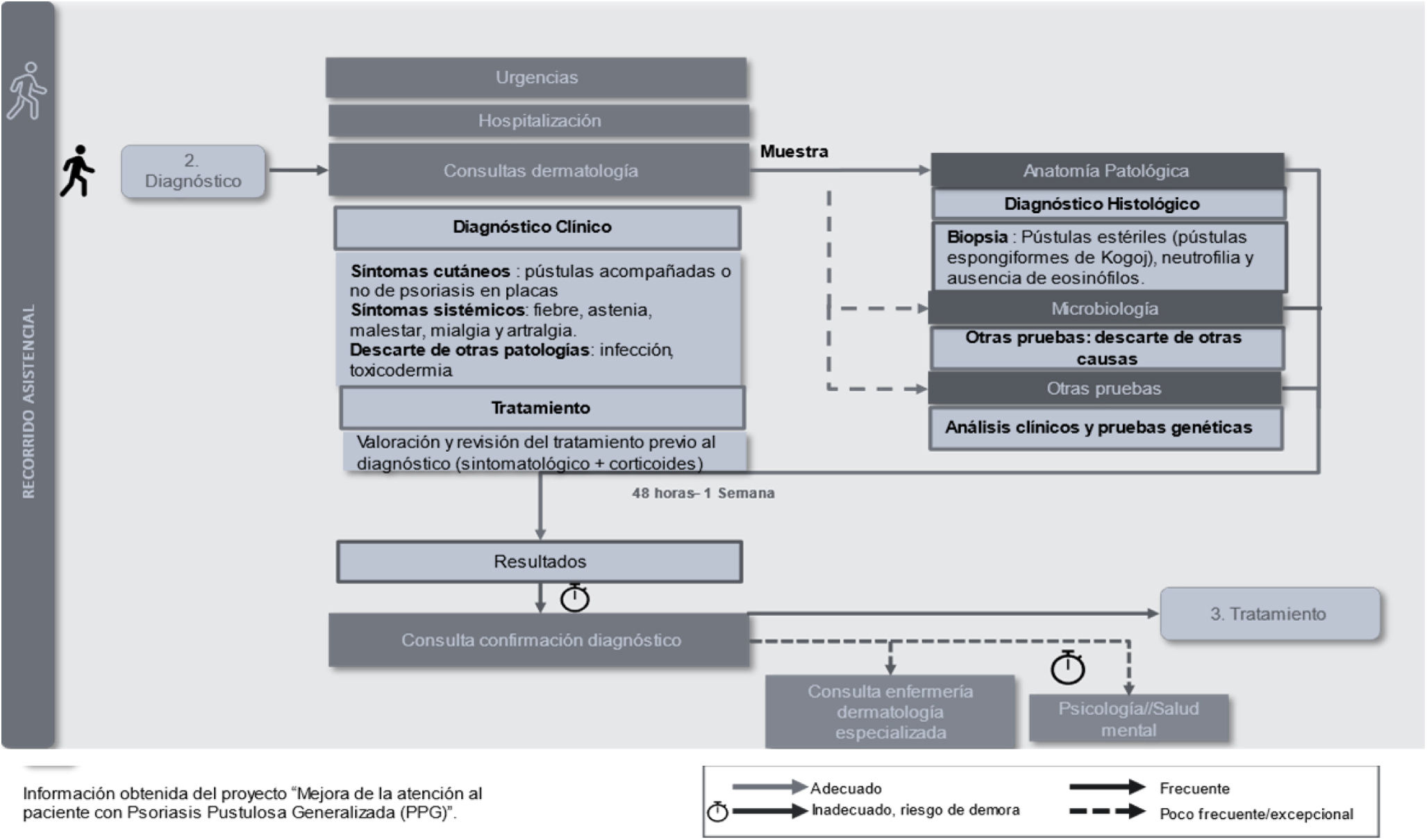
Diagnóstico de la PPGUna vez el paciente se encuentra en el Servicio de Dermatología, y ante la sospecha de PPG, se realiza un diagnóstico clínico e histológico confirmatorio de PPG. El diagnóstico se puede realizar cuando el paciente está ingresado debido a un brote o en consulta de Dermatología. No existen signos patognomónicos ni datos clínicos, histológicos o séricos específicos de la PPG, que junto a la falta de guías estandarizadas para el diagnóstico contribuye a incrementar la dificultad en el proceso (fig. 3). A nivel emocional, la falta de tiempo para aclarar dudas y recibir información, así como la demora y dificultad en el acceso a soporte psicológico, en los casos que la precisan, impacta negativamente en el paciente.
En esta fase, las recomendaciones prioritarias incluyen: 1) la necesidad de elaborar guías diagnósticas que incluyan la realización de una valoración integral por dermatología, los estudios genéticos y las pruebas analíticas; 2) facilitar el acceso a pruebas diagnósticas con carácter prioritario para estos pacientes para disminuir el tiempo hasta el diagnóstico, y 3) adaptación del tiempo en consulta, elaboración de materiales informativos adaptados a este tipo de pacientes, y desarrollo de habilidades de comunicación que permitan superar las dificultades existentes en la transmisión de información a los pacientes.
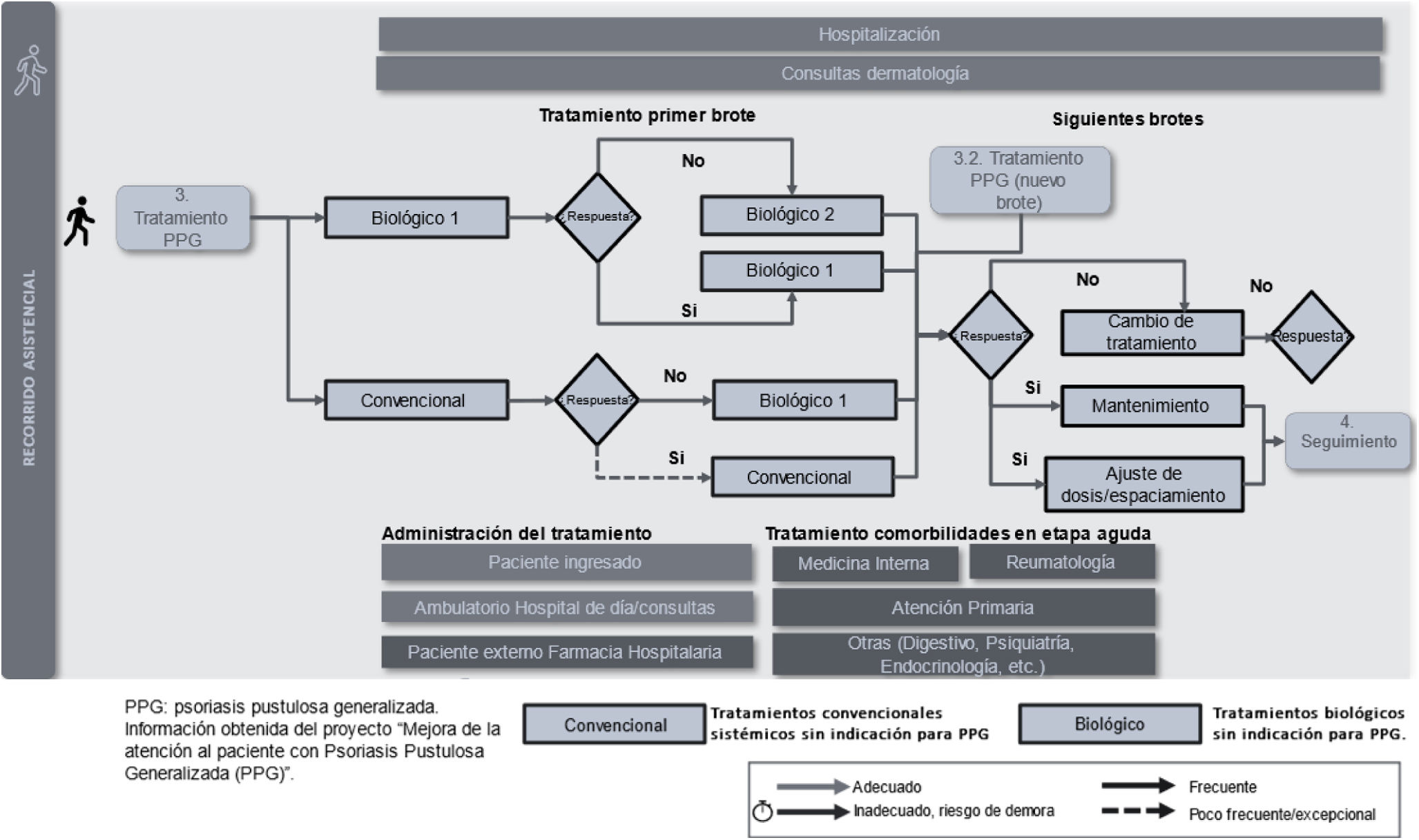
Tratamiento de la PPGEn función de la medicación previa que se le haya administrado y de la valoración inicial, el paciente puede comenzar con un tratamiento convencional o directamente con un medicamento biológico (fig. 4). Actualmente, ante la falta de tratamientos específicos para la PPG en España, se utilizan medicamentos fuera de indicación con baja evidencia. Esta baja evidencia disponible sobre la utilización de este tipo de medicamentos para la PPG hace que, con frecuencia, sean necesarios cambios de tratamiento ante la falta o pérdida de respuesta, con el consiguiente impacto negativo a nivel emocional para el paciente, agravado, en algunos casos, por la dificultad en el acceso a soporte psicológico, el temor a presentar un nuevo brote y la incomprensión social o familiar. En casos complejos, de mala respuesta, la derivación y la coordinación con equipos especialistas en centros de alta complejidad sería deseable.
En esta fase, se propusieron como acciones prioritarias: 1) desarrollar un registro de pacientes con PPG para la generación de estudios y evidencia en práctica clínica, y 2) la necesidad de elaborar recomendaciones de tratamiento en pacientes con situaciones especiales, con el objetivo de garantizar un acceso rápido al tratamiento.
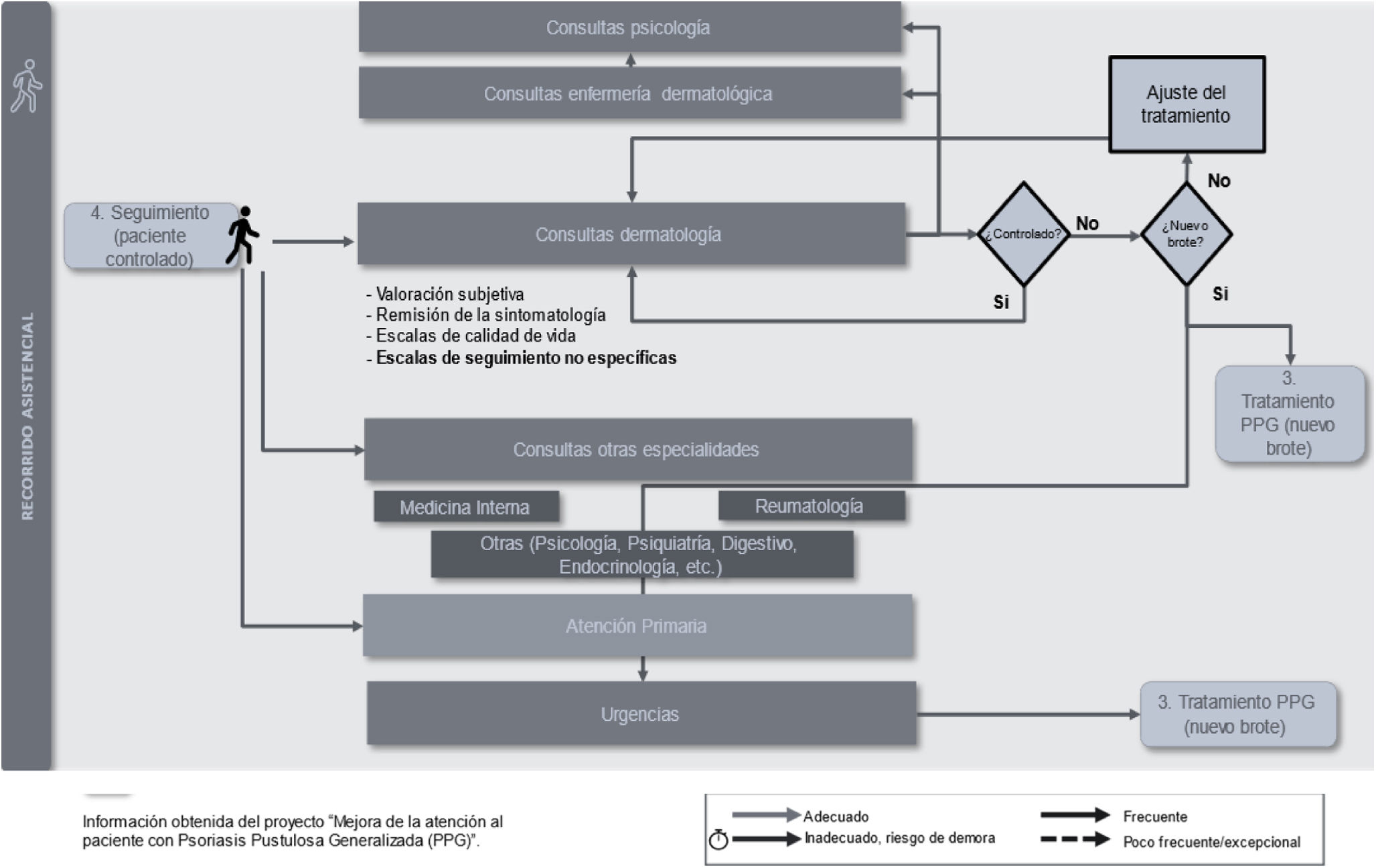
SeguimientoCuando el paciente está controlado con el tratamiento que recibe, el dermatólogo establece consultas de revisión periódicas para el seguimiento de la enfermedad (fig. 5). Sin embargo, la falta de consenso sobre criterios de definición de paciente controlado/no controlado y de aplicación de escalas específicas y de valoración de calidad de vida dificulta poder realizar un seguimiento óptimo que pueda contribuir a prevenir la aparición de nuevos brotes y recuperar un buen nivel de calidad de vida. A nivel emocional, el mayor impacto en esta fase se asocia al miedo de los pacientes a presentar un nuevo brote, que condiciona, en muchos casos, su planificación vital (recuperación de estudios, recuperación de la actividad laboral y desarrollo profesional, vida sexual, relaciones sociales y actividades de aficiones o actividades de ocio, entre otros). De manera habitual se refieren por parte de los pacientes las dificultades que tienen para recuperar su vida previa y los apoyos necesarios para mantener un buen nivel de calidad de vida compatible con su enfermedad.
Entre las recomendaciones prioritarias destacan: 1) la necesidad de generar un consenso sobre objetivos terapéuticos para la PPG, así como la aplicación de escalas de valoración clínica y de calidad de vida, y 2) la necesidad de disponer de sistemas que permitan al paciente una consulta rápida con Dermatología en caso de aparición de un nuevo brote o de efectos adversos.
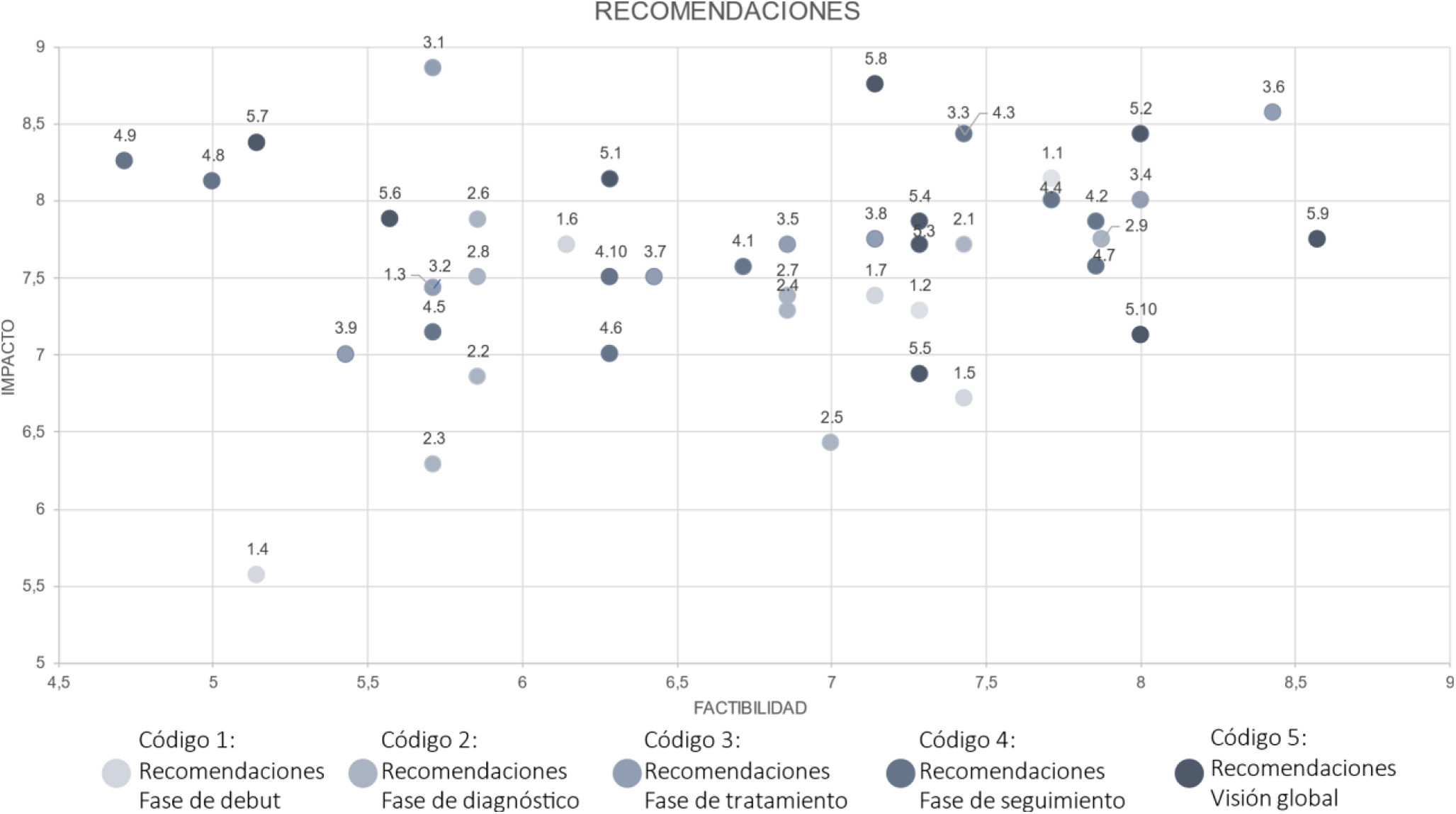
En total, se consensuó una propuesta de 45 recomendaciones de mejora. En la tabla 1 se muestran las recomendaciones identificadas para cada fase del recorrido y su puntuación en términos de impacto y factibilidad, y la media de puntuación en estos 2criterios, destacando las 5 acciones con mayor puntuación. En la figura 6 se muestran los resultados del ejercicio de priorización plasmados en una matriz en función de las variables puntuadas, impacto y factibilidad.
Recomendaciones para mejorar el recorrido asistencial del paciente con PPG por fase priorizadas por la puntuación media en impacto y factibilidad
| Código | Recomendación | Impacto puntuación 1-101=muy bajo impacto10=muy alto impacto | Factibilidad puntuación 1-101=muy baja factibilidad10=muy alta factibilidad | Media |
|---|---|---|---|---|
| Código 1: Recomendaciones fase de inicio | ||||
| 1.1 | Desarrollo de acciones formativas, sesiones que promuevan un mayor conocimiento y conciencia sobre la patología. Dirigidas a Dermatología, Medicina Interna, Atención Primaria y Urgencias principalmente | 8,1 | 7,7 | 7,9 |
| 1.2 | Desarrollo y difusión en Atención Primaria, Medicina Interna, Urgencias y Dermatología de información sobre síntomas de sospecha de la PPG. (Guías de actuación ante síntomas de alerta y protocolo de actuación para Atención Primaria, Medicina Interna y otras especialidades. Protocolos/guías de actuación ante PPG para Dermatología) | 7,3 | 7,3 | 7,3 |
| 1.3 | Desarrollo e implantación de sistemas para la rápida derivación o consulta desde Atención Primaria (e-consulta, derivación preferente a dermatología, etc.) en el caso de pacientes con PPG | 7,4 | 5,7 | 6,6 |
| 1.4 | Desarrollo de perfiles de enfermería de enlace que sirvan como nexo y coordinación entre Atención Primaria y Dermatología (en el marco de acciones de enfermedades raras) | 5,6 | 5,1 | 5,4 |
| 1.5 | Desarrollo y difusión de guías de actuación/protocolos de sospecha de PPG dirigidos a personal de Urgencias | 6,7 | 7,4 | 7,1 |
| 1.6 | Sistemas que faciliten la rápida valoración de pacientes PPG en urgencias por dermatología (dermatólogo de guardia, formación a residentes dermatología que hacen guardias, guardias localizadas, vías rápidas de consulta, etc.) | 7,7 | 6,1 | 6,9 |
| 1.7 | Formación en habilidades de comunicación con el paciente para la transmisión óptima de información al paciente sobre: la sospecha diagnóstica, la evolución de los síntomas, los pasos que va a dar el especialista, etc. Dirigidas a profesionales de Dermatología | 7,3 | 7,1 | 7,2 |
| Código 2: Recomendaciones fase de diagnóstico | ||||
| 2.1 | Elaboración de guías con criterios y pruebas diagnósticas más precisas para la PPG, para su diagnóstico diferencial y para sus complicaciones (incorporando estudios genéticos y pruebas analíticas) | 7,7 | 7,4 | 7,6 |
| 2.2 | Habilitar circuitos para la solicitud de pruebas prioritarias con base en criterios consensuados | 6,9 | 5,9 | 6,4 |
| 2.3 | Establecimiento de objetivos de tiempo de entrega de resultados por enfermedad prioritaria y sistemas de monitorización/mejora de su cumplimiento | 6,3 | 5,7 | 6,0 |
| 2.4 | Diseño y establecimiento de escalas específicas que permitan objetivar y medir la gravedad de la PPG | 7,3 | 6,9 | 7,1 |
| 2.5 | Optimizar los sistemas de comunicación Anatomía Patológica-Microbiología-Dermatología ya establecidos en función de las características de cada centro/área | 7,0 | 6,4 | 6,7 |
| 2.6 | Facilitar el acceso a consulta psicológica especializada en los casos que se considere necesario. Establecer criterios para solicitud de consulta con recursos especializados. Habilitar sistemas de teleconsulta con equipos especializados | 7,9 | 5,9 | 6,9 |
| 2.7 | Desarrollar iniciativas de formación sobre habilidades de comunicación dirigidas a dermatólogos. Con participación de psicología especializada | 7,4 | 6,9 | 7,1 |
| 2.8 | Facilitar el acceso a consulta con enfermería de dermatología (información detallada sobre la enfermedad, acceso al servicio, valoración de otras dimensiones del paciente, plan de cuidados, etc.) | 7,5 | 5,9 | 6,7 |
| 2.9 | Facilitar información sobre asociaciones de pacientes, recursos, fuentes de información disponibles, tras el diagnóstico confirmatorio | 7,8 | 7,9 | 7,8 |
| Código 3: Recomendaciones fase de tratamiento | ||||
| 3.1 | Desarrollo unidades/centros de experiencia/centros de apoyo en psoriasis complejas con equipos multidisciplinares especializados que permitan un mejor manejo en el tratamiento. Desarrollar circuitos de trabajo en red, definición de criterios, acceso a e-consultas, etc. | 8,9 | 5,7 | 7,3 |
| 3.2 | Desarrollar consultas de enfermería de Dermatología: valoración de dimensiones, plan y objetivos personalizados, formación en autocuidados, control de factores de riesgo y comorbilidades, recomendaciones hábitos de vida; alcohol, tabaco, dieta, gestión del estrés, etc. | 7,4 | 5,7 | 6,6 |
| 3.3 | Facilitar el acceso a tratamientos o ensayos clínicos en casos de difícil control y manejo. Acciones de coordinación con Farmacia Hospitalaria difusión de evidencias, consenso de sociedades científicas acceso a equipos especializados, etc. | 8,4 | 7,4 | 7,9 |
| 3.4 | Elaboración de recomendaciones de tratamiento en pacientes con situaciones especiales (niños, embarazadas, oncológicos, etc.) para garantizar un acceso rápido al tratamiento | 8,0 | 8,0 | 8,0 |
| 3.5 | En el marco de desarrollo de consultas conjuntas de Dermatología con otras especialidades, facilitar el acceso de pacientes PPG a las necesarias en caso de comorbilidades | 7,7 | 6,9 | 7,3 |
| 3.6 | Desarrollar un registro de pacientes PPG con el fin de establecer estudios y generar evidencia | 8,6 | 8,4 | 8,5 |
| 3.7 | Establecimiento de un screening básico de salud mental, enfocado a ansiedad y depresión para todos los pacientes a través de la consulta de Dermatología o enfermería especializada | 7,5 | 6,4 | 7,0 |
| 3.8 | Definición de los criterios de derivación a Salud Mental o consulta de Psicología | 7,8 | 7,1 | 7,4 |
| 3.9 | Trabajar en sistema de coordinación con los profesionales encargados de la autorización de bajas temporales. Trabajar en los sistemas de homogeneización de informes para facilitar la valoración | 7,0 | 5,4 | 6,2 |
| Código 4: Recomendaciones fase de seguimiento | ||||
| 4.1 | Desarrollar y generalizar la aplicación de escalas de valoración clínica y calidad de vida específicas para PPG. Aplicación de escalas de valoración BSA/GPPGA/GPPPASI | 7,6 | 6,7 | 7,1 |
| 4.2 | Generar un consenso en los objetivos terapéuticos para PPG (paciente controlado/no controlado) | 7,9 | 7,9 | 7,9 |
| 4.3 | Establecer sistemas de consulta rápida con dermatología en caso de empeoramiento o efectos adversos (información sobre síntomas de alerta, cuando consultar, teléfono directo con dermatología para consulta o cita rápida) | 8,4 | 7,4 | 7,9 |
| 4.4 | Acciones formativas a pacientes sobre los tratamientos, posibles efectos adversos y pautas de actuación frente a nuevo brote | 8,0 | 7,7 | 7,9 |
| 4.5 | Desarrollar la figura de gestor de casos y asegurar la incorporación a sus circuitos en caso de pacientes que se puedan beneficiar (p. ej., comorbilidades) | 7,1 | 5,7 | 6,4 |
| 4.6 | Dar a conocer los recursos y facilitar el acceso a trabajador social en casos que lo requieran | 7,0 | 6,3 | 6,7 |
| 4.7 | Facilitar el acceso a información y recursos sobre hábitos de vida saludable, nutrición, ejercicio, información útil para convivir con la PPG, seguimiento de estudios, trabajo, relaciones sociales y afectivas, etc. | 7,6 | 7,9 | 7,8 |
| 4.8 | Facilitar el acceso a psicología especializada en enfermedades inmunomediadas | 8,1 | 5,0 | 6,6 |
| 4.9 | Desarrollar consulta de enfermería especializada de Dermatología | 8,3 | 4,7 | 6,5 |
| 4.10 | Trabajar en la homogeneización de informes médicos de valoración de incapacidad/discapacidad. Fomentar la participación y especialización de la Farmacia Hospitalaria | 7,5 | 6,3 | 6,9 |
| Código 5: Recomendaciones visión general | ||||
| 5.1 | Establecimiento de unidades multidisciplinares especializadas (enfermedades minoritarias) con herramientas de trabajo en red con hospitales de referencia | 8,1 | 6,3 | 7,2 |
| 5.2 | Registro de pacientes PPG y seguimiento de resultados | 8,4 | 8,0 | 8,2 |
| 5.3 | Guías/protocolos de actuación específicos para Dermatología, Atención Primaria y Urgencias. Definición de criterios de sospecha, de derivación, de interconsulta, etc., y sistemas de derivación rápida a Dermatología | 7,7 | 7,3 | 7,5 |
| 5.4 | Formación y concienciación general sobre la enfermedad a todos los profesionales implicados | 7,9 | 7,3 | 7,6 |
| 5.5 | Formación en habilidades de comunicación para Dermatología | 6,9 | 7,3 | 7,1 |
| 5.6 | Acceso a soporte psicológico especializado en enfermedades inmunomediadas | 7,9 | 5,6 | 6,8 |
| 5.7 | Desarrollo de la consulta de enfermería especializada de Dermatología | 8,4 | 5,1 | 6,8 |
| 5.8 | Contribuciones al desarrollo y acceso a medicamentos específicos para la PPG. Estudios de generación de evidencia de uso y resultados en vida real y protocolos adaptados a nuestro entorno | 8,8 | 7,1 | 8,0 |
| 5.9 | Generación de una plataforma web con información sobre la patología. Incluyendo podcasts, vídeos de profesionales, experiencia de paciente. Vinculado a sociedad científica o asociación de pacientes | 7,8 | 8,6 | 8,2 |
| 5.10 | Creación de una comunidad de pacientes PPG en el seno de Acción Psoriasis | 7,1 | 8,0 | 7,6 |
Las recomendaciones sombreadas en gris son las 5con mayor puntuación en la valoración de priorización global (mayor puntuación media de impacto y factibilidad).
Se ha analizado la situación actual de la PPG en España y se han obtenido diversas recomendaciones para ofrecer una mejor asistencia sanitaria a estos pacientes.
A diferencia de otras formas comunes de psoriasis, la PPG exhibe características distintivas que condicionan el recorrido y las necesidades a nivel asistencial y emocional de los pacientes con PPG12,15-25.
El abordaje de la PPG se encuadra en el marco del manejo general de las enfermedades dermatológicas minoritarias. Las prioridades incluyen la prevención y la detección precoz de enfermedades raras, la atención sanitaria/sociosanitaria, el impulso a la investigación, la formación e información a profesionales y afectados y a sus familias (referencia al Plan de enfermedades raras del SNS). A nivel europeo, se busca la armonización y equidad a través del Plan de Acción Europeo de Enfermedades Raras, donde la creación de redes (24 actualmente) permite avanzar en esta línea. Un ejemplo es la European Reference Network on Rare and Undiagnosed Skin Disorders (ERN-Skin)26,27.
Definir el recorrido asistencial/emocional de los pacientes con PPG ha permitido identificar necesidades y acciones de mejora, integrando la perspectiva del paciente. Algunas necesidades son comunes a otras enfermedades minoritarias y dermatológicas y, por lo tanto, pueden beneficiarse de sistemas y recursos existentes.
En cuanto a la fase de inicio de la enfermedad, se considera clave la puesta en marcha de iniciativas que contribuyan a un mayor conocimiento sobre enfermedades minoritarias dermatológicas y sistemas que faciliten la rápida derivación desde Atención Primaria o Urgencia a Dermatología. En este sentido, el desarrollo experimentado por la teledermatología en los últimos años y el impulso que esta supuso durante la pandemia por COVID-1928,29 están permitiendo utilizarla como una buena herramienta de comunicación y acceso rápido a consulta. Esto favorece el acceso compartido a información disponible sobre la enfermedad a equipos médicos con mayor experiencia con pacientes complejos, mejor conocimiento de los criterios de derivación y contribuye a la difusión de formación entre profesionales sanitarios de diferentes niveles de atención, entre otros aspectos. La teledermatología, las historias clínicas compartidas e interconsultas en Dermatología constituyen herramientas que podrían dar respuesta a necesidades de comunicación, formación y reducción en la demora de acceso a Dermatología.
A diferencia de otras enfermedades minoritarias, los retrasos en tiempos hasta el diagnóstico no son excesivos. Sin embargo, sería deseable una mayor protocolización en cuanto a las pruebas necesarias y un menor grado de voluntarismo en la relación y los tiempos de respuestas30. También mejorar el acceso a estudios genéticos que pueden contribuir a un mejor conocimiento de la enfermedad a nivel molecular y personalización del tratamiento. Además, sería deseable capacitar a dermatólogos en comunicación para facilitar la información al paciente sobre el diagnóstico. La carencia en competencias comunicativas abarca diversos campos médicos, no solo la Dermatología, y se destaca especialmente en pacientes que enfrentan enfermedades raras, evidenciando la necesidad de fortalecer la comunicación efectiva en todas las áreas de la medicina desde la perspectiva de los pacientes31-33.
En cuanto al tratamiento, al no disponer hasta la fecha en España de un medicamento específico para la PPG, se utilizan tratamientos fuera de indicación, con escasa evidencia de uso para esta afección. Esto puede suponer ineficiencias para el SNS e influye en la existencia de abordajes heterogéneos, siendo deseables iniciativas de investigación que contribuyan a la generación de evidencia sobre medicamentos disponibles y al desarrollo de nuevos tratamientos específicos que alcancen una mejor respuesta en un porcentaje mayor de pacientes. En casos de mala respuesta o alta frecuencia de brotes, sería deseable contribuir a la configuración de redes de trabajo que permitan la consulta de casos con mayor experiencia y acceso a recursos especializados, incluyendo enfermería de práctica avanzada en Dermatología, soporte psicológico y opciones de acceso a ensayos clínicos. El desarrollo de comités multidisciplinares para la valoración y una buena comunicación y trabajo conjunto con farmacia hospitalaria es importante para evitar demoras y barreras de acceso a tratamientos.
El desarrollo de consultas de enfermería dermatológica puede contribuir a mejoras en el proceso a distintos niveles: optimizar el tiempo en consulta, informar y educar al paciente, manejar la enfermedad, mejorar hábitos de vida, realizar escalas, recoger información sobre la experiencia del paciente y acceder rápido en caso de dudas o nuevos brotes, entre otras34,35.
Durante la fase de tratamiento y seguimiento sería deseable garantizar, en los casos necesarios, un abordaje integral de las comorbilidades. La posibilidad de realizar consultas conjuntas o facilitar el acceso a citas en el mismo día son soluciones que dan buenos resultados y que sería deseable valorar también en el caso de pacientes con PPG.
En la etapa de seguimiento, son deseables acciones que permitan reducir la incertidumbre del paciente frente a nuevos brotes y mejorar su calidad de vida. La inclusión de escalas como la Body Surface Area (BSA), Pustular Psoriasis Physician Global Assessment (GPPGA), Generalized Pustular Psoriasis Area and Severity Index (GPPASI) o Dermatology Life Quality Index (DLQI) permitirán generar evidencia y conocimiento sobre la respuesta a los tratamientos, considerando también aspectos de impacto en la calidad de vida36. El desarrollo de sistemas de medida de resultados y experiencias reportadas por el paciente dermatológico (Patient-Reported Outcome Measures [PROM] y Patient-Reported Experience Measure [PREM]) aportarán conocimientos sobre la repercusión emocional de la enfermedad dermatológica37-39.
Generar evidencia y conocimiento es vital para este tipo de enfermedades minoritarias. El desarrollo de registros de pacientes y mejoras en la codificación y la explotación de datos de la historia clínica electrónica y aplicación de sistemas de inteligencia artificial deben potenciarse en nuestro SNS para facilitar un mejor conocimiento de la patología.
Por último, existe la necesidad de crear iniciativas que contribuyan a un mayor protagonismo y autonomía de los pacientes. La colaboración entre sociedades científicas y asociaciones de pacientes es esencial para el desarrollo de campañas informativas, acceso a información relevante y contrastada y la generación de comunidades de pacientes.
El resultado de esta iniciativa pone a disposición de las autoridades sanitarias, profesionales sanitarios, investigadores, pacientes y sociedad una hoja de ruta de prioridades que será preciso concretar y desarrollar de manera conjunta en diferentes contextos sanitarios, adaptándolas a los diferentes modelos asistenciales y recursos existentes en cada comunidad autónoma.
MaterialesPara garantizar una interpretación independiente de los resultados de este proyecto, los cuestionarios que respaldan los hallazgos de este estudio están disponibles previa solicitud razonable del autor de correspondencia.
FinanciaciónEste estudio está promovido y financiado por Boehringer Ingelheim. Boehringer Ingelheim tuvo la oportunidad de revisar el manuscrito para verificar su precisión médica y científica en lo que se refiere a fármacos o áreas terapéuticas del interés de BI, así como consideraciones de propiedad intelectual. Ascendo Sanidad&Farma proporcionó asistencia de redacción/editorial en la preparación de este manuscrito, contratado y financiado por Boehringer Ingelheim.
Conflicto de interesesR. Rivera manifiesta haber recibido pagos/honorarios como investigador, presentador o asesor por parte de Abbvie, Almirall, Amgen, Boehringer, BMS, INCYTE, Janssen, LEO Pharma, Lilly, Novartis, UCB.
B. Muñoz Cabello manifiesta haber recibido pagos/honorarios como investigador, presentador o asesor por parte Boehringer Ingelheim.
S. Ros Abarca manifiesta haber recibido pagos/honorarios como investigador, presentador o asesor por parte Boehringer Ingelheim.
E. Dauden Tello manifiesta haber recibido pagos/honorarios como investigador, presentador o asesor por parte de Abbvie, Almirall, Janssen-Cilag, Novartis, LEO Pharam, Lilly, UCB, Bristol-Myers y Boehringer-Ingelheim.
El resto de los autores manifiesta no tener ningún conflicto de intereses.