La mucinosis folicular se define por la acumulación de mucina a nivel del epitelio folicular y de las glándulas sebáceas1. Puede presentarse de forma aislada y con etiología desconocida2 o asociada a múltiples entidades nosológicas, entre ellas diversas neoplasias hematológicas.
Presentamos una paciente de 8 años de edad, sin antecedentes médicos de interés, remitida por una lesión localizada en el dorso nasal de dos meses de evolución, que había recibido, sin éxito, tratamiento con una crema de hidrocortisona al 1% pautada por su médico de Atención Primaria.
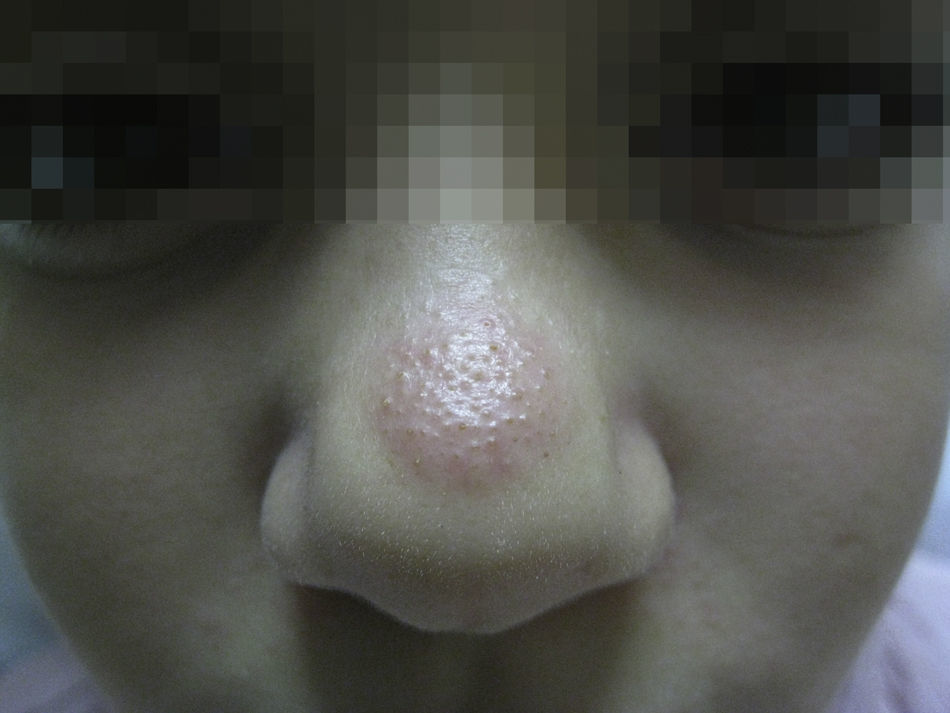
Se trataba de una placa eritematosa bien delimitada de 0,7×1cm de diámetro, levemente infiltrada, con prominencia e hiperqueratosis folicular, de lento crecimiento y pruriginosa (fig. 1). No refería antecedentes de traumatismo, infección local o picadura de insecto previa. No presentaba otras lesiones cutáneas ni se palpaban adenopatías locorregionales.
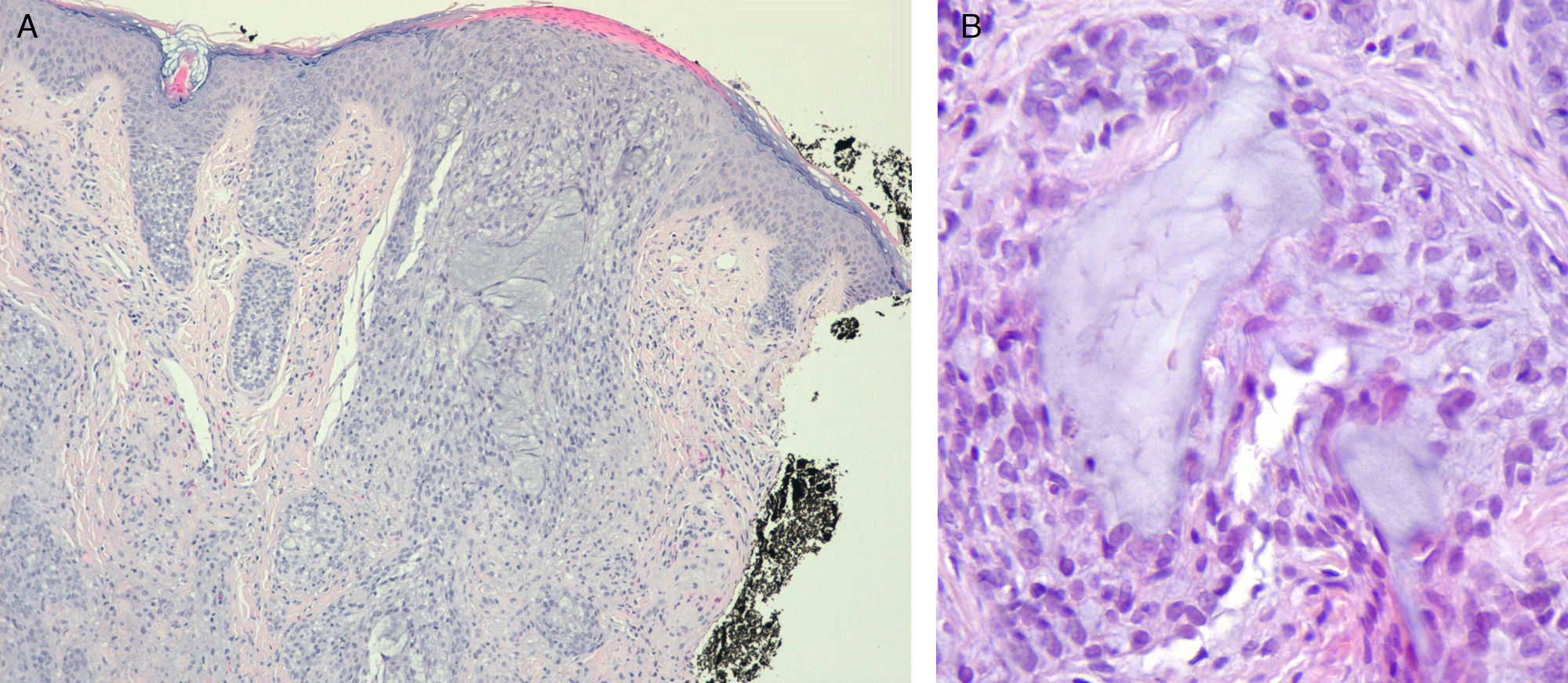
En el estudio histopatológico se observaron numerosos folículos pilosos en la dermis con abundante mucina intraepitelial, sin objetivarse infiltrado inflamatorio ni otros signos de malignidad, compatible todo ello con el diagnóstico de mucinosis folicular (fig. 2).
Tras el tratamiento tópico con crema de metilprednisolona aceponato al 1% dos veces al día durante 7 días presentó una resolución completa de la lesión sin signos de recidiva un año después del seguimiento.
La mucinosis folicular fue descrita por primera vez en 1957 por Pinkus, a través de la descripción histológica de una serie de pacientes que asociaban lesiones cutáneas características con la existencia de depósitos de mucina a nivel de los folículos pilosos3.
En ese mismo año, Braun-Falco demostraron los primeros casos de mucinosis folicular asociados a neoplasias hematológicas, concretamente del tipo linforreticulares malignas4.
Posteriormente, fueron Emerson y Corkey los que establecieron la clasificación vigente de la enfermedad en tres formas bien diferenciadas.
El primer tipo, también conocido como la forma «benigna» de la MF, suele acontecer en la infancia o en adultos jóvenes. Característicamente no presenta asociación a ningún proceso patológico concomitante. Las lesiones suelen estar localizadas a nivel facial y su tendencia natural es a la resolución espontánea del proceso en pocos meses.
El segundo tipo o «asociado a linfoma», como la micosis fungoide o el síndrome de Sézary, a diferencia del primer caso, ocurre en pacientes de mayor edad, clásicamente entre 40 y 70 años, y presenta un curso crónico sin enfermedad sistémica subyacente.
El tercer y último tipo corresponde a la mucinosis folicular que aparece como consecuencia de una neoplasia sistémica afectando preferentemente a pacientes ancianos5.
Más recientemente se ha añadido una cuarta categoría llamada mucinosis folicular «reactiva», en la que los hallazgos histológicos propios de la mucinosis folicular se presentan de manera incidental en gran variedad de dermatosis o neoplasias.
Clínicamente, la mucinosis folicular se caracteriza por la presencia de pápulas o placas eritematosas, bien delimitadas, ligeramente infiltradas, con prominencia folicular, descamación superficial y, en áreas donde existen pelos terminales, alopecia. Existen otras presentaciones menos habituales con lesiones acneiformes o de tipo eccema crónico, por lo que en la mayoría de ocasiones es necesaria la confirmación anatomopatológica para realizar un diagnóstico definitivo6.
Histológicamente es un proceso caracterizado por la degeneración mucinosa del epitelio folicular, con presencia del material fibroso denso en forma de depósitos amorfos de mucina en las unidades pilosebáceas, y de un infiltrado inflamatorio mixto. A pesar de que se ha intentado encontrar criterios distintivos tales como el grado de intensidad del depósito a nivel de los folículos, no existen hallazgos histológicos que nos permitan diferenciar, de una manera fiable, entre una mucinosis folicular primaria y la mucinosis asociada a una micosis fungoide2.
En la infancia la mucinosis folicular es una entidad poco frecuente. Se han descrito las lesiones simulando un líquen espinuloso o una queratosis pilar, constituyendo estas entidades el principal diagnóstico diferencial a esta edad7, siendo generalmente de buen pronóstico y de resolución espontánea1–5.
No obstante, la mucinosis folicular a estas edades no es siempre sinónimo de benignidad y de lesión autolimitada, sino que también puede verse asociada a procesos malignos tales como la enfermedad de Hodgkin. Generalmente, la presentación en la cabeza y el cuello, la corta edad al diagnóstico y la presencia de una lesión solitaria se asocian a signos de buen pronóstico1,2,5. Aun así resulta imprescindible el seguimiento a medio-largo plazo de estos pacientes, con la posible realización de nuevas biopsias en las lesiones persistentes, para realizar un correcto despistaje de procesos linfoproliferativos5,8,9.
En cuanto al tratamiento no existe un esquema estándar. Se han utilizado múltiples estrategias: observación y abstinencia terapéutica, el uso de corticoides (tópicos, intralesionales y sistémicos), PUVA, dapsona, antipalúdicos, retinoides orales e interferón alfa-2b, entre otros10, con resultados variables.
En conclusión, la mucinosis folicular a pesar de ser una entidad rara en la edad infantil, debe tenerse en cuenta en el diagnóstico diferencial de lesiones con hiperqueratosis folicular prominente, y es necesario efectuar una biopsia con el fin de realizar un diagnóstico precoz y un correcto seguimiento clínico.