INTRODUCCION
Se ha descrito la aparición súbita de múltiples nevos melanocíticos en relación a diferentes enfermedades cutáneas y a distintos estados patológicos que asocian inmunosupresión. En particular, se ha documentado el incremento súbito del número de nevos melanocíticos tras el tratamiento quimioterápico en niños con patología hematológica. Aunque en ninguno de estos casos se ha descrito degeneración a melanoma, por convenio se acepta que un número elevado de nevos melanocíticos hace necesarios controles periódicos. Se presenta el caso de una niña diagnosticada de leucemia linfática aguda (LLA) a los 3 años que, tras terminar el tratamiento quimioterápico, presentó múltiples nevos plantares.
CASO CLINICO
Una niña de 12 años, con antecedentes personales de LLA a los 3 años, fue remitida a nuestra consulta para control por epiluminiscencia de múltiples nevos plantares. Los padres señalaron que, tras finalizar el tratamiento poliquimioterápico, 2 años después del diagnóstico y en remisión completa de la enfermedad, aparecieron en pocos meses numerosas lesiones pigmentadas en ambas plantas de los pies. El tratamiento había incluido diferentes quimioterápicos (metotrexato, citarabina, 6-mercaptopurina, dexametasona, vincristina, mitoxantrona, asparraginasa, ciclofosfamida, tenipósido) y tuvo que ser suspendido en diferentes ocasiones por reacciones adversas e inmunosupresión.
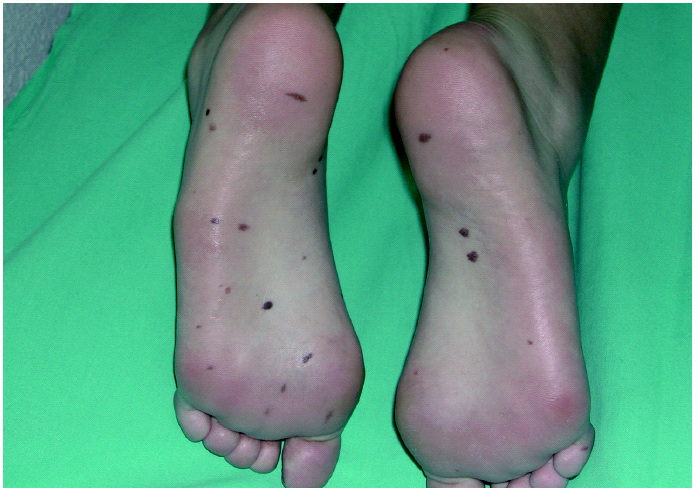
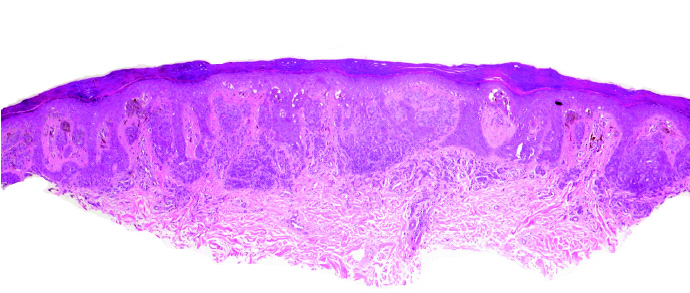
A la exploración se observaron más de 30 máculas pigmentadas de 1 a 4 mm de diámetro en ambas plantas (fig. 1), lo que contrastó con la ausencia de lesiones en el dorso de los pies y el discreto número de nevos melanocíticos en el resto del cuerpo. Macroscópicamente todas las lesiones eran homogéneas en forma y color y el estudio por epiluminiscencia mostró tres patrones diferentes: paralelo al surco, en celosía y fibrilar. El estudio histológico de una de las lesiones mostró una neoplasia simétrica y bien delimitada constituida por nidos uniformes de melanocitos en la unión dermoepidérmica y dermis superficial (fig. 2). Los melanocitos no mostraron signos de atipia ni mitosis.
Fig. 1.--Múltiples máculas pigmentadas en ambas plantas.
Fig. 2.--Nidos uniformes de melanocitos en la unión dermoepidérmica y dermis superficial. (Hematoxilina-eosina, ×10.)
DISCUSION
La aparición súbita de múltiples nevos melanocíticos se ha asociado a diferentes patologías cutáneas ampollosas como el eritema multiforme, el síndrome de Stevens Johnson, la necrolisis epidérmica tóxica, la epidermolisis bullosa, y otras 1. Es frecuente que se produzca tras la reepitelización de las lesiones y se ha propuesto que sea debido a un fenómeno de disregulación de los factores de crecimiento locales posterior a la agresión cutánea 2.
También se ha descrito este fenómeno en diferentes estados patológicos como enfermos de virus de la inmunodeficiencia humana (VIH), pacientes trasplantados, pacientes oncológicos con o sin tratamiento quimioterápico 3,4 y, recientemente, en pacientes con enfermedad de Crohn que recibían tratamiento inmunosupresor 4,5. El mecanismo por el cual se induce la proliferación de células melánicas se desconoce y son varias las teorías postuladas. Bordoni et al 6 proponen la disregulación del melanoma growth stimulatory activity (MGSA), un factor de crecimiento endógeno producido por los melanocitos, ante situaciones estresantes. Greene et al 7 proponen que, en situación de inmunosupresión sistémica, la destrucción de linfocitos específicos contra el tumor por agentes citotóxicos o inmunosupresores podría inducir la formación de nevos o melanoma. Al parecer, la aparición súbita de nevos melanocíticos en estos pacientes puede estar más relacionada con el estado de inmunosupresión intercurrente que con la propia patología.
Se ha documentado en diferentes trabajos 8-10 la aparición de múltiples nevos melanocíticos en la población pediátrica afectada de enfermedades hematológicas, sobre todo de LLA y linfoma no hodgkiniano, tras completar el tratamiento quimioterápico. Destacan algunos de ellos por el predominio plantar o palmoplantar de las lesiones, como ocurre en nuestro caso. En esta dirección se han realizado diversos análisis prospectivos que confirman un mayor número total de nevos melanocíticos en grupos de población pediátrica con historia de neoplasias hematológicas 11,12, así como un mayor número de nevos melanocíticos de mayor tamaño y de localización atípica como la palmoplantar. Así mismo, parece ser que el mecanismo desconocido causante estaría más relacionado con el estado de inmunosupresión causado que por el efecto particular de alguno de los quimioterápicos utilizados.
Se desconoce el motivo por el cual existe un claro predominio de lesiones palmoplantares en algunos de los pacientes descritos. Woodhouse et al 4 proponen una diferente acción local de la hormona liberadora de melanocitos (MSH) y/u otras hormonas en unas regiones, palmas y plantas, diferenciables anatómicamente del resto del cuerpo por su riqueza en glándulas ecrinas, corpúsculos de Meissner y Pacini y ausencia de unidades pilosebáceas.
Parece claro que la importancia de estos casos radica en la posibilidad de transformación a melanoma. Está ampliamente aceptado que el número de nevos melanocíticos adquiridos es uno de los factores de riesgo de melanoma. Así mismo, la inmunosupresión también se ha relacionado con la aparición de melanoma y se ha demostrado el mayor riesgo de una segunda neoplasia en niños tratados con quimioterapia 13. El melanoma es extremadamente raro en la población pediátrica y parece que se requeriría de un amplio período de observación para evaluar el incremento de riesgo. Aún con la ausencia de documentación concluyente acerca del mayor riesgo de melanoma en pacientes con aparición súbita de múltiples nevos melanocíticos y, en particular, en niños tratados con quimioterapia por una enfermedad hematológica, parece aconsejable un seguimiento clínico estrecho. Así, sería prudente realizar exámenes clínicos periódicos, con epiluminiscencia y transmitir una información adecuada a estos pacientes acerca de las medidas de fotoprotección y la detección clínica precoz del melanoma.
Declaración de conflicto de intereses. Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Luis Hueso. Servicio de Dermatología. Instituto Valenciano de Oncología.
Profesor Beltrán Báguena, 8. 46009 Valencia. España.
luishueso@msn.com
Recibido el 14 de octubre de 2005.
Aceptado el 31 de enero de 2006.