Mujer de 37 años sin antecedentes de interés, que consultó por una lesión en la mejilla derecha, asintomática, de más de 5 años de evolución, con crecimiento rápido en los últimos 3 meses.
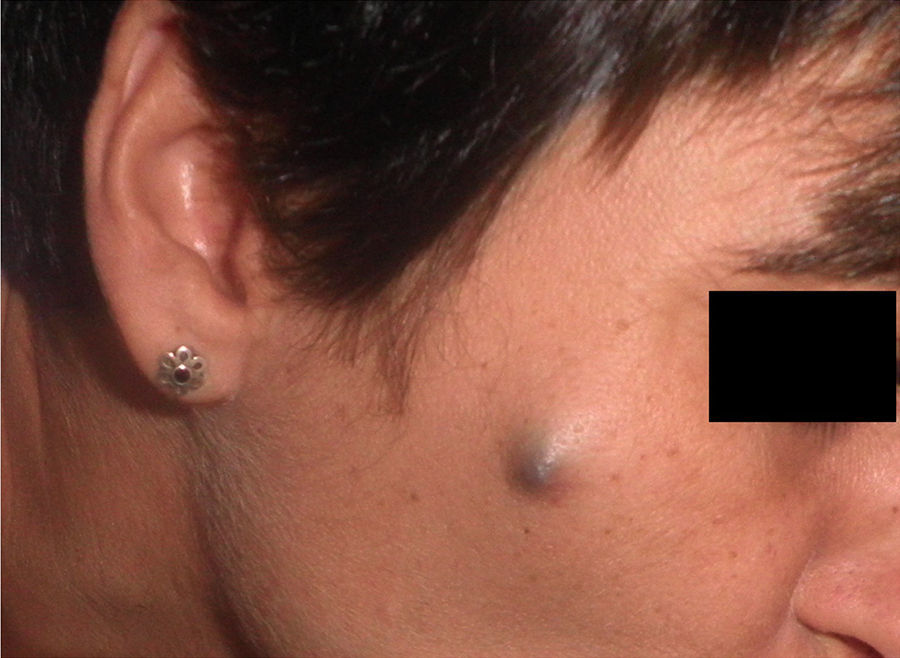
Exploración físicaA la exploración se apreciaba un nódulo mal delimitado de aproximadamente 1cm de diámetro, coloración gris-azulada, sin ulceración ni descamación en superficie, adherido a planos profundos (fig. 1). No se encontraron lesiones similares en la exploración completa de piel y mucosas, ni se detectaron adenopatías en territorios ganglionares accesibles.
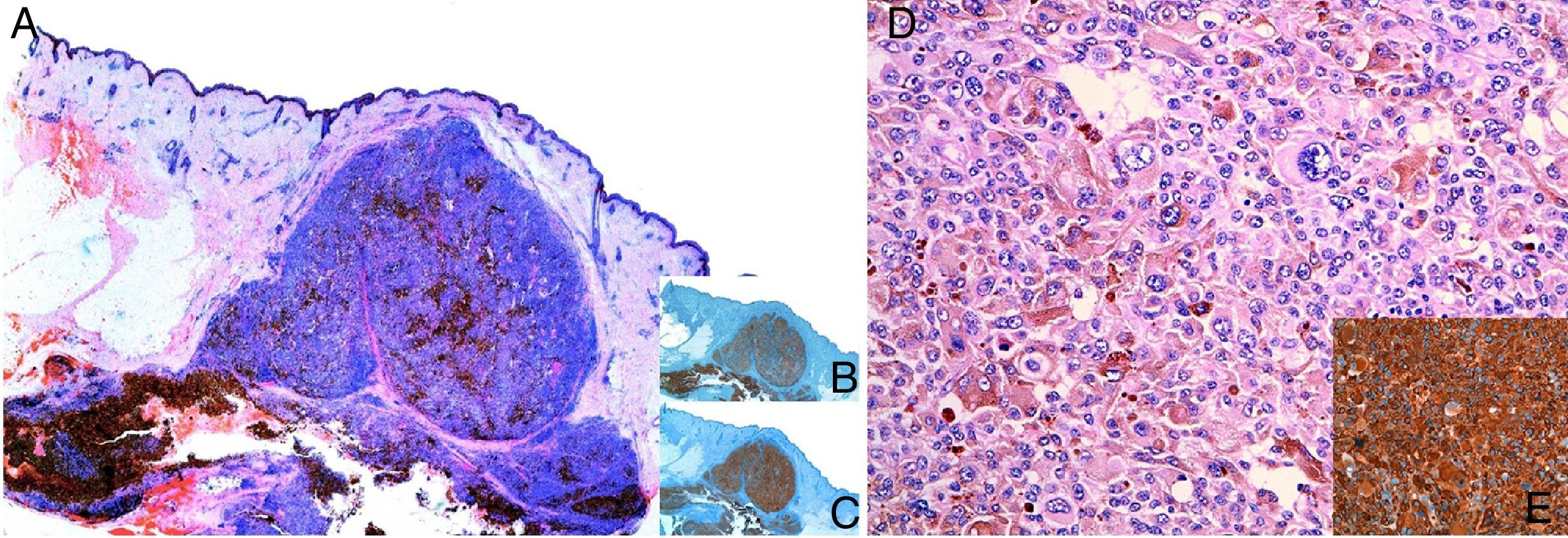
HistopatologíaLa lesión fue extirpada en su totalidad, y el estudio histopatológico mostró una lesión dérmica multinodular, bien delimitada, con atipia citológica, mitosis y áreas de necrosis, sin conexión con la epidermis ni con el epitelio folicular (figs. 2A y D). Se realizaron marcadores inmunohistoquímicos que fueron positivos en las células neoplásicas para Melan-A, S100 y HMB45 (figs. 2B, C y E), y negativos para citoqueratinas. Se completó el estudio con p53 (positivo 95%), ciclina D1 (31%), Ki-67 (44%) y D2-40 bajo.
Pruebas complementariasEl estudio de extensión con TAC cervical, torácico, abdominal y pélvico, tomografía de emisión de positrones y exploración otorrinolaringológica y oftálmica, no evidenciaron hallazgos patológicos.
¿Cuál es su diagnóstico?
DiagnósticoMelanoma dérmico primario.
EvoluciónEl índice de Breslow fue de 13mm. Realizamos ampliación de 2cm de margen y estudio de ganglio centinela, que fue negativo, seguido de tratamiento con interferón adyuvante a dosis altas durante un año. Tres años después, la paciente se encuentra libre de enfermedad.
ComentarioEl melanoma dérmico primario (MDP) es un subtipo de melanoma con una prevalencia inferior al 1% de las neoplasias melanocíticas malignas, caracterizado por una supervivencia inesperadamente prolongada, comparado con otras neoplasias melanocíticas malignas de similar índice de Breslow1.
En el año 2000, Bowen acuñó el término para referirse a neoplasias melanocíticas dérmicas y/o del tejido celular subcutáneo que reunían una serie de características, como la localización en la dermis, la ausencia de componente juntural o de conexión con el epitelio folicular, ausencia de regresión y necrosis, y de nevus melanocítico preexistente2.
En la serie de Cassarino, publicada en 2008, realizan un estudio inmunohistoquímico de p53, ciclina D1, Ki-67 y D2-40 en MDP, y encuentran diferencias estadísticamente significativas en la expresión de estos marcadores al compararlos con pacientes diagnosticados de metástasis de melanoma y melanoma nodular. Los autores sugieren que los bajos niveles de expresión de genes relacionados con la oncogénesis (p53 defectuosa), el ciclo celular y la proliferación (ciclina D1 y Ki-67) se podrían correlacionar con un comportamiento menos agresivo del MDP1. Además, la expresión de D2-40, relacionada con la linfangiogénesis tumoral se correlaciona con la invasión linfática tumoral y con una reducida supervivencia3. Si bien no son criterios diagnósticos por sí solos, podrían ser útiles para hacer el diagnóstico diferencial con otras neoplasias melanocíticas malignas1.
Se han comunicado casos individuales y series cortas de pacientes con MDP1,4,5. En la literatura española, solo encontramos un caso publicado6. En nuestro paciente, se realizó además un estudio inmunohistoquímico con el panel propuesto por Cassarino. Aunque los niveles de expresión de ciclina D1 y D2-40 fueron inferiores a los observados en metástasis de melanoma, encontramos altos niveles de expresión de p53 y Ki-67.
La supervivencia global a 5 años para los casos de metástasis cutánea única de melanoma es del 5-19%, con una mediana de supervivencia de 7 a 15 meses1,6. En la serie de MDP publicada por Swetter, se describe una supervivencia a 5 años del 100%, claramente diferenciada de la esperada para los casos de metástasis de melanoma y de melanoma cutáneo primario con índice de Breslow similar4.
Las diferencias en el pronóstico y el manejo terapéutico del MDP y las metástasis de melanoma han llevado a plantear al primero como una entidad independiente, cuyo diagnóstico pasa por una adecuada correlación clínico-patológica y un exhaustivo estudio de extensión. Debería, por tanto, ser considerado en pacientes con melanoma confinado a la dermis sin evidencia de lesión primaria a otros niveles.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.