INTRODUCCION
El término pénfigo incluye un conjunto de enfermedades mucocutáneas de origen autoinmune en las que se desarrollan anticuerpos contra unas glucoproteínas situadas en los desmosomas intraepiteliales llamadas desmogleínas (Dgs), lo que origina separación entre unas células y otras (acantolisis), que se traduce clínicamente en hendiduras suprabasales, vesículas y ampollas.
Se reconocen varios tipos1:
1.Formas clásicas de pénfigo:
a)Pénfigos superficiales: incluyen las variantes foliáceo y eritematoso o seborreico con anticuerpos frente a Dsg-1.
b)Pénfigos profundos: con la forma vulgar y su variante vegetante, con autoanticuerpos frente a Dsg-3 y a veces Dsg-1.
2.Nuevas formas de pénfigo:
a)Pénfigo herpetiforme.
b)Pénfigo IgA.
c)Pénfigo paraneoplásico.
La mayoría de los antígenos frente a los que se dirigen los anticuerpos en los pacientes afectados de estas nuevas variedades de pénfigo se han identificado recientemente.
El pénfigo vulgar es la variedad más frecuente y representa aproximadamente el 70 % de todas las formas de pénfigo2. Todos los pacientes con pénfigo vulgar tienen afectación de mucosa y más de la mitad tienen también ampollas y erosiones que afectan la piel. Las ampollas en el pénfigo vulgar aparecen en la parte más profunda de la epidermis, justo por encima de la capa basal. Los enfermos con pénfigo foliáceo tienen sólo lesiones cutáneas, sin afectación mucosa; el despegamiento se produce a nivel de las capas más superficiales de la epidermis, principalmente en la capa granulosa. El pénfigo eritematoso o seborreico y el «fuego salvaje» representan las formas localizadas y endémicas del pénfigo foliáceo, respectivamente.
En cuanto a las nuevas formas de pénfigos3, el pénfigo herpetiforme presenta lesiones pruriginosas con eosinófilos y/o neutrófilos en el infiltrado inflamatorio que suelen responder a sulfonas; se trata de una variedad de pénfigo que combina las características clínicas de la dermatitis herpetiforme y los hallazgos histológicos e inmunológicos del pénfigo. El pénfigo IgA suele presentarse como una erupción vesiculopustulosa, con infiltrado de neutrófilos, acantolisis y anticuerpos IgA depositados en piel y circulantes; se distinguen dos subtipos, la dermatosis pustulosa subcórnea y la variedad neutrofílica intraepidérmica, también denominadas pénfigo foliáceo IgA y pénfigo vulgar IgA, respectivamente. El pénfigo paraneoplásico se caracteriza por erosiones intensas y dolorosas en las mucosas oral y conjuntival junto con una erupción polimorfa cutánea; los hallazgos histológicos más frecuentes son las alteraciones vacuolares en la interfase, queratinocitos necróticos y acantolisis. Los enfermos suelen tener una neoplasia asociada, generalmente de origen linfático.
MATERIAL Y MÉTODOS
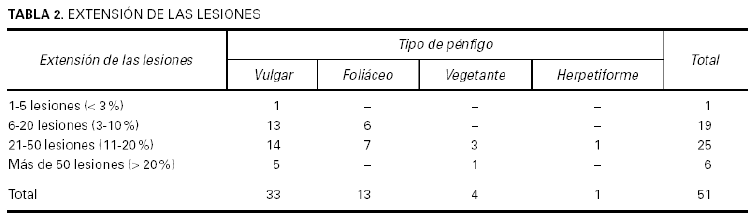
Se revisan de forma retrospectiva los pacientes con pénfigos atendidos en el Servicio de Dermatología del Hospital 12 de Octubre de Madrid entre enero de 1972 y enero de 2003. Encontramos 52 pacientes que cumplían criterios clínicos, histológicos y la mayoría también inmunohistoquímicos. Se han analizado los siguientes datos de cada paciente: edad, sexo, sintomatología, tiempo de evolución hasta el diagnóstico, histología, inmunohistoquímica, inmunofluorescencia indirecta, tratamiento, complicaciones, recidivas y evolución. También se analizó la extensión de las lesiones y se distinguieron cuatro grupos: entre 1 y 5 lesiones (< 3 % superficie afectada), entre 6 y 20 lesiones (3-10 %), entre 21 y 50 lesiones (11-20 %) y más de 50 lesiones (> 20 %).
Los datos se analizaron con el programa estadístico SPSS 11.0.
RESULTADOS
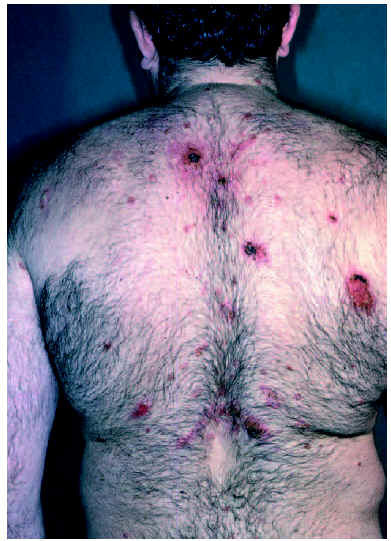
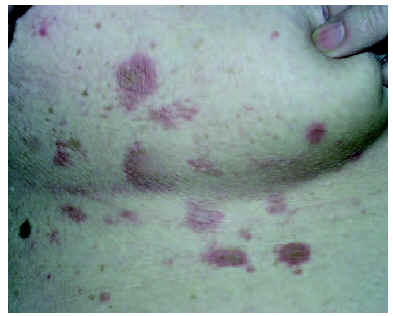
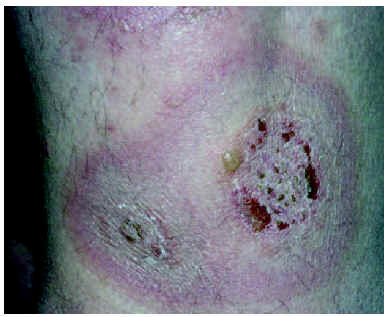
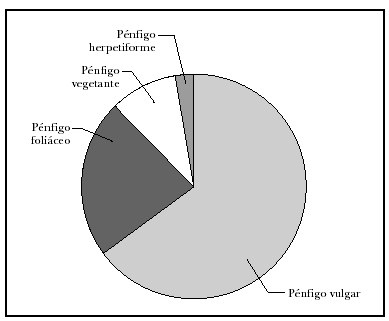
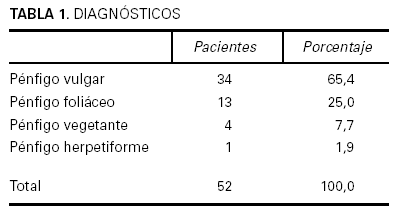
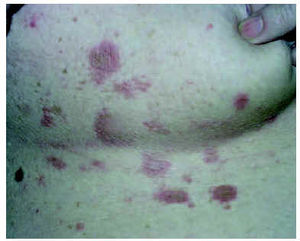
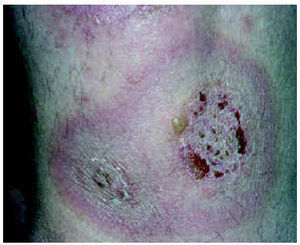
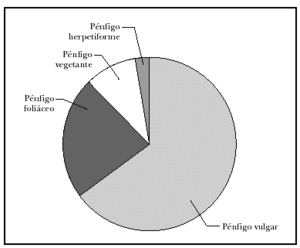
A lo largo de 30 años, atendimos a 52 pacientes con algún tipo de pénfigo, 27 mujeres y 25 varones. La edad media fue de 52,44 años; el enfermo más joven tenía 19 años y el mayor, 93. El tiempo de evolución hasta el diagnóstico oscilaba entre 36 meses y 15 días, con una media de 8 meses y una mediana de 4 meses. El diagnóstico más frecuente fue el de pénfigo vulgar en 34 pacientes (65,4 %) (fig. 1), seguido de pénfigo foliáceo en 13 (25 %) (fig. 2); la variedad vegetante se observó en 4 pacientes (7,7 %) y de las nuevas formas de pénfigo sólo se encontró un pénfigo herpetiforme (1,9 %) (figs. 3 y 4) (tabla 1). En cuanto a la extensión de las lesiones (tabla 2), la mayoría de los pacientes de la serie tenían entre 6 y 50 lesiones. Referente a la afectación mucosa (tabla 3), la mayoría de los pacientes con pénfigo vulgar y vegetante tenían afectación de mucosas; ninguno de los pacientes con pénfigo foliáceo presentaba lesiones en mucosas. La inmunofluorescencia directa se realizó en 26 pacientes, en los que fue positiva. Sólo recopilamos datos de inmunofluorescencia indirecta de 38 pacientes, y se detectaron anticuerpos antisustancia intercelular en 29 pacientes; en aquellos en los que la inmunofluorescencia indirecta fue negativa la toma fue obtenida cuando los pacientes ya estaban con tratamiento y tenían controlada la enfermedad.
Fig. 1.--Enfermo con pénfigo vulgar.
Fig. 2.--Paciente afecta de pénfigo foliáceo.
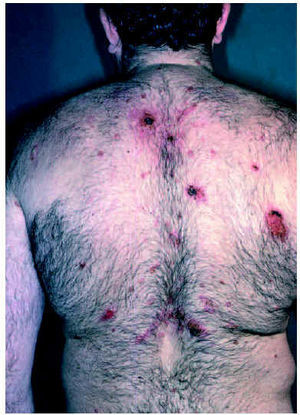
Fig. 3.--Lesión típica de pénfigo herpetiforme.
Fig. 4.--Diagnósticos.
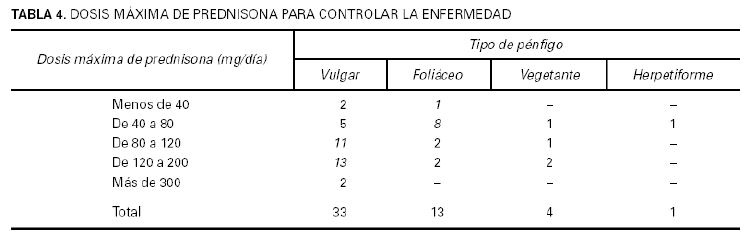
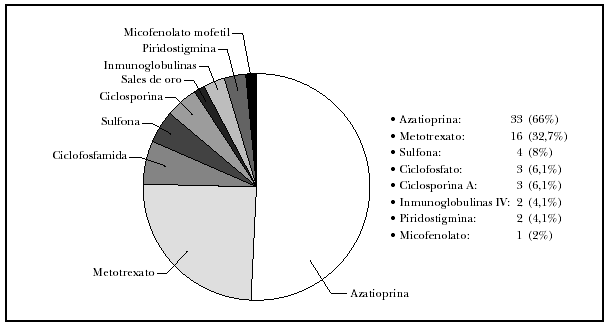
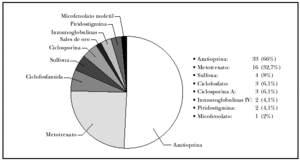
Todos nuestros pacientes fueron tratados inicialmente con corticoides orales, empezando con una dosis de aproximadamente 1 mg/kg/día e incrementando un 50 % cada 4-7 días hasta controlar la actividad (cese de aparición de lesiones y remisión del prurito y/o dolor). Tras controlar la actividad se mantuvo la misma dosis hasta que remitían el 80-90 % de las lesiones, y después se reducía paulatinamente. En nuestra serie, la dosis máxima de prednisona requerida para controlar la enfermedad en la mayoría de los enfermos con pénfigo vulgar y vegetante (72 %) fue entre 80 y 200 mg/día, mientras que la mayoría de los enfermos con pénfigo foliáceo (69 %) precisó menos de 80 mg/día (tabla 4). Respecto a los tratamientos adyuvantes (fig. 5), éstos se emplearon en casi todos los pacientes; el más usado fue la azatioprina (en 33 pacientes, 66 %) seguida del metotrexato (en 16, 32,7 %). Se utilizó piridostigmina oral en 2 pacientes con pénfigo vulgar grave con poca respuesta, y micofenolato en un solo paciente también con la misma afección, igualmente con poco éxito; no permitió suspender ni disminuir los corticoides orales.
Fig. 5.--Tratamientos adyuvantes.
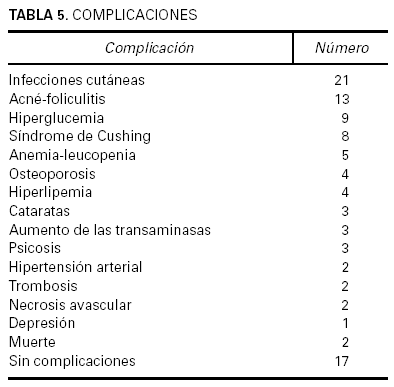
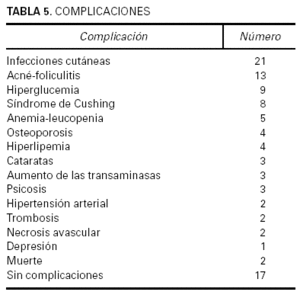
El 85,7 % de los pacientes experimentaron alguna recaída, la mayoría en el primer año tras el diagnóstico de la enfermedad. Respecto a las complicaciones (tabla 5), sólo 17 pacientes (32 %) no presentaron ninguna complicación. La mayoría de las complicaciones fueron leves y no obligaron a suspender o modificar el tratamiento del pénfigo. El problema más frecuente fueron las infecciones cutáneas que se presentaron en el 40 % de los enfermos, seguidas de cuadros de acné-foliculitis en 25 %. Sólo fallecieron 2 enfermas, una de 93 años con pénfigo foliáceo que a la semana de iniciar el tratamiento con corticoides orales (80 mg/día) desarrolló un cuadro de isquemia aguda en la pierna izquierda con trombosis ileofemoral y otra paciente de 82 años con pénfigo vegetante que al mes y medio de tratamiento con corticoides orales (entre 120 y 80 mg/día de prednisona) y azatioprina (100 mg/día) tuvo un cuadro de sepsis por el que falleció en otro hospital.
En cuanto a la evolución, la media de seguimiento de nuestros pacientes fue de más de 5 años. El 48 % de los enfermos de la serie se encuentra en remisión completa (sin lesiones y sin tratamiento), un 11 % están en remisión parcial (sin lesiones pero con tratamiento), un 21 % están con lesiones a pesar del tratamiento y la mortalidad fue de 4,5 %, excluyendo las pérdidas de seguimiento, que en nuestra serie fueron ocho.
DISCUSION
El pénfigo es un grupo de enfermedades ampollosas autoinmunes con una incidencia variable entre 1,3 y 2,5 casos/1.000.000 habitantes por año en Francia y Túnez y 1,6/100.000 habitantes entre la población judía. Si hablamos de prevalencia las cifras oscilan en torno a 0,47/100.000 habitantes, aumentando a 0,51/100.000 si se considera sólo a la población de más de 20 añosa. Algunos estudios2,5 encontraron un predominio en mujeres, aunque en nuestra serie la afectación de ambos sexos era similar (M:V, 1,08:1). Las personas de edad media son las que con más frecuencia padecen esta enfermedad; la media de edad de nuestros enfermos fue de 52 años, aunque atendimos a un joven de 19 años con pénfigo vulgar y a enfermos hasta con 93 años.
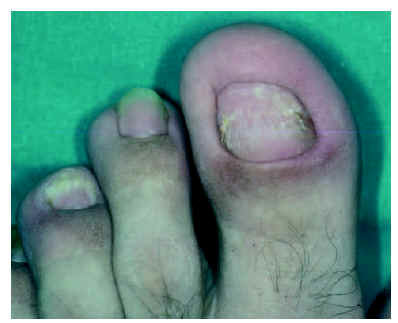
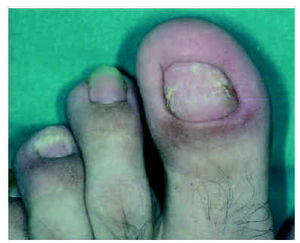
La forma clínica más frecuente en nuestra serie, como en la literatura médica6, fue el pénfigo vulgar, incluyendo la variante vegetante. La segunda forma clínica fue el pénfigo foliáceo. Atendimos a un paciente con pénfigo herpetiforme. No tuvimos ningún caso de pénfigo paraneoplásico o IgA. La mediana del tiempo de evolución hasta el diagnóstico fue de alrededor de 4 meses; algunos de nuestros pacientes estaban previamente diagnosticados de gingivostomatitis. Es bien conocido que en más de 50 % de los casos de pénfigo vulgar las lesiones orales preceden a las cutáneas7. Un paciente con pénfigo vulgar presentó como primera manifestación de pénfigo vulgar lesiones en primeras uñas de ambos pies, que es un hecho infrecuente en la literatura especializada (fig. 6)8.
Fig. 6.--Afectación ungueal por pénfigo vulgar.
Todos nuestros pacientes fueron tratados inicialmente con corticoides orales siguiendo el siguiente esquema: los casos leves, con pocas lesiones, con prednisona, 20 mg/día; los casos más extensos y graves o los leves que no respondían a la dosis anterior, con prednisona entre 80-90 mg/día, incrementando la dosis un 50 % cada 4-7 días hasta controlar la actividad de la enfermedad, cese de aparición de nuevas lesiones y remisión del prurito o dolor. Esta dosis se mantenía hasta que la mayoría de las lesiones (más del 80 %) curaban y después se disminuía de manera progresiva. Cuando la dosis necesaria para controlar la enfermedad era muy alta (> 240 mg/día) o aparecían complicaciones, se introducía también algún tratamiento adyuvante. Todos nuestros pacientes respondieron favorablemente al tratamiento con corticoides orales; la mayoría de los pacientes con pénfigo vulgar (72 %) precisaron una dosis máxima de prednisona para controlar la enfermedad entre 80-200 mg/día, mientras que la mayoría de los enfermos con pénfigo foliáceo (69 %) precisaron menos de 80 mg/día de prednisona. La mayoría de nuestros pacientes recibió algún tipo de tratamiento adyuvante, el más frecuente la azatioprina a dosis entre 100 y 150 mg/día; los efectos adversos más frecuentes del tratamiento fueron la leucopenia y la trombopenia leves, como se describe en otras series2. Según nuestra experiencia, el tratamiento más eficaz y seguro para el tratamiento del pénfigo son los corticoides orales (entre 80-200 mg/día si hablamos de pénfigo vulgar y menos de 80 mg/día en casos de pénfigo foliáceo) combinados con azatioprina.
El segundo tratamiento adyuvante más usado en el 32 % de los enfermos, fue el metotrexato; en estos casos no se encontró una mayor incidencia de infecciones graves como otros autores9. Como complicación más frecuente se observó aumento ligero de transaminasas. Nuestra experiencia en el tratamiento del pénfigo con ciclosporina, inmunoglobulinas intravenosas, piridostigmina y micofenolato no ha sido muy satisfactoria, si bien lo empleamos en los casos más graves y resistentes al tratamiento convencional.
La mayoría de los enfermos (67 %) tuvieron alguna complicación, aunque casi todas fueron leves y no obligaron a suspender el tratamiento. El problema más frecuente fueron las infecciones cutáneas (40 %), cuadros de acné-foliculitis (25 %) e hiperglucemias (15 %). Complicaciones más graves como necrosis avascular de cadera o cuadros de trombosis sólo aparecieron en 2 enfermos, respectivamente. Hubo 2 enfermas que fallecieron, lo que supone una mortalidad del 4,5 %, similar a la de otras series10; estas muertes se produjeron en enfermas de edad muy avanzada y estuvieron relacionadas más con el tratamiento que con la propia enfermedad ampollosa, pues se produjeron respectivamente a la semana y al mes y medio de iniciarse el tratamiento una vez diagnosticadas.
Respecto a la evolución, con un seguimiento medio de más de 5 años, el 48 % de los pacientes estaba en remisión completa, sin tratamiento y sin lesiones, el 11 % en remisión parcial, con tratamiento y sin lesiones y el 21 % se mantenía con lesiones a pesar del tratamiento. Hay un estudio longitudinal de 40 pacientes con pénfigo vulgar11 que encuentra una mortalidad del 5 % y un porcentaje de remisiones relacionada con el tiempo de seguimiento tras el diagnóstico; así a los 2, 5 y 10 años observa un 25, 50 y 75 %, respectivamente, de remisiones. En dicho estudio, dos factores que pueden predecir la remisión son la intensidad de la enfermedad al diagnóstico y la respuesta precoz al tratamiento.
Como conclusión, tras la revisión de nuestra serie, señalamos que el pronóstico del pénfigo no es tan malo como en un principio se había establecido, debido a que las terapias actuales son eficaces, el diagnóstico puede realizarse de forma precoz y sabemos controlar mejor las complicaciones que suelen producirse.