El riesgo de desarrollar bacteremia y sepsis en los pacientes con eritrodermia no ha sido estudiado de manera amplia. Los focos de bacteremia más frecuentes en adultos y personas mayores son el urinario, biliar y respiratorio. Deberá considerarse el origen cutáneo en caso de enfermedad cutánea extensa.
En los pacientes mayores e inmunosuprimidos, la bacteremia puede pasar inadvertida hasta que compromete algunos órganos o tejidos. La infección del tejido blando, tal como el absceso en la musculatura de la cadera, es una complicación posible.
El absceso de psoas es una condición infrecuente, pero potencialmente mortal, especialmente debido a la frecuente demora diagnóstica. Los síntomas son inespecíficos: dolor en la cadera, espalda, muslo o abdomen, y ocasionalmente fiebre. El diagnóstico y tratamiento precoces son fundamentals para prevenir complicaciones tales como shock séptico y muerte.
El absceso de psoas puede clasificarse como primario cuando es debido a diseminación hematógena o linfática, o secundario cuando está causado por una infección contigua. Los abscesos primarios son más frecuentes en niños, países en desarrollo y pacientes inmunocomprometidos. Los factores de riesgo incluyen traumatismos, osteoartritis, diabetes, infección por VIH, consumo de drogas por vía parenteral, insuficiencia renal y uso de inmunosupresores. Staphylococcus aureus (SA) es el agente más común en los abscesos primarios (42,9%), seguido de Streptococcus viridans (19%)1.
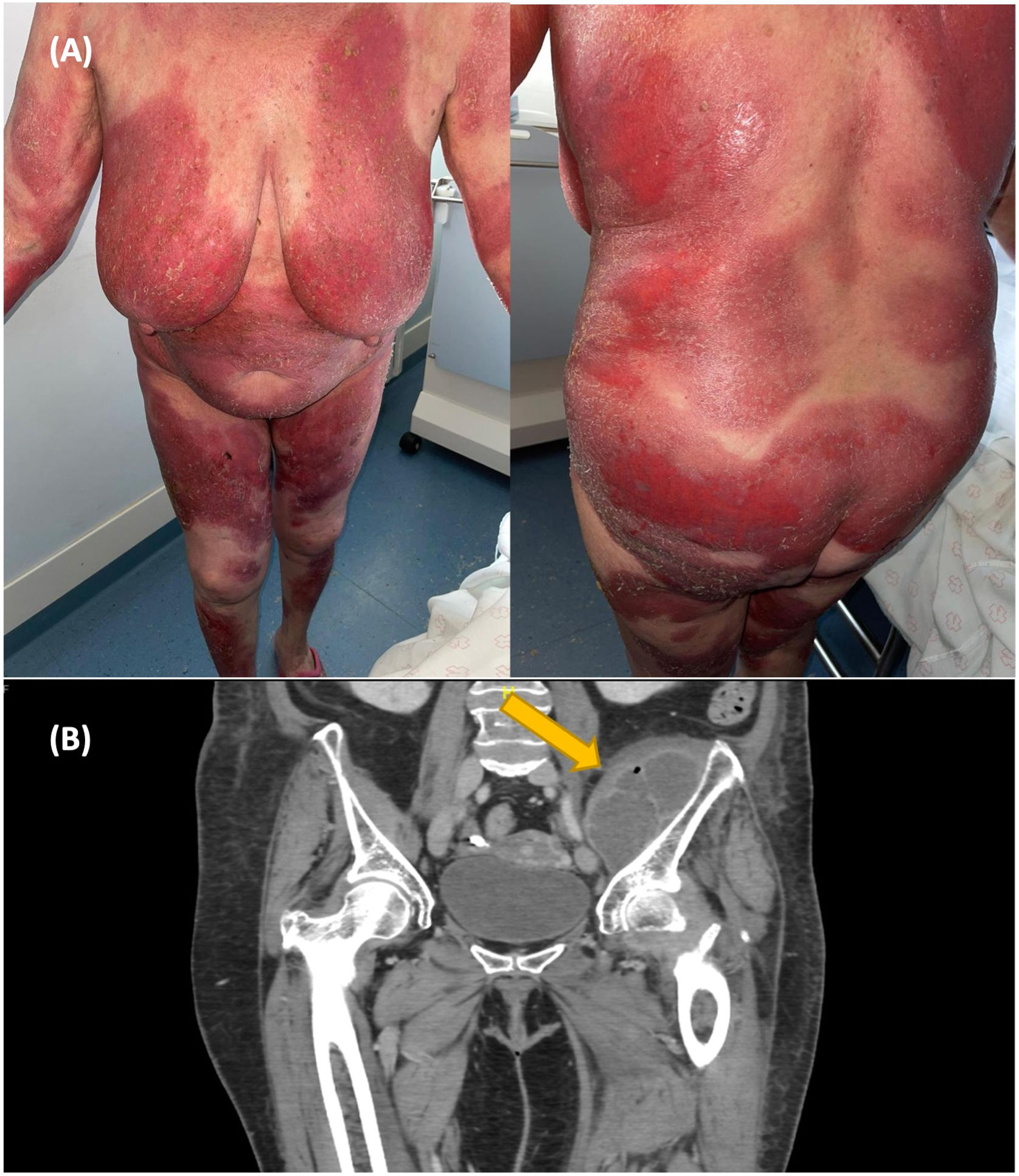
Reportamos el caso de dos pacientes con eritrodermia y absceso en la cadera. La paciente 1 es una mujer de 70 años que presentó eritrodermia psoriásica persistente a pesar del tratamiento con etretinato, metotrexato y ciclosporina (fig. 1A). Fue ingresada en el hospital en marzo de 2021 con PASI (Psoriasis Area and Severity Index) de 41 y ASC (área de superficie corporal) de 58. Las placas psoriásicas eran inflamatorias, con pústulas en la superficie, pero sin claras erosiones. Transcurrido un mes, reportó dolor en el muslo izquierdo. No se detectaron anomalías en una radiografía de la cadera ni tampoco en una ecografía de partes blandas. En el plazo de una semana desarrolló escalofríos y fiebre. La analítica fue positiva para SA sensible a meticilina (SASM). Sospechándose una complicación infecciosa en la cadera se solicitó resonancia magnética (RM), que reveló un absceso a nivel del músculo iliaco.
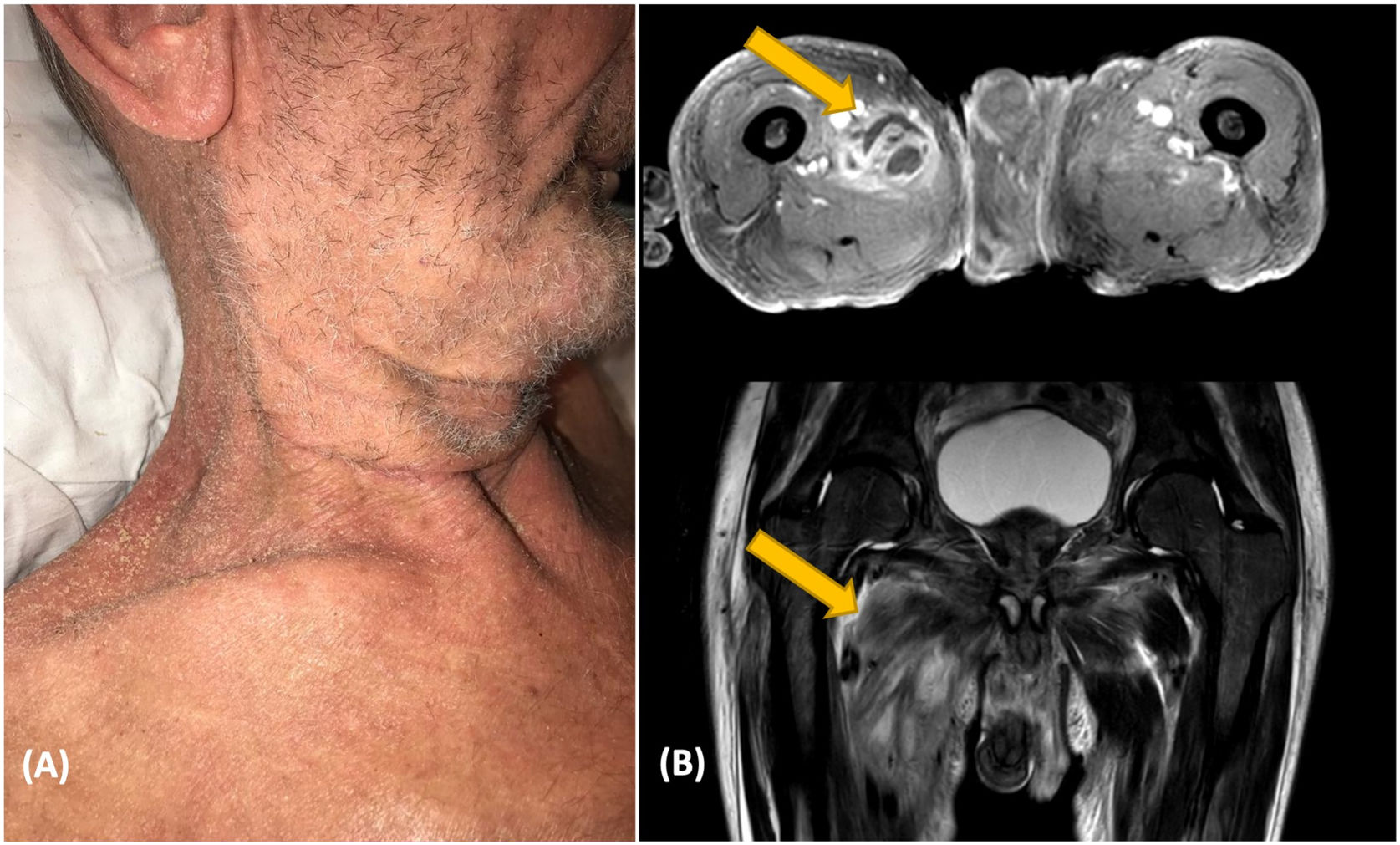
El paciente 2 es un varón de 76 años con historia de brotes eccematosos en los dos años previos. Fue ingresado en el hospital por brote de eritrodermia con linfadenopatías (fig. 1B). La biopsia cutánea confirmó la sospecha clínica de micosis fungoide. Las pruebas complementarias no mostraron clonalidad en sangre periférica ni en ganglios, por lo que se estableció diagnóstico de micosis fungoide en estadio IIIa (T4N1aM0B0). Durante los días siguientes, el paciente desarrolló malestar, fiebre y dolor de cadera. Los cultivos de sangre fueron positivos para SASM y Streptococcus pyogenes. Un TC de cuerpo entero mostró un absceso iliaco. Se descartó endocarditis, ya que el paciente portaba una válvula cardiaca mecánica (fig. 2).
Existe poca información en la literatura acerca del riesgo de bacteremia y complicaciones infecciosas en los pacientes con dermatosis crónicas extensas. Un amplio estudio retrospectivo realizado en India evaluó la etiología y frecuencia de la sepsis en los pacientes ingresados en la unidad de Dermatología2. De 860 pacientes, el 4,65% desarrolló sepsis. Dentro de estos casos, las enfermedades vesiculo-ampollosas fueron el diagnóstico más frecuente (42,5%), seguidas de eritrodermia (25%). SARM (SA resistente a meticilina) fue el organismo más común, pero también se aisló SASM en el 8,7% de los pacientes.
La eritrodermia puede ser una puerta de entrada de bacteremia, ya que implica disfunción de la barrera epidérmica. De igual modo, en estos pacientes se utilizan altas dosis de esteroides e inmunosupresores, que favorecen las infecciones y pueden ocultar los síntomas. Routier et al.3 describen dos pacientes con absceso de psoas causado por infección estreptocócica con puerta de entrada cutánea.
Por otro lado, la eritrodermia psoriásica puede estar desencadenada por infecciones. Green et al.4 reportaron cinco pacientes con psoriasis eritrodérmica y bacteremia por SA oculta. Las manifestaciones cutáneas mejoran únicamente cuando la infección está controlada. Aunque sería excepcional, la bacteremia pudo haber procedido de un absceso primario, exacerbando las lesiones cutáneas de forma secundaria.
La colonización por SA ha sido asociada al incremento del ASC en la psoriasis5 y el linfoma cutáneo de células T (CTCL)6. Los pacientes de CTCL presentan a menudo infecciones bacterianas, y en particular SA. La descolonización estafilocócica a menudo redunda en mejoras clínicamente significativas7.
El motivo del por qué se forman los abscesos en el psoas iliaco es incierto. Las heridas en miembros inferiores o periné podrían explicar la predisposición a la aparición de un absceso en dicha zona. Se trata también de una región bien vascularizada en la que podrían asentarse los microorganismos en una bacteriemia. Además, los pacientes mayores pueden padecer artrosis o traumatismos, los cuales les predisponen a la infección.
El diagnóstico se basa en los síntomas clínicos y las pruebas de imagen. El TC y la RM son las técnicas estándar, pero en etapas tempranas pueden presentar falsos negativos8. Por ello es importante tener este diagnóstico en consideración y repetir las pruebas de imagen si fuera necesario.
El tratamiento consiste en antibióticos de amplio espectro y drenaje del absceso. El drenaje quirúrgico es el tratamiento tradicional, pero el drenaje percutáneo guiado por imágenes es una alternativa efectiva.
En resumen, la eritrodermia implica una disfunción de la barrera epidérmica que predispone a infección y bacteremia. El absceso de psoas primario se produce probablemente como consecuencia de una colonización hematógena. Por tanto, deberá considerarse la eritrodermia como factor de riesgo.
Es necesario un alto grado de sospecha para realizar un diagnóstico temprano: el dolor en el muslo, cadera o espalda y la bacteremia en un paciente eritrodérmico son imperativos para descartar los abscesos de psoas.
Conflicto de interesesLos autores declaran la ausencia de conflicto de intereses.
A Mariana Campayo Paños.