Las úlceras vasculares (venosas y arteriales) de las extremidades inferiores afectan aproximadamente al 1% de la población. Para su tratamiento pueden utilizarse equivalentes cutáneos vivos procedentes de donantes cadavéricos o desarrollados mediante bioingeniería tisular. Un 25% de las úlceras no se resuelven, lo que conlleva dolor y pérdida de autonomía para los pacientes, además de un aumento de la morbilidad y de los costes sanitarios. La membrana amniótica aplicada en úlceras corneales ha demostrado poseer propiedades antimicrobianas y bacteriostáticas, y ser capaz de proteger la herida sin inducir respuesta inmunológica. En úlceras postrombóticas y quemaduras también se han descrito estas mismas cualidades.
ObjetivosValorar la eficacia de la aplicación del injerto de membrana amniótica en las úlceras vasculares crónicas refractarias de extremidades inferiores.
Pacientes y métodosSe aplicó el injerto de membrana amniótica en cuatro úlceras refractarias de tres pacientes. Se calculó el tiempo medio de epitelización total o parcial de la lesión mediante el registro del área y se valoró el dolor mediante escala visual analógica, en las semanas 0, 4, 8, 12 y 16.
ResultadosEn la semana 8 se observó la epitelización completa de una úlcera y la reducción del 50% de las otras tres. En la semana 16 la reducción del área fue de media un 81,93% en los cuatro casos. La intensidad del dolor percibido se redujo un 86,6%. No se detectaron efectos adversos.
ConclusionesLa membrana amniótica puede ser una alternativa eficaz en el tratamiento de las úlceras vasculares crónicas refractarias de extremidades inferiores.
Approximately 1% of the general population have venous or arterial lower limb ulcers. These lesions can be treated with biological skin substitutes such as cadaver skin or tissue-engineered skin equivalents, but treatment fails in 25% of cases, resulting in pain and loss of patient autonomy, as well as increased morbidity and health care costs. In the treatment of corneal ulcers, amniotic membrane has been shown to have antimicrobial and bacteriostatic properties, and to protect the wound without eliciting an immune response. The same properties have been reported in the treatment of burns and postthrombotic ulcers.
ObjectivesTo assess the effectiveness of amniotic membrane transplantation in the treatment of refractory chronic leg ulcers.
Patients and methodsAmniotic membrane was grafted onto 4 refractory ulcers in 3 patients. The mean time required for partial and complete re-epithelialization was calculated by measuring the wound area at weeks 0, 4, 8, 12, and 16. Pain intensity was assessed at the same intervals using a visual analog scale.
ResultsComplete wound re-epithelialization was achieved for 1 ulcer by week 8; in the other 3 cases, there was a 50% reduction in size compared to baseline. At week 16, the mean reduction in wound size for the 4 ulcers was 81.93%. The corresponding reduction in pain intensity was 86.6%. No adverse effects were observed.
ConclusionsAmniotic membrane transplantation might be an effective alternative for the treatment of refractory chronic vascular ulcers on the lower limbs.
Las úlceras vasculares (venosas y arteriales) de las extremidades inferiores son una patología muy frecuente en Dermatología, afectando aproximadamente al 1% de la población1. El tratamiento estándar basado en la limpieza, desbridamiento y aplicación de apósitos consigue tasas de curación de un 65-85%. Alrededor de un 25% de estas úlceras se cronifican, con lo que la cronificación supone dolor, aumento de la morbilidad y pérdida de autonomía para los pacientes, además de los costes sanitarios asociados1,2. En un intento de promover el proceso de cicatrización se han desarrollado diversos apósitos biológicos, sintéticos o biosintéticos, como los equivalentes cutáneos vivos de piel humana procedentes de donantes cadavéricos o los obtenidos por bioingeniería tisular1–3, los cuales no son de uso rutinario debido a su elevado coste3,4.
La membrana amniótica se emplea actualmente en oftalmología como cobertura de úlceras corneales. En este contexto este tejido ha demostrado poseer propiedades protectoras, antimicrobianas y bacteriostáticas, sin inducir reacciones inmunológicas debido a su baja expresión de antígenos HLA-A, B, C y DR, capacidad para la inhibición de las proteasas y para precipitar las células inflamatorias a una rápida apoptosis, además de la existencia aún no del todo verificada de los factores antibacterianos presentes en el líquido amniótico5. El uso de la membrana amniótica humana en Dermatología como cobertura de heridas o quemaduras se remonta a principios del siglo xx. A finales del siglo pasado, periodo en el que se optimizaron las técnicas de esterilización, se planteó su uso en las úlceras vasculares6–11. En 2007 Mermet et al. realizaron el primer estudio prospectivo en úlceras vasculares de larga evolución refractarias al tratamiento estándar, demostrando que la membrana amniótica reducía significativamente el área de la úlcera y el dolor, así como el tiempo necesario para su epitelización gracias a su capacidad para favorecer el crecimiento, la adhesión y la diferenciación de las células epiteliales, además de prevenir su apoptosis5,12.
Posteriormente, Pesteil et al. confirmaron estos resultados8,13. Teniendo en cuenta los beneficios obtenidos por estos autores y los comunicados en la literatura para otros procesos dermatológicos8–18, se consideró la posibilidad de aplicar membrana amniótica como tratamiento de úlceras vasculares refractarias al tratamiento estándar. Conjuntamente con el Banco de Tejidos de nuestro hospital, el cual nos proporcionó la membrana amniótica, se planteó un estudio piloto observacional, prospectivo, no controlado, en forma de serie de casos clínicos, con el objetivo de investigar la eficacia del implante de membrana amniótica en el tratamiento de las úlceras crónicas refractarias de extremidades inferiores.
Pacientes y métodosEl estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital Clínic de Barcelona. Tras la firma del consentimiento informado se trataron 4 úlceras, correspondientes a 3 pacientes con úlceras vasculares crónicas refractarias de extremidades inferiores, con injertos de membrana amniótica. Los pacientes incluidos presentaban úlceras crónicas (venosas y arteriales) en las extremidades inferiores con un tiempo de evolución superior a 6 meses y que, tras la utilización durante el último año de apósitos de hidrofibras hidrocoloides, espumas poliméricas e incluso la aplicación fallida de un autoinjerto en uno de los casos, no mostraban reepitelización igual o superior a 0,4cm2 al mes y que presentaban serologías para VHC, VHB y VIH negativas.
No se incluyeron úlceras con clínica de infección bacteriana o con presencia de tejido fibrótico o necrótico.
La membrana amniótica se obtuvo y procesó en el Banco de Tejidos Transplant Services Foundation (TSF) del Hospital Clínic de Barcelona. Los criterios para la selección de donantes de membrana amniótica fueron los establecidos habitualmente para los donantes de tejido, según los estándares de la Asociación Española de Bancos de Tejidos. Criterios específicos de exclusión fueron: el embarazo no controlado, una historia obstétrica con alteraciones, la presencia de síntomas de infección en el neonato, la gestación inferior a 34 semanas y/o la bolsa rota más de 12 horas antes del parto14,15. Tras la firma de un consentimiento informado para la donación y el posterior empleo de la membrana amniótica, se realizaron las determinaciones preparto de los virus VHC, VHB y VIH a la donante. Las placentas se obtuvieron de partos por cesárea electiva para evitar defectos estructurales y posible contaminación de la placenta por la flora vaginal, clamidias, herpes u otros agentes infecciosos presentes en el canal del parto15.
Tras la donación se lavó la placenta con solución fisiológica para eliminar los restos de sangre y se la mantuvo a 4°C de temperatura. Se realizó un frotis inmediatamente después de su obtención y se introdujo en medio RPMI con 50mg/ml de anfotericina, 50mg/ml de penicilina y 50μg/ml de estreptomicina, por un tiempo no superior a las 24 horas. En el laboratorio, y bajo una cámara de flujo laminar, se identificó la membrana amniótica y se realizó la disección separando la membrana del resto placentario, considerando aptos los fragmentos que no contenían sangre infiltrada, desgarros u otras alteraciones. Se localizó la parte estromal de la membrana, se situó en el papel de filtro empleado como soporte y se recortó. Los fragmentos se introdujeron en recipientes etiquetados y se tomó una muestra de cada uno de ellos para el estudio microbiológico.
La aplicación de la membrana amniótica fue llevada a cabo ambulatoriamente en el Hospital de Día del Servicio de Dermatología del Hospital Clínic.
Tras la realización del tratamiento etiológico, cuando fue posible, de cada una de las lesiones, se calculó el área de la úlcera por medición digital con el sistema Visitrak®. La infección bacteriana se descartó en función de la clínica: aspecto de la úlcera y piel circundante, así como del exudado. Se valoró el dolor con la escala analógica de valoración del dolor (EVA) (siendo 0 la ausencia de dolor y 10 el máximo dolor percibido). Los datos se recogieron en las semanas 0, 4, 8, 12 y 16.
La preparación de las úlceras incluyó el lavado con esponja jabonosa, desbridamiento mecánico de restos fibrinosos o de esfacelo con bisturí o cureta, cuando fue necesario, y vendaje de compresión en los casos sin contraindicación. Tras retirar el líquido de preservación mediante lavado de la membrana con suero fisiológico, esta era aplicada directamente en el lecho de la úlcera. Inmediatamente después se aplicaba una cobertura de protección con tul vaselinado y apósito secundario de espuma polimérica. Los pacientes mantuvieron reposo absoluto por espacio de 2 horas y actividad moderada durante los siguientes 5 días.
En todos los casos se llevó a cabo una sola aplicación de membrana amniótica y dos visitas de control a la semana para valorar la evolución y realizar curas estándar.
Mediante el programa informático Stat Crunch se registraron el área de la úlcera y la valoración del dolor percibido, previos a la aplicación de membrana amniótica, y a las semanas 4, 8, 12 y 16 de tratamiento. Posteriormente los datos recogidos fueron analizados de manera descriptiva mediante la obtención de las frecuencias absolutas y relativas, media y desviación estándar, mediana y valores extremos.
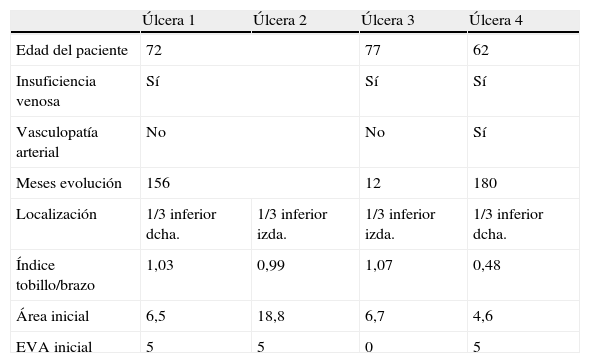
ResultadosSe realizó una única aplicación de membrana amniótica a un total de 4 úlceras de 3 pacientes localizadas en el tercio distal de la extremidad inferior, 2 de ellas en la pierna izquierda y las otras 2 en la derecha. La edad media fue de 71,3 años. Las úlceras eran venosas en 3 casos (índice tobillo/brazo>0,9) y arterial en un caso (índice tobillo/brazo 0,48). El área media de las úlceras fue de 9,15 cm2 (rango: 4,6 -18,8cm2), y la media del tiempo de evolución de 126 meses con un máximo de 180 meses (tabla 1).
Datos demográficos y clínicos de los pacientes y descripción de las lesiones a estudio
| Úlcera 1 | Úlcera 2 | Úlcera 3 | Úlcera 4 | |
| Edad del paciente | 72 | 77 | 62 | |
| Insuficiencia venosa | Sí | Sí | Sí | |
| Vasculopatía arterial | No | No | Sí | |
| Meses evolución | 156 | 12 | 180 | |
| Localización | 1/3 inferior dcha. | 1/3 inferior izda. | 1/3 inferior izda. | 1/3 inferior dcha. |
| Índice tobillo/brazo | 1,03 | 0,99 | 1,07 | 0,48 |
| Área inicial | 6,5 | 18,8 | 6,7 | 4,6 |
| EVA inicial | 5 | 5 | 0 | 5 |
EVA: escala analógica de valoración del dolor.
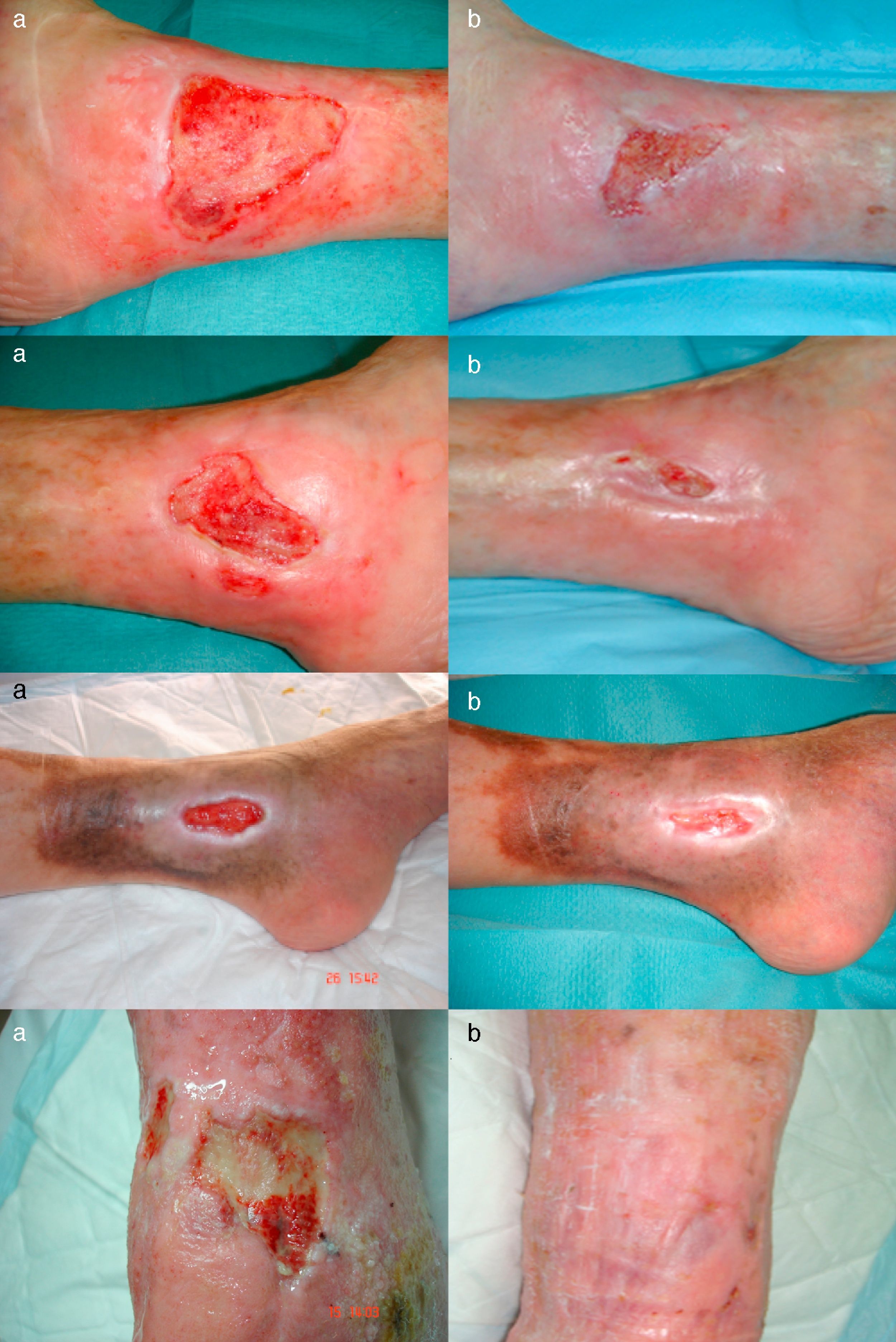
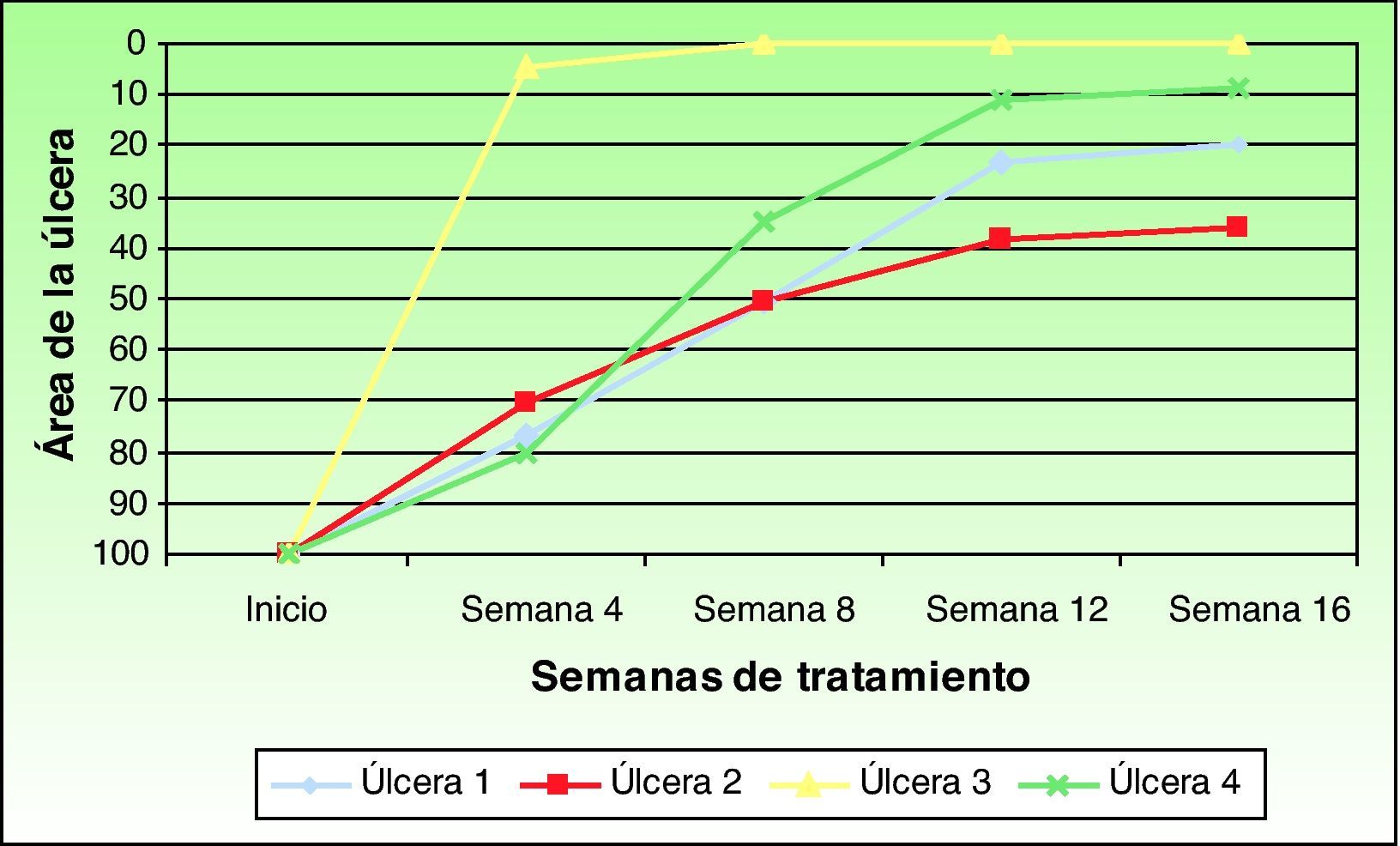
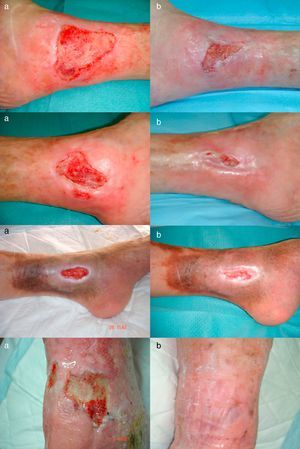
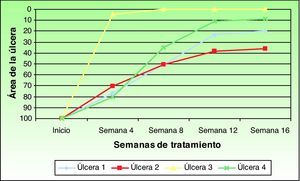
El área de las úlceras se redujo progresivamente tras la aplicación del injerto de membrana amniótica (fig. 1). En el control de la semana 8 se comprobó la epitelización completa de una de las úlceras. La media de reducción del área respecto a la inicial fue del 81,93% (rango: 61,70 - 100%) (fig. 2).
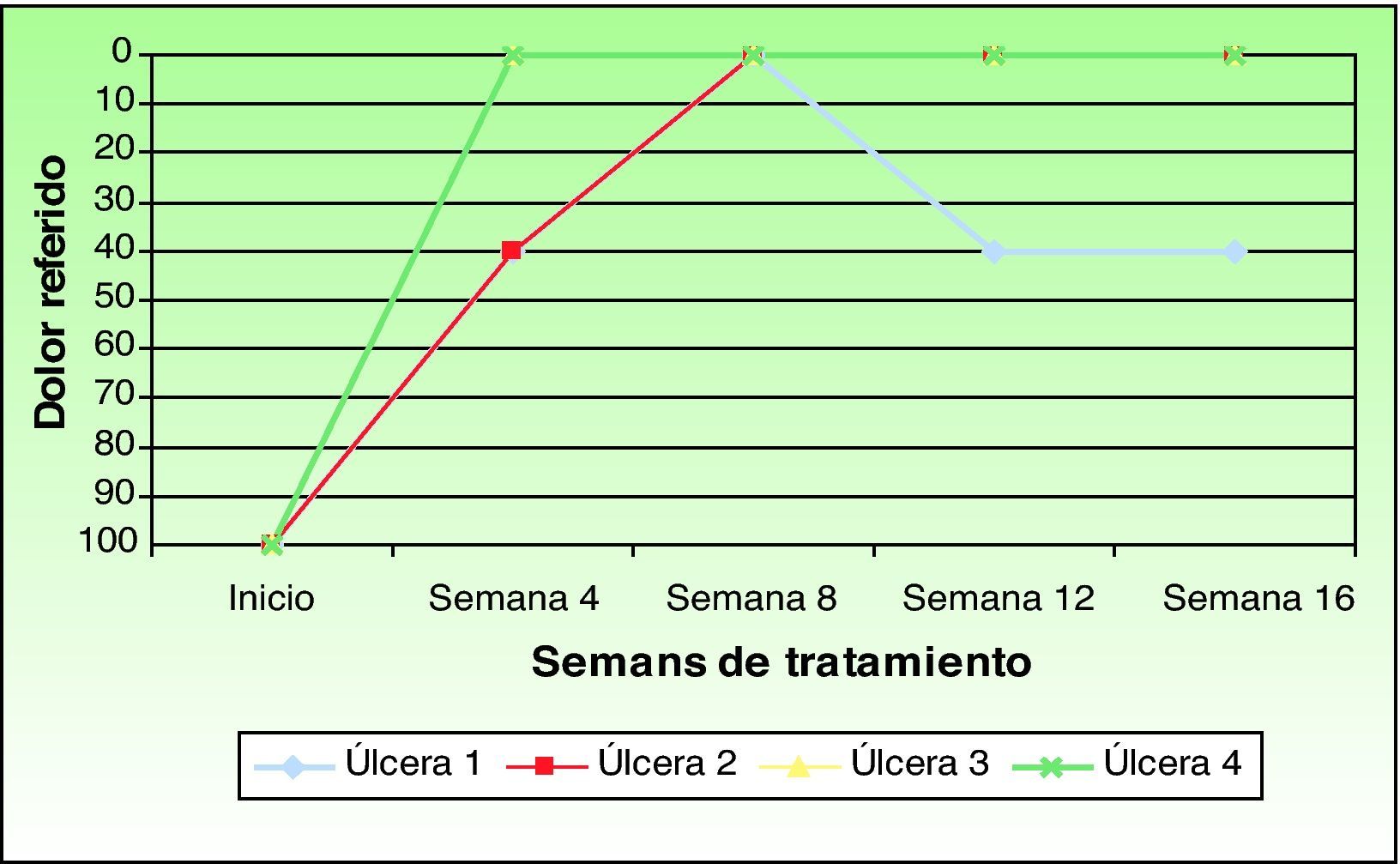
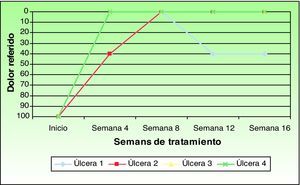
Uno de los pacientes (úlcera 3) no refirió ningún tipo de dolor a lo largo del estudio. Dos pacientes manifestaron desaparición del dolor percibido tras la aplicación del injerto de membrana amniótica. Sin embargo, la paciente con la úlcera 2 refirió un repunte del dolor en el control de la semana 12, que se mantuvo hasta el final del estudio. Teniendo en cuenta todos los casos el dolor percibido disminuyó un 86,66% respecto al inicial (fig. 3).
Dos casos presentaron dermatitis irritativa perilesional en la semana 4, por lo que se sustituyó el apósito de espuma por un apósito de carbón y plata coloidal, además de aplicarse betametasona y gentamicina en crema a demanda en la piel lesionada, controlándose la dermatitis a los 7 días.
No se detectó infección clínica o aumento del área en ninguna de las úlceras.
DiscusiónEl empleo de la membrana amniótica para diferentes lesiones dermatológicas se remonta a principios del siglo pasado, siendo en la década de los noventa cuando se produce un interés creciente en su uso en úlceras vasculares de extremidades inferiores7,8,11–13,16. Este interés reside en las propiedades biológicas que posee: antimicrobiana, antiinflamatoria, analgésica, antiangiogénica y reepitelizadora5,7,9,10,12,17–21, características que se considera debería reunir el apósito idóneo3. Además, es un tejido fácil de obtener que no requiere técnicas de aplicación invasivas.
Este estudio es el primer trabajo llevado a cabo en España en el que se emplea membrana amniótica en el tratamiento de úlceras refractarias de extremidades inferiores con el objetivo de fomentar y/o acelerar la cicatrización. Se trata de un estudio piloto destinado a comprobar las ventajas comunicadas en la literatura, por lo que solo se incluyeron 4 casos.
Las úlceras tratadas eran principalmente venosas. La edad de los pacientes, el tiempo de evolución y el tamaño de las úlceras fueron similares a los casos publicados. Se consiguió la epitelización total en uno de los 4 casos en un tiempo aproximado de 6 semanas, obteniéndose la reducción de más del 60% del área en el resto de lesiones al final del estudio. Estos datos concuerdan con los obtenidos por otros autores. Mermet et al. aplican membrana amniótica en 15 pacientes con úlceras de extremidades inferiores, principalmente venosas, y consiguen la epitelización completa del 20% de las úlceras y una reducción no menor al 50% en la semana 12 en el resto de pacientes12. Pesteil et al. refieren los datos obtenidos de su aplicación en 8 pacientes con úlceras arteriales refractarias. En la semana 26 un 25% (2/8) reepitelizaron completamente, y en la semana 32 alrededor del 35% de las lesiones (3/8) lograron una reducción no menor al 50%. No se obtuvo respuesta en tres pacientes8,13.
En todos los casos la aplicación de la membrana amniótica disminuyó considerablemente el dolor referido. No se conoce el fundamento de este efecto beneficioso, que también se recoge en los diferentes estudios8,12,13, aunque se postula que podría ser la consecuencia de la cobertura de las terminaciones de los nervios sensitivos20. Teniendo en cuenta el repunte de dolor que presentó una paciente, quizás sería aconsejable repetir su aplicación en aquellos casos en los que se constatara un aumento del dolor.
No se detectó infección clínica en ninguno de los casos tratados. Esto confirmaría que la membrana amniótica puede ser aplicada como tejido cuando es obtenida y manipulada con las máximas garantías. Por otro lado, es conocida su actividad antibacteriana6,19, la cual podría deberse a varios factores: presencia de sustancias antibacterianas en el líquido amniótico, la expresión de péptidos antimicrobianos del sistema inmune innato, el cierre biológico de la herida o la buena adherencia a la misma19,20.
Una de las características más apreciadas de la membrana amniótica es su baja inmunogenicidad22, no habiéndose referido reacciones adversas con su uso. Sin embargo, dos de nuestros pacientes desarrollaron una dermatitis irritativa en las primeras semanas del estudio, que respondió a corticoterapia tópica y a un cambio de apósito dirigido a mejorar el control del exudado. Por ello, se consideró que la dermatitis no fue debida a una reacción a la membrana, sino a un exceso de exudado.
El coste de la membrana amniótica es superior al de los apósitos habituales. Sin embargo, en un estudio previo en el que valoramos el coste-eficacia de la membrana amniótica como tratamiento de úlceras vasculares de extremidades inferiores, comparado con el coste-eficacia de los autoinjertos o aloinjertos de sustitutos cutáneos biocompatibles, se concluyó que el autoinjerto era la opción más eficiente, seguido del injerto de membrana amniótica9.
En conclusión, los resultados obtenidos sugieren que la membrana amniótica puede ser una alternativa eficaz y segura en el tratamiento de las úlceras refractarias de extremidades inferiores.
Conflicto de interesesLa Dra. M. Alsina es actualmente Directora del Banco de Piel de la Transplant Services Foundation, aunque no obtiene ningún beneficio económico por esta labor.
S. Pedregosa-Fauste declara no tener ningún conflicto de intereses.