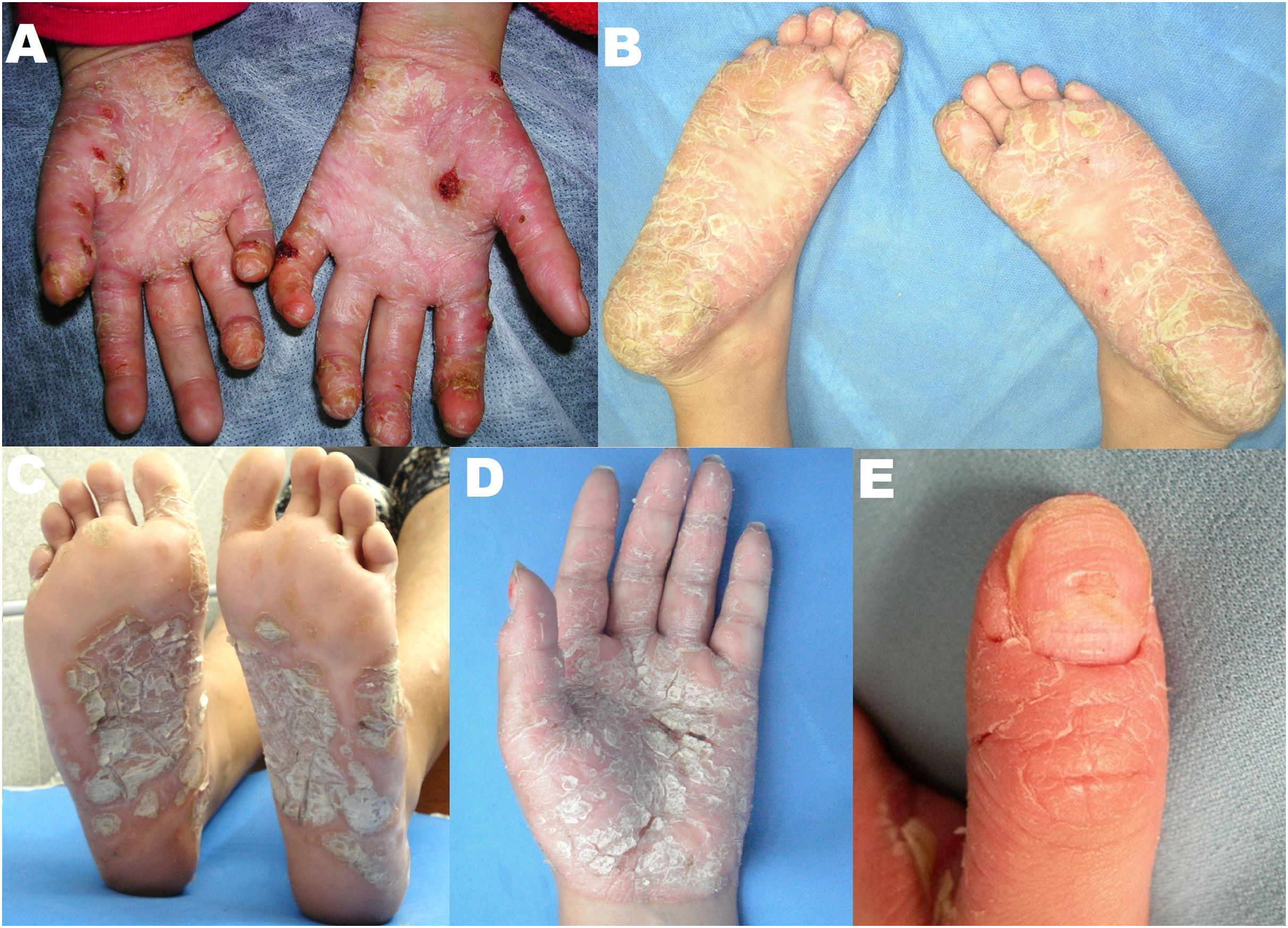
La psoriasis palmoplantar (PP) es una variante localizada de la psoriasis1, y la prevalencia en niños se estima entre el 1,6% a 18,5%2. La PP puede aparecer aislada o como una manifestación de psoriasis en otras áreas del cuerpo. Se puede clasificar en tres tipos clínicos principales: psoriasis en placas palmoplantar, pustulosis palmoplantar y acrodermatitis continua de Hallopeau2. Las lesiones se caracterizan por ser placas eritematosas delimitadas con bordes bien definidos y con una escama gruesa blanco-amarillenta3. También se pueden acompañar de manifestaciones extracutáneas (cambios en las uñas y artritis en los dedos afectados)3.
Aunque la superficie corporal afectada suele ser pequeña, pues se localiza principalmente en las palmas y plantas, se la considera una variante clínica grave. Las fisuras, el endurecimiento del tejido y la hiperqueratosis afectan las actividades de la vida diaria de los pacientes y son difíciles de tratar4. El objetivo del estudio fue describir los aspectos clínico-epidemiológicos y tratamiento de la PP en niños.
Se realizó un estudio retrospectivo mediante la revisión de historias clínicas de pacientes pediátricos con diagnóstico de PP atendidos en la consulta ambulatoria entre enero del 2001 a febrero del 2022, en el Hospital Ramos Mejía y Hospital Alemán (Buenos Aires, Argentina). Se incluyeron a 13 pacientes. La mediana de edad fue de 7,7 años (rango de cinco a 12 años). La media del tiempo del diagnóstico fue de 1,5 años y fue más frecuente en las mujeres (tabla 1). Siete pacientes presentaron antecedentes familiares de psoriasis. Todos presentaron la variedad en placas hiperqueratósicas y compromiso de palmas y plantas de manera bilateral y simétrico (fig. 1). Ocho pacientes manifestaron lesiones en otras localizaciones como las extremidades, cuero cabelludo y genitales. En nueve se encontraron cambios en las uñas: «hoyuelos», cambios de coloración, estrías longitudinales, distrofia y onicólisis. Un total de 11 pacientes requirieron del estudio histopatológico, el mismo confirmó psoriasis en ocho casos y en tres de ellos se describió dermatitis inespecífica. En los dos restantes no se requirió biopsia porque el diagnóstico clínico era característico y tenían lesiones en otras localizaciones. El tratamiento de inicio en todos fue tópico, y al no evidenciar mejoría clínica, se utilizaron tratamientos alternativos como metotrexato, acitretina e isotretinoína (tabla 1). Solo tres pacientes que no mejoraron con el tratamiento previo requirieron tratamiento biológico (uno con infliximab y dos con etarnecept) y dos utilizaron fototerapia en tratamiento conjunto, con metotrexato (uno) y con tratamiento tópico (uno).
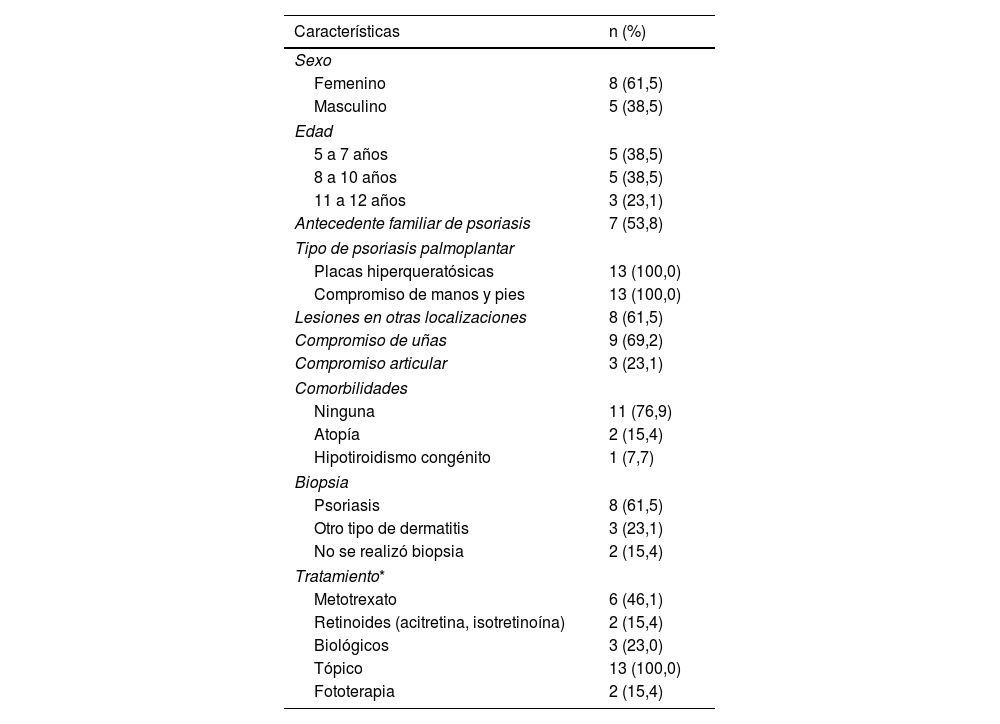
Características de los pacientes con psoriasis palmoplantar en niños argentinos
| Características | n (%) |
|---|---|
| Sexo | |
| Femenino | 8 (61,5) |
| Masculino | 5 (38,5) |
| Edad | |
| 5 a 7 años | 5 (38,5) |
| 8 a 10 años | 5 (38,5) |
| 11 a 12 años | 3 (23,1) |
| Antecedente familiar de psoriasis | 7 (53,8) |
| Tipo de psoriasis palmoplantar | |
| Placas hiperqueratósicas | 13 (100,0) |
| Compromiso de manos y pies | 13 (100,0) |
| Lesiones en otras localizaciones | 8 (61,5) |
| Compromiso de uñas | 9 (69,2) |
| Compromiso articular | 3 (23,1) |
| Comorbilidades | |
| Ninguna | 11 (76,9) |
| Atopía | 2 (15,4) |
| Hipotiroidismo congénito | 1 (7,7) |
| Biopsia | |
| Psoriasis | 8 (61,5) |
| Otro tipo de dermatitis | 3 (23,1) |
| No se realizó biopsia | 2 (15,4) |
| Tratamiento* | |
| Metotrexato | 6 (46,1) |
| Retinoides (acitretina, isotretinoína) | 2 (15,4) |
| Biológicos | 3 (23,0) |
| Tópico | 13 (100,0) |
| Fototerapia | 2 (15,4) |
A) Placa eritematoescamosa con costras hemáticas y fisuras en las palmas y los dedos de ambas manos. B) Placas queratósicas blanco-amarillentas en las plantas y los dedos de ambos pies con fisuras y costras hemáticas. C) Placas queratósicas blanco-amarillentas en las plantas que se extienden hacia los dedos con presencia de fisuras. D) Placas queratósicas blanquecinas en las palmas y los dedos con presencia de fisuras y costras hemáticas. E) Placa eritematodescamativa en la región distal del primer dedo de la mano izquierda con fisuras y compromiso periungueal y ungueal (cambio de coloración, estrías longitudinales, hoyuelos y distrofia ungueal).
En nuestro trabajo, más de la mitad de los pacientes presentaron compromiso en uñas, superior a lo reportado en otro estudio 31%5, esto puede ser explicado por la afectación en las zonas distales de los dedos extendiéndose hacia áreas periungueales conllevando desde distrofia hasta el desprendimiento completo de la uña4. El compromiso de las uñas ha sido el indicador clínico más importante para la predicción de artritis psoriásica en pacientes adultos6; sin embargo, no se han encontrado estudios en niños que vinculen esa relación y en nuestra serie solo tres pacientes presentaron compromiso articular confirmado con cambios radiológicos.
Las escalas habituales de estadificación por severidad como el Índice de la severidad del área de Psoriasis (PASI) o el área de superficie corporal (BSA) son de escasa utilidad cuando la psoriasis está limitada a las manos y los pies porque, según los valores obtenidos por estas escalas, la severidad nunca sería mayor que leve (BSA <5%); sin embargo, el deterioro funcional importante hace necesario considerarlo como severo7. Amode et al., describieron como severa la enfermedad, cuando requirió fototerapia o tratamiento sistémico2. Por esta razón existen escalas específicas como la escala de medición de severidad específica de PP (PPPASI), pero es poco utilizada en la práctica diaria. De los 13 pacientes de nuestra serie, solo uno recibió tratamiento exclusivamente tópico, lo que demuestra la tendencia a considerar que la PP es una enfermedad de moderada a severa en casi todos los pacientes, aunque el PASI y el BSA puedan ser bajos, porque el compromiso funcional, el dolor y la molestia estética son sumamente relevantes en esta población.
No existen al momento guías específicas de tratamiento de esta variante de psoriasis en la población pediátrica, por lo que la terapéutica se decide en función de la extensión, tiempo de enfermedad y deterioro funcional.
En conclusión, la PP fue más frecuente en mujeres y en aquellos que tienen antecedentes familiares de psoriasis. El tratamiento de primera línea usado fue el tópico seguido del metotrexato o retinoides, debido a la severidad del cuadro. Solo tres pacientes requirieron el uso de biológicos. Es muy importante considerar a la PP como una variante grave incluso en esta población y comprender la necesidad de tratamiento acorde a la severidad para no retrasar el inicio del mismo y de esa manera favorecer la mejoría de nuestros pacientes.
FinanciamientoEl presente estudio ha sido autofinanciado.
Contribuciones de autoríaTodos los autores participaron en el planteamiento del estudio. Todos realizaron los trámites para obtener los datos. Todos los autores participaron en la redacción del manuscrito y aprobaron su versión final. PCL y RAPC: Concepción y diseño del reporte, recolección y obtención de resultados, redacción del manuscrito, revisión crítica del manuscrito y aprobación de su versión final.
MEA, AA, NAA y ML: Recolección y obtención de resultados, revisión crítica del manuscrito y aprobación de su versión final. Todos los autores asumen la responsabilidad frente a todos los aspectos del manuscrito.
Conflictos de interésLos autores declaran no tener ningún conflicto de intereses.