La dermatosis IgA lineal (DIGAL) es una enfermedad ampollosa autoinmune poco frecuente caracterizada por la formación de ampollas subepidérmicas con un depósito lineal de IgA a lo largo de la membrana basal (MB) visible con inmunofluorescencia directa (IFD)1–3. Se han descrito casos de DIGAL simulando otras enfermedades ampollosas como penfigoide ampolloso, pénfigo vulgar, dermatitis herpetiforme o impétigo, y simulando otras enfermedades no ampollosas4,5.
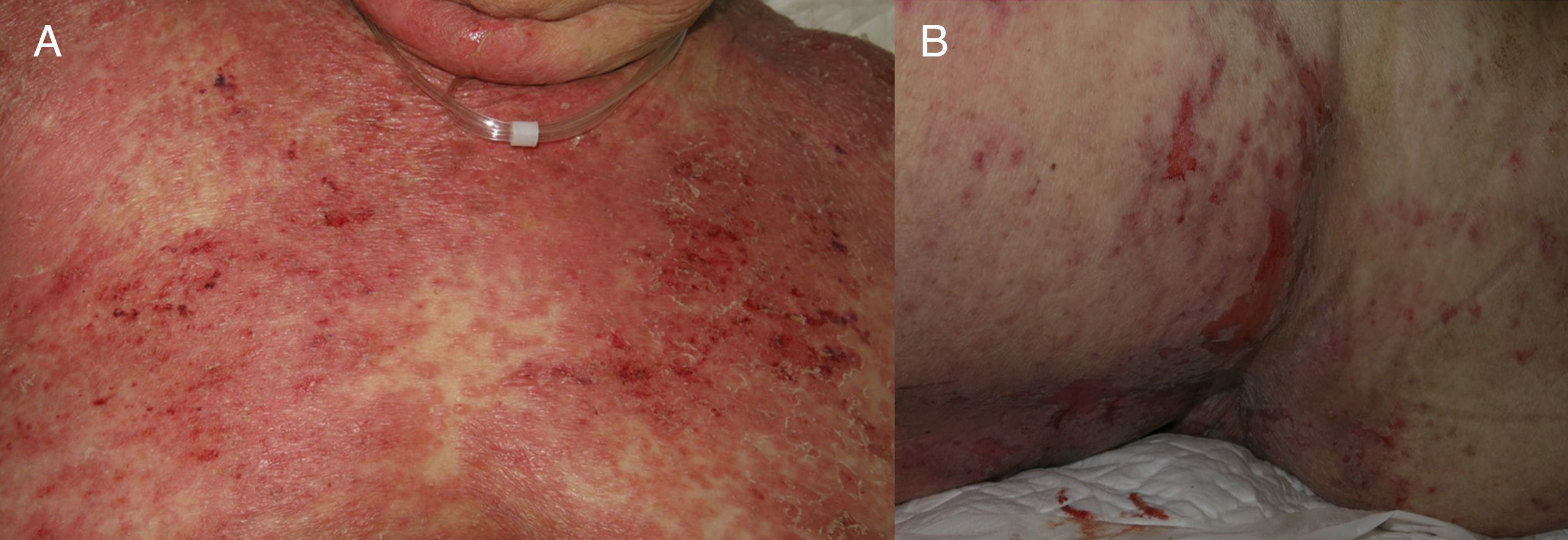
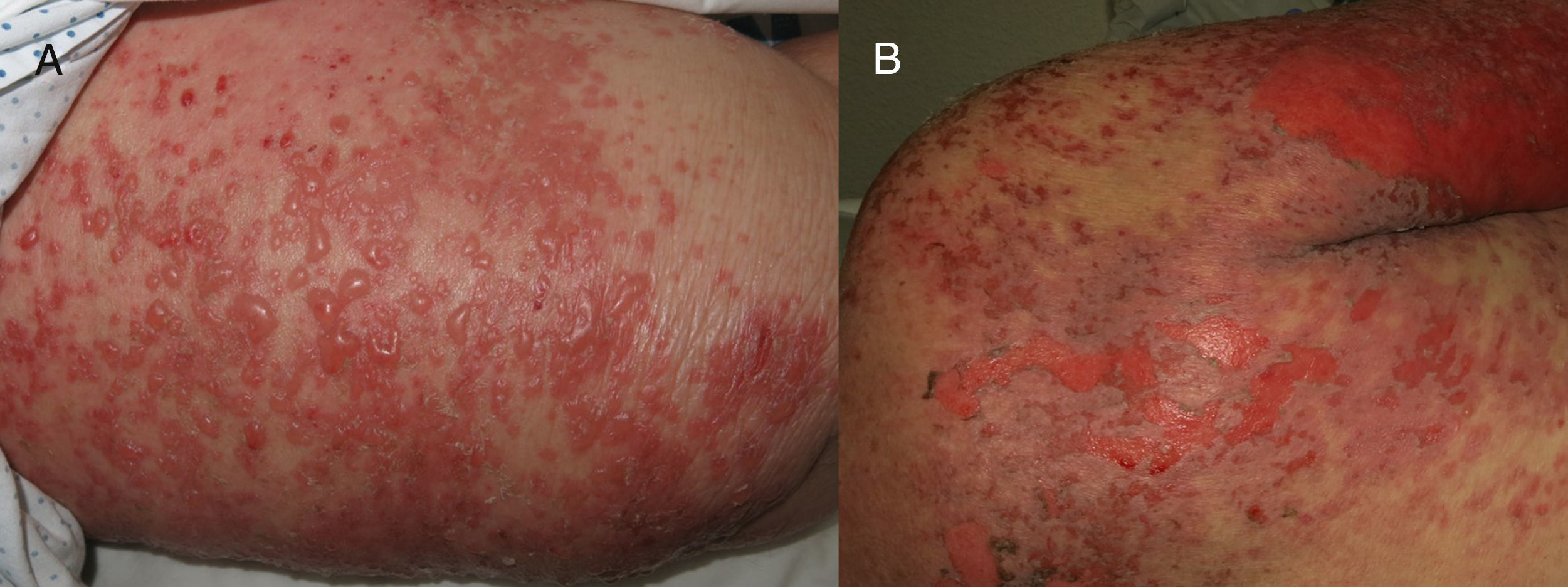
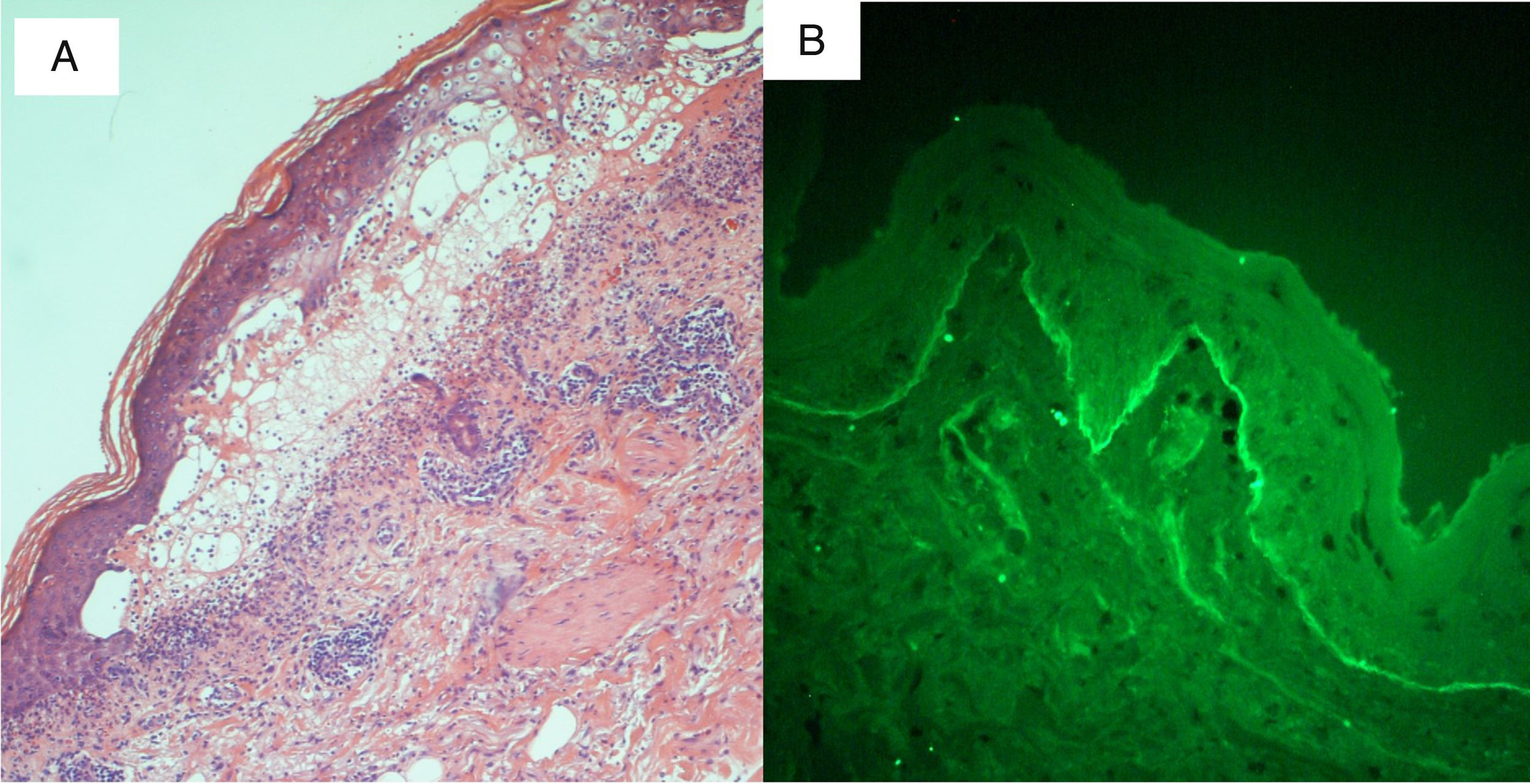
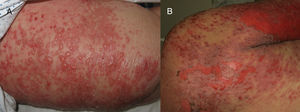
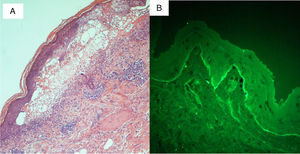
Se presenta una mujer de 88 años, en situación paliativa por un carcinoma epidermoide de vulva metastásico, ingresada en medicina interna por una celulitis del miembro inferior derecho con puerta de entrada a nivel de una úlcera inguinal derecha. Una TAC mostró una colección inguinal derecha de 11cm con gas en su interior y osteomielitis del pubis que precisó un desbridamiento quirúrgico urgente. La paciente entró en sepsis y se inició tratamiento con ertapenem y vancomicina. Cinco días después se solicitó una interconsulta a dermatología por lesiones eritematodescamativas dispersas (cara, tronco, miembros) (fig. 1A) que, a pesar de la suspensión de la vancomicina por sospecha de NET frente a DIGAL o frente a otros síndromes de hipersensibilidad a fármacos, evolucionaron en 24h hacia una eritrodermia. Esta consistía en ampollas tensas, erosiones y despegamiento epidérmico en zonas de presión (figs. 1B y 2A) con afectación de la mucosa oral y respetando otras mucosas. Dada la situación basal de la paciente, esta no era subsidiaria de traslado a una unidad especializada de quemados. Se inició tratamiento con corticoides sistémicos y ante la falta de respuesta se optó por inmunoglobulinas a dosis de 0,4g/kg/día durante 5 días. Sin embargo, la evolución fue hacia un despegamiento epidérmico generalizado (fig. 2B) y la paciente falleció 7 días después. La biopsia cutánea (fig. 3A) mostraba una epidermis con un correcto gradiente madurativo y una vesícula subepidérmica rellena de material fibrinoide, polimorfonucleares y eosinófilos, compatible con el diagnóstico de DIGAL. La dermis superficial mostraba un leve infiltrado inflamatorio perivascular linfocitario y eosinófilo. En la IFD (fig. 3B) se observaba un depósito lineal de IgA a lo largo de la unión dermo-epidérmica, sin otros depósitos patológicos con los antisueros empleados (fibrinógeno, IgG, IgM y complemento C3). Con la técnica de IFI (inmunofluorescencia indirecta) sobre piel separada en cloruro sódico 1M el depósito se localizaba en el lado epidérmico de la vesícula.
Las primeras descripciones de DIGAL son atribuidas a Bowen en 1901, aunque no fue hasta 1979 cuando se consideró una entidad separada de la dermatitis herpetiforme5. Se trata de una entidad heterogénea tanto clínica como histológicamente, bajo la cual se engloban procesos con cursos diferentes y cuyos criterios diagnósticos están en discusión6. Existen 2 formas fundamentales. La forma infantil de DIGAL se caracteriza por placas eritematosas con ampollas tensas periféricas en «collar de perlas» con una predilección por la afectación troncular, perineal y perioral. Aunque de curso variable, la DIGAL infantil tiende a remitir espontáneamente antes de la pubertad1,3. La forma del adulto es mucho más variable, considerándose incluso simuladora de otras enfermedades.
Se han descrito varios antígenos implicados en la etiología (BP180, BP230, LAD1, LAD97 y colágeno VII principalmente, localizándose en el lado epidérmico en la IFI sobre piel separada los primeros y en el dérmico en último)2,4,7 y es esta diversidad lo que se postula que pudiera explicar la heterogeneidad clínica de la enfermedad7. Tradicionalmente se describe una forma inducida por fármacos (el más frecuente es la vancomicina, seguido de la fenitoína)4,8,9, que se inicia entre 1 y 30 días después de iniciado el mismo, y otra forma idiopática, así como la posibilidad de una forma relacionada con neoplasias (sobre todo hematológicas). La forma semejante a NET es quizás la forma de presentación de DIGAL que asocia una clínica más llamativa al presentar con más frecuencia eritrodermia, signo de Nicolsky positivo y afectación palmoplantar y de mucosas, siendo la vancomicina también el fármaco implicado más frecuente7.
El tratamiento de elección es la dapsona, empleándose en ocasiones corticoides, azatioprina, metotrexate, ciclosporina e inmunoglobulinas2,3,10. El tratamiento de las DIGAL con clínica de NET no difiere del resto de DIGAL, aunque por la mayor extensión y gravedad de las lesiones cutáneas se requieren medidas físicas más importantes. La retirada del fármaco sospechoso, cuando lo hay, es el primer paso a realizar y en ocasiones el único. Otras veces es preciso recurrir a los corticoides sistémicos y el pronóstico va a depender también de la situación basal del paciente y sus comorbilidades2,3,7. El uso de inmunoglobulinas en las DIGAL, como en el resto de enfermedades ampollosas10 se reserva para casos graves y refractarios.
En resumen, la DIGAL es una entidad heterogénea que, dentro de sus múltiples formas de presentación, puede manifestarse como una NET4,5,7,9. Es importante incluir las DIGAL dentro del diagnóstico diferencial de los cuadros de exantemas vesiculoampollosos y de NET, por lo que parece recomendable realizar de rutina en estos casos no solo estudio histológico sino también para inmunofluorescencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.