El escleredema pertenece al grupo de las mucinosis cutáneas difusas. También es conocido como escleredema del adulto, o de Buschke, por ser este quien lo describió por primera vez en 1902, en un paciente con las clásicas manifestaciones de la enfermedad. Es considerada una enfermedad rara, con una prevalencia desconocida. Puede afectar a cualquier raza y no existe diferencia entre ambos sexos. Se ha observado tanto en la población pediátrica como en la adulta.
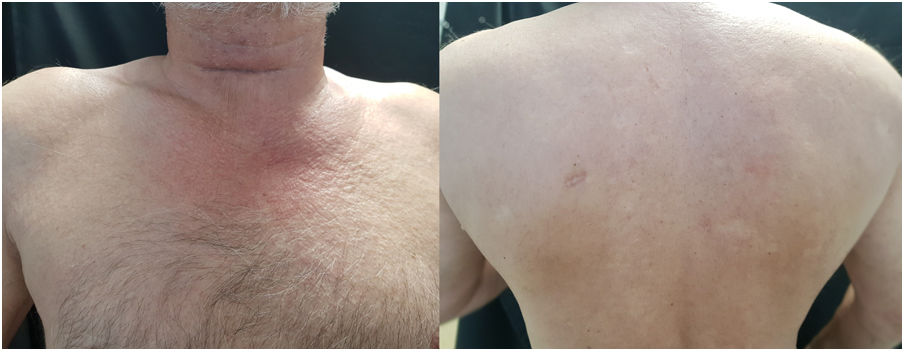
Un varón de 62 años, con antecedentes personales de hipertensión arterial, dislipemia y diabetes mellitus tipo II de larga evolución, con un buen control metabólico, fue evaluado inicialmente por el Servicio de Aparato Digestivo por una disfagia para sólidos de varios meses de evolución, donde se le realizó una endoscopia, sin observar patología. Sin embargo, la ampliación del estudio de imagen mediante TAC cérvico-toraco-abdomino-pélvico objetivó un edema del tejido celular subcutáneo cervical, axilar y torácico. El paciente ingresó en la Unidad de Medicina Interna. En la exploración destacaba una induración cutánea difusa en la región cervical, los hombros, la espalda y los glúteos (fig. 1A y B).
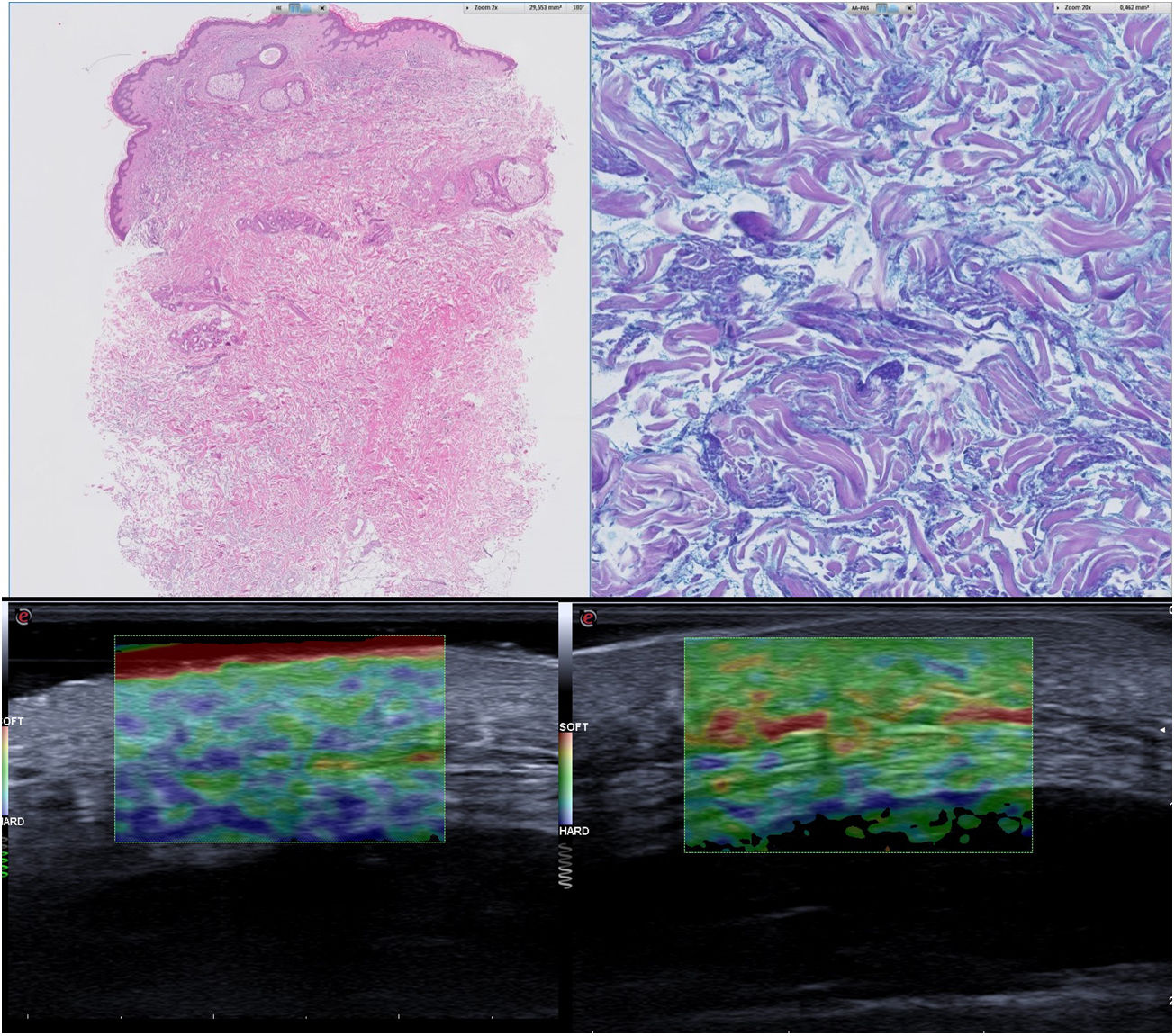
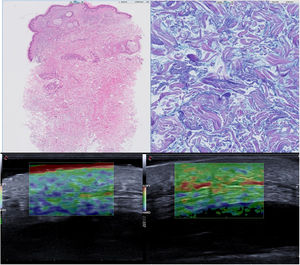
El estudio analítico mostró una elevación de las cadenas lambda libres, con unos valores de 570 mg/L y un componente monoclonal en la inmunofijación. El estudio anatomopatológico mostró una ausencia de lesiones epidérmicas y en la dermis media y profunda un engrosamiento difuso, con un incremento de mucopolisacáridos entre los haces colágenos en ausencia de infiltrado inflamatorio (fig. 2A y B).
Confirmado el diagnóstico de sospecha de escleredema del adulto, se realizaron diferentes tratamientos de forma sucesiva, sin respuesta, y con un empeoramiento progresivo de la clínica del paciente, que refería una dificultad para la realización de todos los movimientos dependientes de las cinturas escapular y pelviana. Entre los tratamientos realizados se incluyeron: prednisona 40 mg/día en pauta descendente + metotrexate 15 mg/semanal durante cuatro meses, seis pulsos de 500 mg de metilprednisolona, inmunoglobulinas intravenosas 3 g/semana durante tres ciclos (con una escasa mejoría) y ciclofosfamida.
Se inició tratamiento con UVA-1 (lámpara UVA 302 L, Waldmann®, Villingen-Schwenningen, Alemania), con una dosis inicial de 5 J/cm2, con un aumento del 10% hasta una dosis máxima de 20 J/cm2, en régimen de tres sesiones/semana hasta alcanzar un total de 28 sesiones, con una dosis acumulada de 291,09 J/cm2, con una mejoría de la disfagia y de la movilidad, así como una disminución del endurecimiento cutáneo del cuello, los hombros y la cara, sin efectos adversos asociados y una persistencia del endurecimiento a nivel glúteo. Se realizó una elastografía pre y postratamiento, que objetivó la disminución de la rigidez (fig. 2C y D).
El escleredema del adulto es una enfermedad infrecuente del tejido conectivo, cuya clínica y forma de presentación depende de la enfermedad a la cual se encuentre asociada1. El escleredema asociado a la diabetes mellitus se considera la forma más frecuente de la enfermedad y afecta a adultos obesos con una diabetes evolucionada y mal controlada. Se inicia de forma insidiosa, afectando típicamente al área posterior del cuello y tórax, respetando las extremidades. El escleredema asociado con una gammapatía monoclonal es el menos frecuente. Se presenta de forma similar al anterior, pero su evolución es variable y se han descrito casos de resolución espontánea, así como otros refractarios al tratamiento y con una evolución hacia la cronicidad. En el caso de nuestro paciente existían dos factores etiopatogénicos bien establecidos.
Desde el punto de vista fisiopatológico parece que el escleredema asociado con diabetes mellitus se produce por glicosilación irreversible del colágeno, en el asociado con infección estreptocócica por sensibilización al colágeno y, finalmente, el asociado a gammapatía monoclonal a un proceso de inmunoestimulación crónica2.
El tratamiento es un auténtico desafío para el clínico. Se han utilizado con diferente respuesta, inmunosupresores, inmunoglobulinas intravenosas3 y fotoféresis extracorpórea4. No obstante, la fototerapia siempre se ha considerado un pilar fundamental para el tratamiento del escleredema del adulto. Por su menor coste y mayor accesibilidad el tratamiento con UVB-BE (banda estrecha) ha sido el más comúnmente utilizado, con el que algunos autores han observado una respuesta más rápida en relación con otros tipos de fototerapia5.
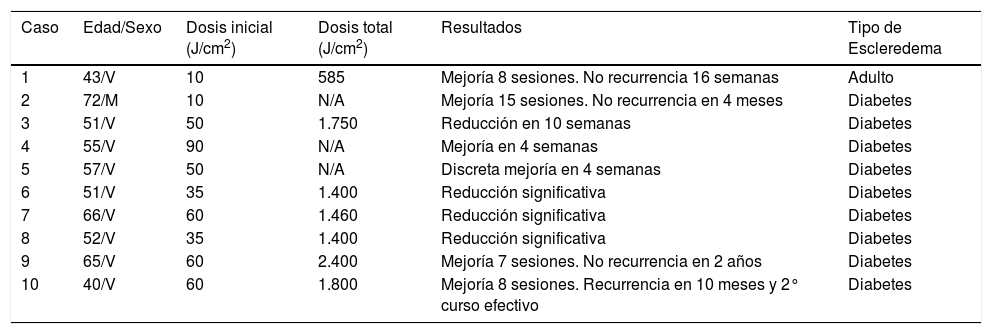
La fototerapia UVA-1 (340-400 nm) probablemente es la modalidad terapéutica que ofrezca una mejor respuesta y unas tasas menores de recurrencia, tal y como se muestra en los casos comunicados en la literatura y recogidos en la tabla 16–9. Inicialmente utilizada por Janiga en 2004 para el tratamiento del escleredema6, también se ha implementado en el tratamiento de la dermatitis atópica y esclerodermia localizada, entre otras patologías. El mecanismo que subyace a esta terapia incluye la apoptosis de linfocitos T y estimula a los fibroblastos dérmicos para sintetizar colagenasas-metaloproteinasa de la matriz I. Esta modalidad de fototerapia maneja longitudes de onda más largas, por lo que penetra más profundamente en dermis, y su poder eritematógeno y riesgo de quemaduras puede ser menor, dependiendo del fototipo y la dosis administrada. El uso de dosis bajas, como en nuestro paciente, ha ofrecido una buena respuesta. Sus principales ventajas son ciclos de tratamiento cortos con resultados rápidos y la posibilidad de mejora varios meses después de un ciclo de tratamiento, si bien la fototerapia de mantenimiento no está recomendada en la actualidad.
Principales características de los pacientes con escleredema tratados con UVA-1
| Caso | Edad/Sexo | Dosis inicial (J/cm2) | Dosis total (J/cm2) | Resultados | Tipo de Escleredema |
|---|---|---|---|---|---|
| 1 | 43/V | 10 | 585 | Mejoría 8 sesiones. No recurrencia 16 semanas | Adulto |
| 2 | 72/M | 10 | N/A | Mejoría 15 sesiones. No recurrencia en 4 meses | Diabetes |
| 3 | 51/V | 50 | 1.750 | Reducción en 10 semanas | Diabetes |
| 4 | 55/V | 90 | N/A | Mejoría en 4 semanas | Diabetes |
| 5 | 57/V | 50 | N/A | Discreta mejoría en 4 semanas | Diabetes |
| 6 | 51/V | 35 | 1.400 | Reducción significativa | Diabetes |
| 7 | 66/V | 60 | 1.460 | Reducción significativa | Diabetes |
| 8 | 52/V | 35 | 1.400 | Reducción significativa | Diabetes |
| 9 | 65/V | 60 | 2.400 | Mejoría 7 sesiones. No recurrencia en 2 años | Diabetes |
| 10 | 40/V | 60 | 1.800 | Mejoría 8 sesiones. Recurrencia en 10 meses y 2° curso efectivo | Diabetes |
Este trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.