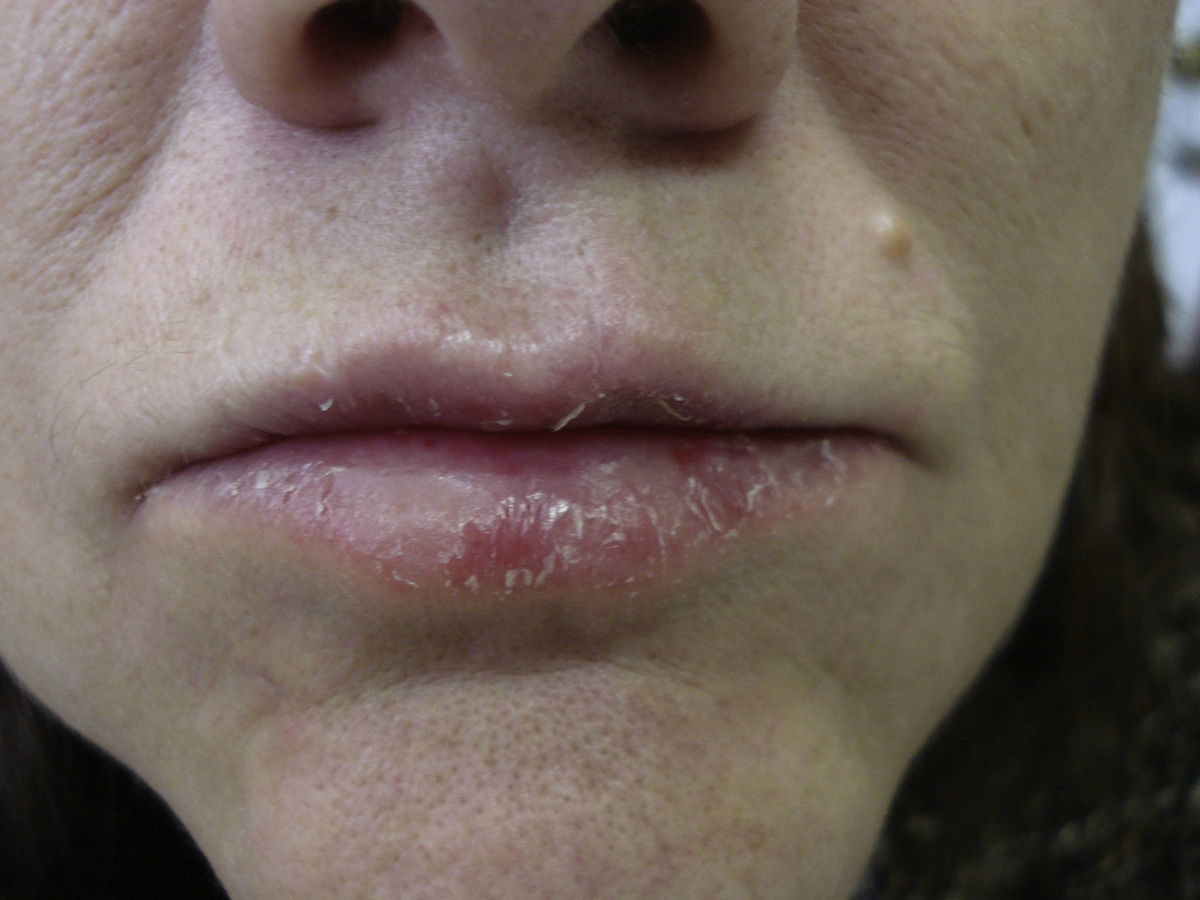
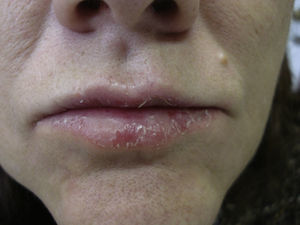
Mujer de 64 años remitida a la sección de alergias cutáneas de nuestro servicio de dermatología para el estudio de una queilitis crónica del labio inferior, pruriginosa y fisuraria, de un año de evolución (fig. 1). En la exploración física encontramos también una dermatitis en el borde externo del párpado inferior derecho que cursaba a brotes, y una pulpitis dishidrosiforme y fisurada afectando al pulgar de la mano derecha desde la misma época que la queilitis.
Se realizaron pruebas epicutáneas con la batería del Grupo Español para las Investigaciones de las Dermatitis Alérgicas de Contacto (GEIDAC) y batería de cosméticos, con positividad para el cloruro de cobalto +++ sin relevancia presente.
Se reinterrogó a la paciente, reconociendo entonces que tomaba Largactil® gotas (clorpromazina) 5mg/24h por un síndrome de intestino irritable desde hacía un año.
Se realizó un fotoparche con clorpromazina 0,1% en vaselina+UVA (irradiación 5J/cm2), siendo el parche – y el fotoparche ++. No se realizó fototest a la paciente. Con la sospecha de una fotoalergia de contacto por clorpromazina se sustituyó por levopromazina, previa realización de fotoparche con levopromazina al 1% y 0,1% en vaselina (parche y fotoparche negativos).
La paciente acudió a revisión a las pocas semanas libre de lesiones. Ha seguido en control más de 4 años sin presentar nuevos brotes.
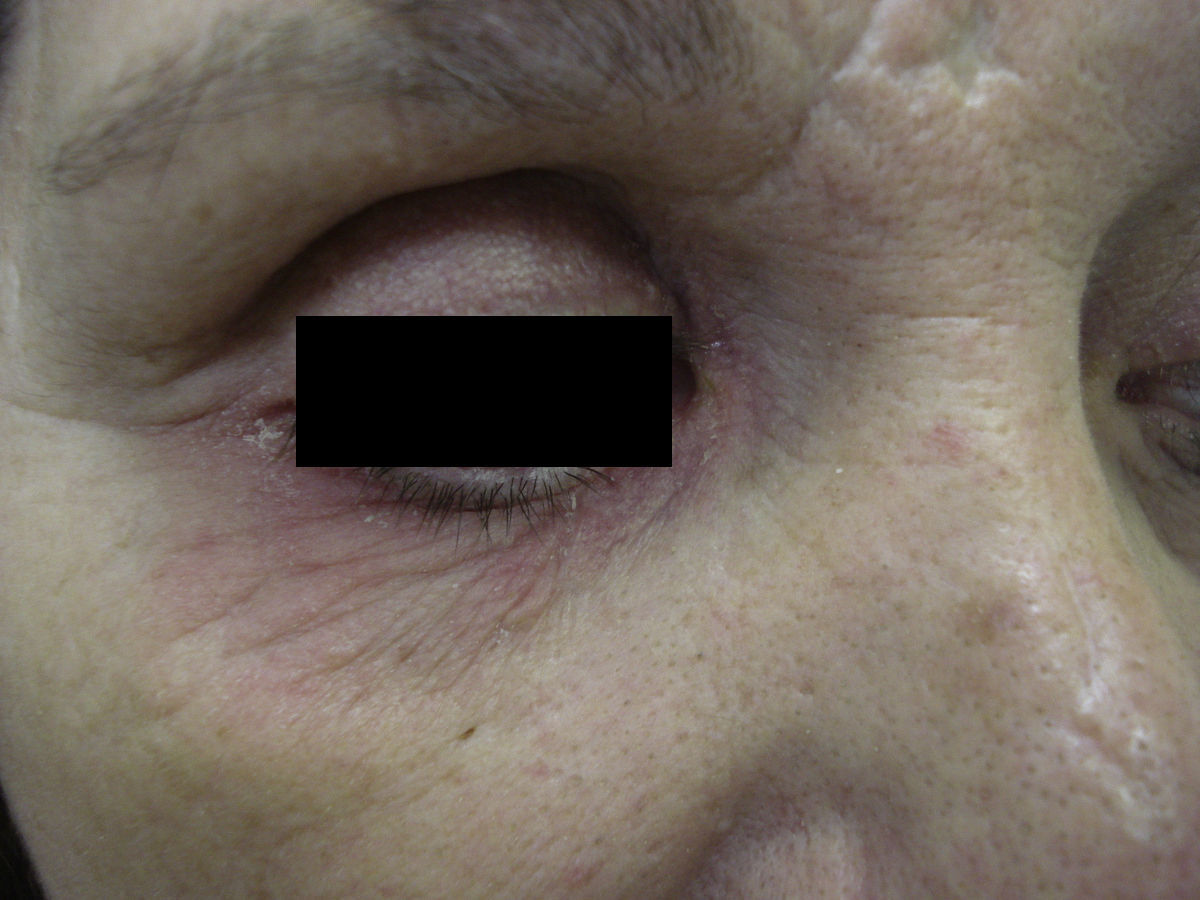
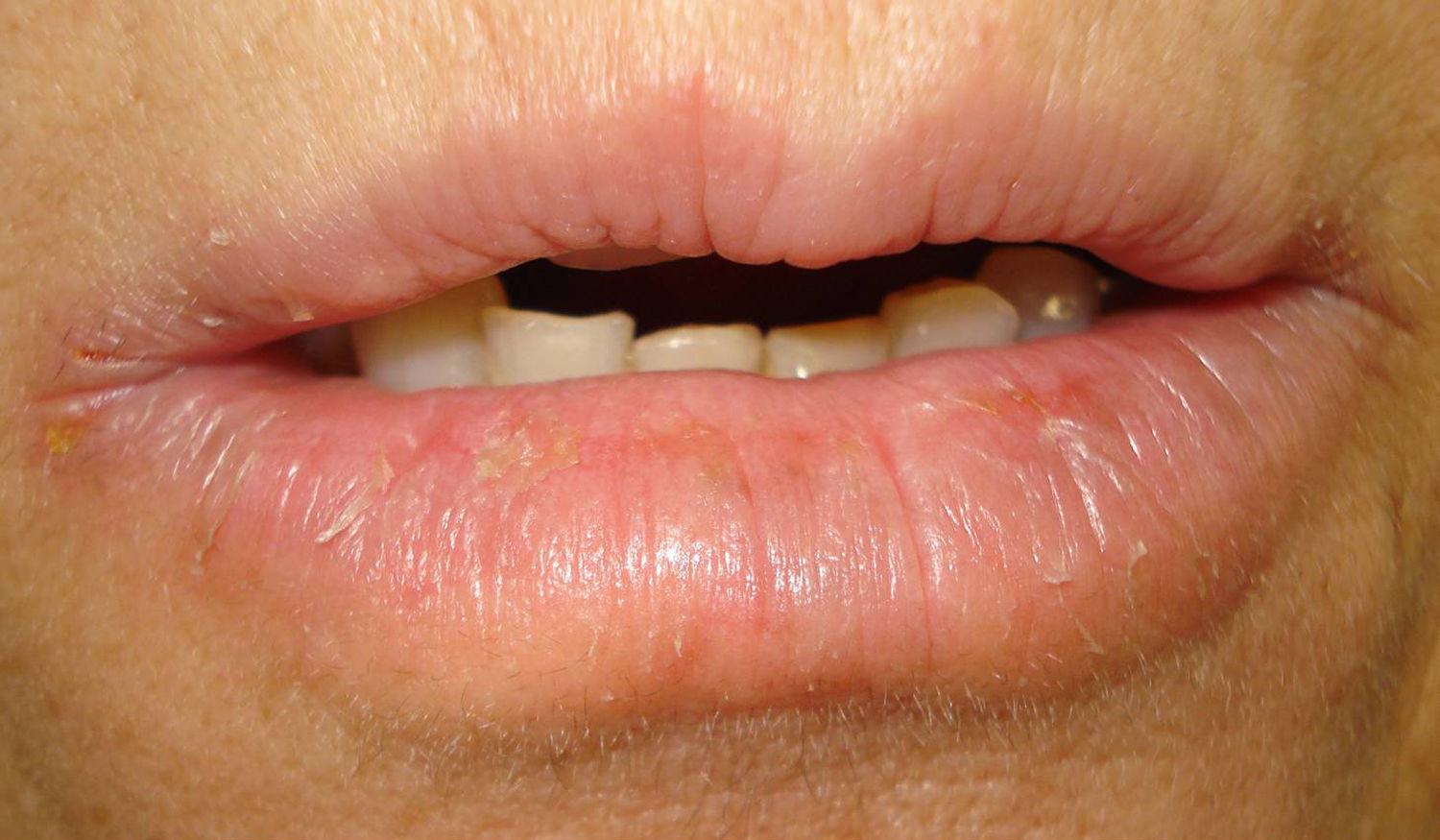
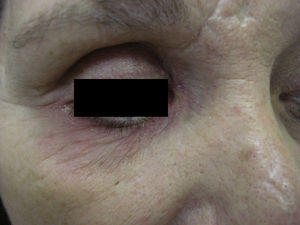
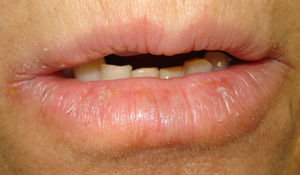
Caso 2Mujer de 52 años remitida para el estudio de una posible dermatitis de contacto en el párpado inferior derecho de 2 años de evolución (fig. 2). Refería además un cuadro de queilitis crónica pruriginosa, a veces fisurada y dolorosa desde la misma época (fig. 3). Era portadora de una prótesis ocular de polimetracrilato por enucleación del ojo derecho tras un accidente de tráfico. Se trataba con colirios (Oftalmolosa Cusí hidrocortisona pomada oftálmica®, Terramicina pomada oftálmica 1%, Oftalmowell colirio® e Hidrathea colirio®). Tomaba múltiples fármacos por secuelas cerebrales tras el accidente.
Se realizó fototest y pruebas epicutáneas con la batería estándar de la GEIDAC, batería de cosméticos, batería de acrilatos y sus productos propios, incluyendo todos los colirios y pomadas oftálmicas. Resultaron positivas la PPDA y el mercurio, sin relevancia presente.
Reinterrogamos a la paciente y reconoció que entre los fármacos que tomaba se encontraba el Largactil® gotas 3mg/día.
Por la experiencia con la paciente previa realizamos un fotoparche con clorpromazina 0,1% en excipiente vaselina+UVA (irradiación 5J/cm2), siendo el parche – y el fotoparche ++. En el fototest, realizado mientras tomaba 3mg/día de clorpromazina, la dosis eritematosa mínima UVB (22,7mJ/cm2) y la respuesta a UVA fue considerada normal, según el fototipo de la paciente (ii) y los parámetros utilizados en nuestro servicio para la evaluación del fototest1.
Evidenciamos además una pulpitis en el dedo índice de la mano derecha que usaba para abrir el envase de Largactil®, y una lesión eczematosa puntiforme en la palma de la mano donde depositaba ocasionalmente el fármaco antes de ingerirlo. Además la paciente refirió haber presentado clínica de fotosensibilidad sistémica al inicio del cuadro, cuando tomaba 18mg/día de clorpromazina que no se había producido desde la disminución de la dosis a 3mg/día. Se sustituyó clorpromazina por levopromazina tras la realización de fotoparche con levopromazina al 1% y al 0,1% en vaselina (parche y fotoparche negativos).
A los 15 días la paciente acudió a consulta libre de lesiones y se mantiene asintmática tras 4 años de seguimiento.
DiscusiónLa clorpromazina es un antipsicótico clásico del grupo de las fenotiazinas alifáticas que puede producir dermatitis de contacto alérgicas, pero sobre todo reacciones fototóxicas y fotoalérgicas. De hecho, es el arquetipo de los fármacos fotosensibilizantes. Se ha descrito afectación en los pacientes que toman el fármaco y en aquellas personas que lo manipulan, como cuidadores de personas tratadas con clorpromazina o por exposición profesional (enfermeros, farmacéuticos, veterinarios, etc.)2–4. En la revisión de fotoparche que realizó el Grupo Español de Fotobiología, la clorpormazina 0,1% fue positiva solo en 2 ocasiones y su relevancia fue desconocida5.
Presentamos 2 casos de queilitis fotoalérgica de contacto por clorpromazina en usuarias de este fármaco. No hay descripción previa de dermatitis de contacto fotoalérgica manifestada como queilitis crónica fisurada debido a la toma de clorpromazina. Las 2 pacientes asociaban además dactilitis en los dedos que usaban para abrir el envase, manifestación descrita previamente3. Además las 2 pacientes presentaban brotes ocasionales o continuos de eczema palpebral en el párpado homolateral a la mano dominante.
Ambas pacientes presentaban solo una clínica de fotosensibilidad de contacto al fármaco pese a existir una exposición sistémica6. Creemos que esto es debido a la baja cantidad de fármaco que tomaban. Se debería haber completado el estudio, realizando un fototest a la paciente del caso 1 mientras tomaba el fármaco, para objetivar la ausencia de un cuadro de fotosensibilidad sistémica en esta paciente.
Por último, demostramos además que no existe fotosensibilización cruzada entre las fenotiazinas alifáticas clorpromazina y levopromazina, por lo que este fármaco puede ser una buena opción terapéutica si aparece clínica de fotosensibilidad por clorpromazina.
Agradecemos a la enfermera Imma Sierra Talavantes su inestimable colaboración en la realización de las pruebas pertinentes para el diagnóstico de las pacientes.