La dermatomiositis (DM) es una miopatía inflamatoria idiopática que habitualmente cursa con inflamación cutánea y del músculo esquelético. Sin embargo, existen formas hipomiopáticas y amiopáticas que cursan sin alteraciones analíticas y/o sin debilidad muscular, respectivamente1,2. Aunque de causa habitualmente desconocida, algunas formas pueden estar inducidas o agravadas por fármacos3. Describimos un caso de erupción DM-like, sin afectación muscular, asociada a hidroxiurea (HU) y revisamos los hallazgos epidemiológicos, clínicos e inmunológicos distintivos.
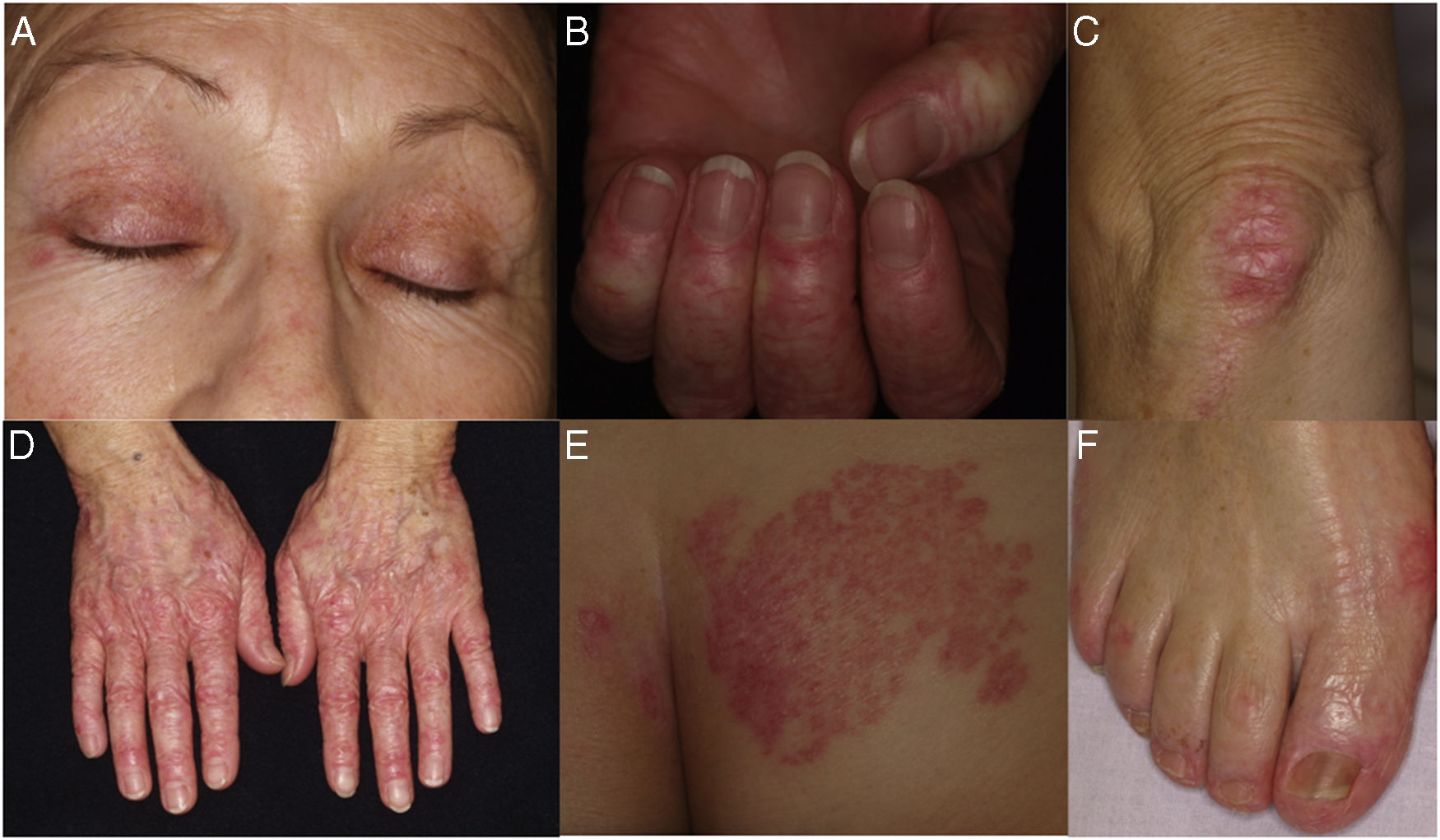
Una mujer de 63 años, diagnosticada de trombocitemia esencial en tratamiento con HU desde 2010, fue evaluada en la consulta de dermatología porque, desde hacía 3 años, presentaba lesiones eritemato-descamativas en el dorso de las articulaciones interfalángicas y metacarpofalángicas de la manos, dorso de ambos pies, codos y rodillas, y área pre-esternal (fig. 1). No presentaba debilidad muscular ni otras manifestaciones cutáneo-mucosas reseñables.
A) Eritema periorbitario en heliotropo. B) Prominentes telangiectasias periungueales. C) Placa eritemato-descamativa sobre la rodilla. D) Lesiones eritemato-descamativas en el dorso de las articulaciones interfalángicas y metacarpofalángicas. E) Placa eritemato-descamativa en los glúteos. F) Lesiones eritemato-descamativas en el dorso y cara lateral de ambos pies.
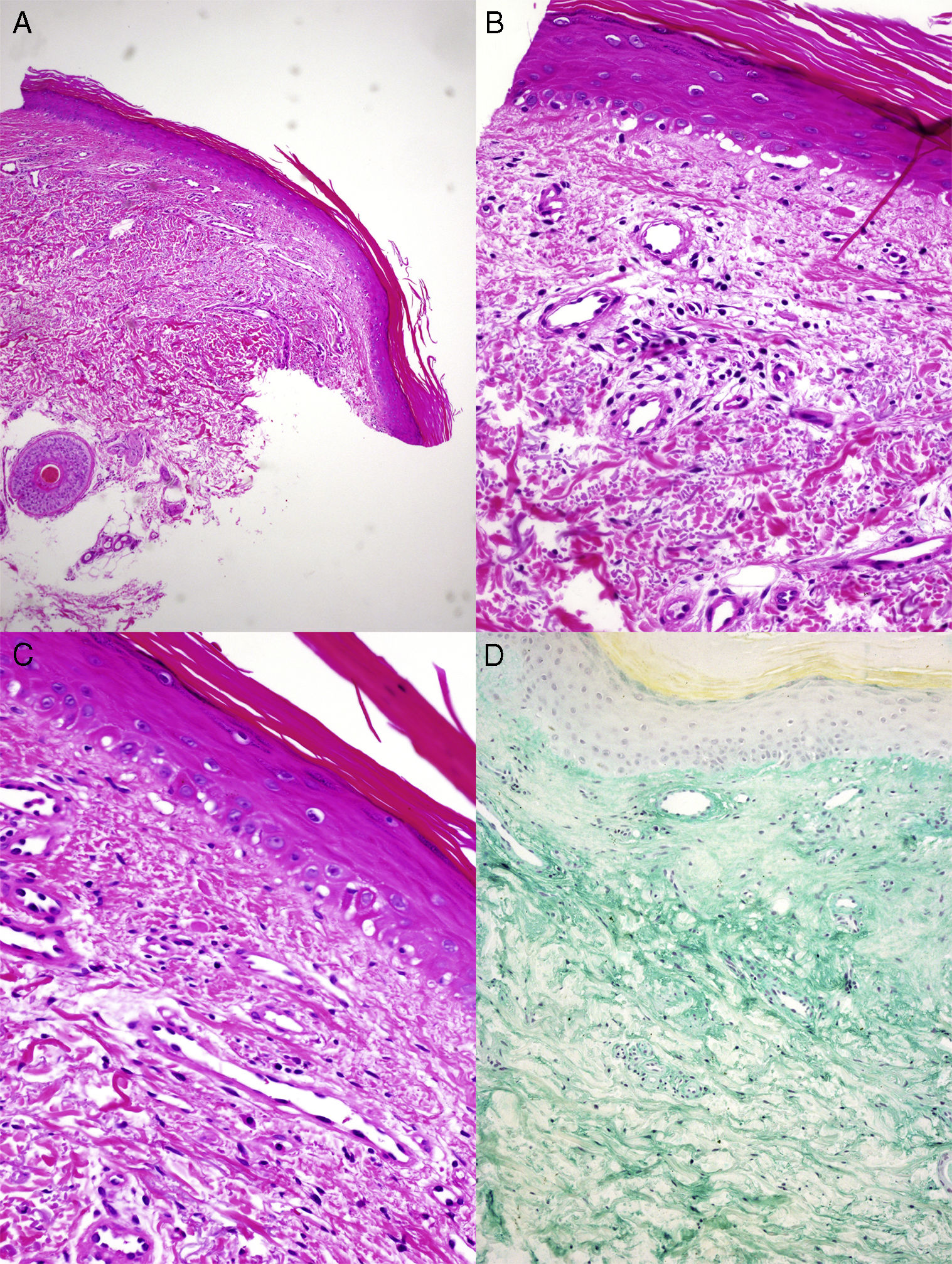
Los hallazgos histopatológicos se describen en la figura 2. En la analítica, los parámetros inflamatorios y las enzimas musculares no se encontraban alterados. Los anticuerpos de miositis (anti-MI2, anti-MDA5, anti-SAE, anti-TIF-γ/α, anti-NXP-2, anti-t-RNA-sintetasa, anti-PMS, anti-SSA/Ro, anti-U1RNP, anti-Pm-Scl y anti-Ku) resultaron negativos, así como los anticuerpos anti-nucleares (ANA).
A y B) El examen histopatológico muestra paraqueratosis, discreta atrofia epidérmica, exocitosis linfocitaria y focos de vacuolización de la capa basal, con ocasionales queratinocitos apoptóticos (hematoxilina-eosina, ×4, ×10). C) En la dermis se observan proliferación vascular y ligera fibrosis. No se advierten atipia de queratinocitos ni sobreexpresión de p53 (hematoxilina-eosina, ×20). D) Se observan abundantes depósitos de mucina ácida intersticial (hierro coloidal, ×10).
Ante estos hallazgos, concluimos el diagnóstico de erupción DM-like secundaria al tratamiento con HU y, de acuerdo con hematología, decidimos interrumpir este tratamiento. A los 3 meses, las lesiones estaban en curso de remisión. Sin embargo, la elevación de las cifras de plaquetas obligaron a reintroducir la medicación y las lesiones cutáneas volvieron a empeorar.
La DM secundaria a fármacos es un cuadro de baja incidencia. La HU, las estatinas, la terbinafina o los anti-TNF son algunos de los fármacos implicados3,4. Sin hacer distinciones entre fármacos, estas formas inducidas por medicamentos presentan un riesgo de afectación muscular del 39%, inferior al de las formas clásicas, y hasta el 50% de los pacientes asocia una neoplasia o una enfermedad autoinmune subyacente. Además, habitualmente afectan a pacientes polimedicados por su enfermedad de base5. Todo esto plantea un verdadero reto diagnóstico por 2 motivos: por un lado, es difícil establecer qué fármaco es el implicado y, por el otro, resulta complicado determinar si la DM puede estar relacionada con el fármaco, con la neoplasia o con la enfermedad reumatológica subyacentes. Además, teniendo en cuenta que las DM de origen paraneoplásico son amiopáticas casi en el 60% de los casos6, y que la afectación muscular en las formas asociadas a fármacos es poco frecuente, el diagnóstico diferencial resulta, si cabe, todavía más complejo.
En primer lugar, es importante saber qué fármaco podría ser el responsable. La HU es el principal fármaco implicado (50% de los casos)4 y presenta algunas particularidades con respecto al resto de fármacos que se detallan en la tabla 15. Desde el punto de vista clínico, además de las manifestaciones cutáneas típicas de la DM clásica, es característica la presencia de manifestaciones cutáneo-mucosas propias de la HU, como xerosis, atrofia, estomatitis, ulceraciones o melanoniquia3–5. En cuanto a los hallazgos histopatológicos, estos son indistinguibles de los encontrados en la DM clásica; sin embargo, se han reportado cambios sugestivos de displasia escamosa inducida por HU en algunos casos, como atipia de queratinocitos y sobreexpresión de p53. Se trataría, según algunos autores, de una entidad con riesgo de desarrollo de neoplasias escamosas cutáneas, lo que motivaría la necesidad de establecer un seguimiento estrecho de estos pacientes a largo plazo y de retirar el fármaco en caso de aparición de DM4.
Principales diferencias entre los cuadros de erupción DM-like asociadas a hidroxiurea y las DM secundarias a otros fármacos
| DM asociada a hidroxiurea | DM asociada a hidroxiurea | DM asociada a otros fármacos |
|---|---|---|
| Mediana de edad al diagnóstico | 61 | 50 |
| Mediana de tiempo desde la administración del fármaco hasta el comienzo de la DM (meses) | 60 | 2 |
| ANA positivos, % | 16 | 54 |
| Clínica muscular, % | 0 | 79 |
| Neoplasia subyacente, % | 69 | 18 |
| Tratamiento | Supresión del fármaco | Supresión del fármaco ± inmunosupresor |
DM: dermatomiositis.
Fuente: Seidler y Gottlieb5.
El tratamiento inmunosupresor no suele ser necesario, y basta con suspender la HU para conseguir la remisión del cuadro clínico, mientras que sí lo es en los casos secundarios a otros fármacos.
El segundo reto, dilucidar si es la propia neoplasia subyacente o un fármaco el responsable del cuadro clínico. Esto es especialmente difícil con la HU, pues no asocia afectación muscular y, como hemos dicho, las DM paraneoplásicas son amiopáticas en la mayoría de los casos6. Parece que el dato más orientativo para diferenciarlas es el tiempo transcurrido entre la DM y el diagnóstico de la neoplasia. En general, los cuadros paraneoplásicos aparecen en los primeros 2 años tras el diagnóstico del tumor, especialmente durante los 7 primeros meses. De los casos asociados a fármacos, solo un 37% se diagnostica en los primeros 3 años, mientras que el 78% aparece en los primeros 5 años5. En nuestra paciente, el tiempo transcurrido fue de 40 meses, lo cual se aleja del tiempo medio reportado para los casos paraneoplásicos.
En conclusión, la erupción DM-like asociada a HU no representa una verdadera miopatía inflamatoria porque, en primer lugar, no es un cuadro inmuno-mediado, lo cual se apoya en la baja frecuencia de ANA y, en segundo lugar, no asocia debilidad muscular. Aunque de etiología desconocida, algunos autores defienden la existencia de factores implicados distintos al propio fármaco, como la neoplasia en la que se emplea como tratamiento y el posible papel de la interacción entre la radiación ultravioleta y la HU, pudiendo tratarse de una reacción fototóxica4,5. Asimismo, conviene señalar el riesgo de desarrollo de carcinomas escamosos cutáneos4. Por último, es importante distinguirla de DM paraneoplásicas amiopáticas, debido a su mejor pronóstico y el diferente manejo terapéutico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.