Los pacientes con psoriasis severa tienen riesgo cardiovascular (CV) incrementado, así como prevalencia de la enfermedad de las arterias coronarias (EAC) subclínica. El examen de calcio en las arterias coronarias (CAC) puede detectar la EAC subclínica y mejorar la evaluación del riesgo CV más allá de las puntuaciones clínicas.
ObjetivosEvaluar la presencia y magnitud de la EAC subclínica determinadas mediante la puntuación CAC entre las diferentes categorías de riesgo CV de ESC/EAS, así como el potencial de reclasificación del riesgo, en pacientes con psoriasis severa, procedentes de una población de riesgo CV bajo.
MétodosEstudio transversal unicéntrico de 111 pacientes con psoriasis crónica en placa procedentes de una población de bajo riesgo CV de la región mediterránea. Los pacientes fueron clasificados en cuatro categorías de riesgo CV conforme a las recomendaciones de la guía ESC/EAS y la tabla de calibración HeartScore/SCORE. Se realizó a los pacientes una tomografía computarizada para determinar sus puntuaciones CAC. Se consideró que los pacientes de la categoría de riesgo moderado con una puntuación CAC≥100 debían ser reclasificados, conforme a las guías ESC/EAS de 2019. También se reconsideró la reclasificación para aquellos pacientes de la categoría de riesgo bajo con una puntuación CAC>0.
ResultadosLa presencia de EAC subclínica fue detectada en 46 pacientes (41,4%), que representaron el 86,2% de los pacientes incluidos en las categorías de riesgo alto/muy alto, y el 25,6% de los pacientes de las categorías de riesgo no alto. Catorce pacientes (17,1%) de las categorías de riesgo no alto no fueron reclasificables debido a su puntuación CAC. Este porcentaje fue más alto (25%) al considerar la categoría de riesgo moderado en solitario, y más bajo (13,8%) en la categoría de riesgo bajo. La edad fue la única variable asociada a la presencia de EAC subclínica y reclasificación.
ConclusionesMás del 40% de los pacientes con psoriasis severa procedentes de una región de bajo riesgo, incluyéndose un 25% de los mismos en las categorías de riesgo no alto, tenían EAC subclínica. CAC parece ser de utilidad a efectos de reclasificación a la hora de evaluar el riesgo CV de los pacientes con psoriasis severa. Es necesaria más investigación para esclarecer el modo de implementar CAC en la práctica diaria en las clínicas ambulatorias de dermatología dedicadas a la psoriasis severa.
Patients with severe psoriasis have an increased cardiovascular (CV) risk and prevalence of subclinical coronary artery disease (CAD). Coronary artery calcium (CAC) testing can detect subclinical CAD and improve cardiovascular risk assessment beyond clinical scores.
ObjectivesEvaluate the presence and magnitude of subclinical CAD determined by CAC score among the different ESC/EAS CV risk categories, as well as the potential for risk reclassification, in patients with severe psoriasis from a low CV risk population.
MethodsUnicentric cross-sectional study in 111 patients with severe chronic plaque psoriasis from a low CV risk population in the Mediterranean region. Patients were classified into four CV risk categories according to the ESC/EAS guideline recommendations and HeartScore/SCORE calibrated charts. Patients underwent coronary computed tomography to determine their CAC scores. Patients in the moderate-risk category with a CAC score of ≥100 were considered to be reclassified as recommended by the 2019 ESC/EAS guidelines. Reclassification was also considered for patients in the low-risk category with a CAC score>0.
ResultsPresence of subclinical CAD was detected in 46 (41.4%) patients. These accounted for 86.2% of patients in high/very-high-risk categories and 25.6% of patients in non-high-risk categories. Fourteen (17.1%) of the patients in non-high-risk categories were reclassifiable due to their CAC score. This percentage was higher (25%) when considering the moderate-risk category alone and lower (13.8%) in the low-risk category. Age was the only variable associated with presence of subclinical CAD and reclassification.
ConclusionsOver 40% of patients with severe psoriasis from a low-risk region and up to 25% of those in non-high-risk categories have subclinical CAD. CAC appears to be useful for reclassification purposes in CV risk assessment of patients with severe psoriasis. Further research is required to elucidate how CAC could be implemented in everyday practice at outpatient dermatology clinics dedicated to severe psoriasis.
La psoriasis en placa es una enfermedad inflamatoria crónica con una prevalencia de aproximadamente el 2% entre la población general1. Se ha estimado que aproximadamente el 20% de los pacientes presentan formas graves de la efermedad2. Se ha comprobado que los pacientes con psoriasis severa tienen un mayor riesgo atribuible de episodios cardiovasculares (CV) mayores3,4. Este incremento del riesgo CV parece ser independiente de los factores de riesgo clínicos tradicionales5,6, y está subestimado. Diversos estudios han encontrado también un incremento de la carga de aterosclerosis subclínica observada mediante diferentes técnicas de imagen, incluyendo la detección de calcio en las arterias coronarias (CAC) mediante tomografía computarizada7,8.
La enfermedad cardiovascular es la Principal causa de muerte a nivel mundial, siendo primordial la prevención del riesgo CV9. Las estrategias preventivas están ampliamente guiadas por la clasificación de las categorías de riesgo CV determinadas por herramientas basadas en los factores de riesgo tradicionales, siendo la HeartScore/Systemic Coronary Risk Evaluation (SCORE) ampliamente utilizada en Europa9,10. Las técnicas de imagen no invasivas que detectan aterosclerosis subclínica han demostrado ser predictivas de episodios CV, y están consideradas herramientas complementarias útiles para la evaluación del riesgo entre ciertos subgrupos de individuos. Estas técnicas incluyen ecografía carotídea y femoral, cuantificación de CAC, angiografía coronaria por TC y tomografía vascular por emisión de positrones. La detección de CAC mediante tomografía computarizada ha demostrado su utilidad a la hora de calcular adecuadamente la carga aterosclerótica, fuertemente asociada a los episodios CV9,11. Los estudios prospectivos han encontrado que la puntuación CAC posee la mejor capacidad de reclasificación entre estas técnicas, al sumarse a los factores de riesgo tradicionales12–14. Estos hallazgos, junto con las ventajas inherentes a esta técnica, han dado pie a diversas guías y consensos que recomiendan su uso en prevención primaria para individuos asintomáticos con riesgo CV intermedio9,15–17. También se ha propuesto su uso para poblaciones especiales tales como individuos jóvenes o de bajo riesgo con enfermedades inflamatorias crónicas, ya que estas son consideradas factores de incremento del riesgo9,15,17–19.
Las guías actuales de la European Society of Cardiology y la European Atherosclerosis Society (ESC/EAS) recomiendan la evaluación de la puntuación CAC en individuos con riesgo bajo o moderado, que pueden beneficiarse de la terapia con estatinas. La presencia de puntuaciones CAC >100 puede reclasificar a estos individuos en una categoría de riesgo superior, y ayudar a orientar las decisiones sobre estrategias de prevención9. Múltiples estudios epidemiológicos han reportado la prevalencia del incremento de la puntuación CAC entre los pacientes con psoriasis, habiendo concluido un metaanálisis reciente que la enfermedad de las arterias coronarias determinada por la puntuación CAC es más prevalente en individuos con psoriasis20.
En este estudio, evaluamos la presencia y magnitud de la enfermedad arterial coronaria subclínica determinada mediante la puntuación CAC entre las diferentes categorías de riesgo ESC/EAS CV, así como el potencial de la reclasificación del riesgo en pacientes con psoriasis severa, en una población con bajo riesgo CV.
Materiales y métodoEstudio unicéntrico transversal de 111 pacientes con psoriasis en placa crónica severa en una población de la región mediterránea de bajo riesgo. El estudio fue aprobado por nuestro Comité de Revisión Institucional. Se seleccionaron consecutivamente los pacientes adultos con psoriasis severa y sin antecedentes de cardiopatía isquémica atendidos en consultas externas de dermatología de nuestro hospital terciario entre febrero de 2019 y febrero de 2021. El diagnóstico de psoriasis severa se basó en la necesidad de terapia sistémica y/o Psoriasis Area and Severity Index (PASI)≥10 y/o el compromiso de la superficie corporal≥10%. Se obtuvo consentimiento informado previamente a la inclusión en el estudio.
Los datos epidemiológicos y clínicos se obtuvieron de las historias clínicas electrónicas y de la anamnesis y el examen físico en la visita de selección. Los datos sobre perfil lipídico se obtuvieron de las muestras de sangre en ayunas dentro de los seis meses anteriores o posteriores a la fecha de inclusión. Se clasificó a los pacientes en cuatro categorías de riesgo CV (bajo, moderado, alto y muy alto) conforme a las tablas calibrados HeartScore/SCORE para regiones de bajo riesgo y las recomendaciones de ESC/EAS sobre estratificación del riesgo CV9.
Se realizó tomografía computarizada coronaria a los pacientes utilizando uno de los dos escáneres (Revolution EVO y Discovery CT 750HD, GE Healthcare, España), obteniendo las puntuaciones CAC a ciegas por parte de un cardiólogo o radiólogo experimentados, utilizando el software comercialmente disponible SmartScore (GE Healthcare), estableciéndose el umbral en>130 unidades Hounsfield y expresándose en unidades y percentiles Agatston. Seguidamente se clasificó a los pacientes en cuatro categorías CAC (0, 1–99, 100–299 y >300 unidades Agatston)17,21. La presencia de enfermedad arterial coronaria se definió como puntuación CAC >022. Se consideró que debía reclasificarse a los pacientes de la categoría SCORE de riesgo moderado, con puntuación CAC ≥100, según la recomendación de las guías ESC/EAS de 20199. También se reconsideró la reclasificación para los pacientes de la categoría de riesgo bajo, con una puntuación CAC >0, ya que ello indicaría la presencia de enfermedad arterial coronaria subclínica.
Los datos fueron tratados utilizando el software Statistical Package for the Social Sciences (SPSS) versión 25, representándose mediante las figuras generadas por Microsoft Excel versión 16.35. Las estadísticas descriptivas se realizaron utilizando media y desviación estándar para expresar las variables cuantitativas, y frecuencias absolutas y porcentajes para describir las variables cualitativas. El análisis estadístico se utilizó para evaluar las asociaciones entre las variables clínicas y la presencia y magnitud de la enfermedad de las arterias coronarias subclínica en la población total de estudio, y en las categorías de riesgo no alto. Para estas últimas, también se evaluó la reclasificación en el análisis.
Se realizó un análisis univariante incluyendo en primer lugar las variables siguientes: edad, sexo, situación actual de tabaquismo, hipertensión, hiperlipidemia, diabetes, IMC, obesidad abdominal, síndrome metabólico, presión arterial sistólica, niveles de colesterol total, niveles de colesterol LDL y HDL, ratio colesterol total/HDL, duración de la psoriasis, mayor valor PASI registrado, artritis psoriásica concomitante y terapia biológica actual. Se compararon las variables categóricas utilizando la prueba χ2, y las variables continuas mediante las pruebas t de Student o U de Mann–Whitney cuando seguían una distribución normal o no, respectivamente. Seguidamente se realizó un análisis multivariante con modelos de regresión logística y lineal, incluyendo los principales factores de riesgo CV (edad, sexo, situación de tabaquismo actual, hipertensión, hiperlipidemia, diabetes, presión arterial sistólica y niveles de colesterol total) y las variables con asociación estadísticamente significativa en el análisis univariante. En todos los casos se estableció la significación estadística en p<0,05.
ResultadosCaracterísticas basales de los pacientesLos datos sobre características basales de la población de estudio se muestran en la tabla 1, incluyendo los datos demográficos del paciente, los factores y la estratificación del riesgo CV, así como las características de la psoriasis. Los pacientes fueron predominantemente varones y de mediana edad, con una prevalencia de hiperlipidemia, obesidad, obesidad abdominal y síndrome metabólico relativamente alta. La mayoría de los pacientes pertenecía a las categorías de riesgo no alto, con una preponderancia de categoría de bajo riesgo. Los antecedentes de diabetes mellitus estuvieron presentes en el 21,6% de los pacientes, lo cual confirió en todos los casos un estatus de riesgo alto o muy alto. Solo 5 (4,5%) pacientes tuvieron situación de alto riesgo debido a su estimación SCORE.
Características basales de la población de estudio (n=111)
| Variable | Valor |
|---|---|
| Edad, años, media±DE | 48,7±13,4 |
| Varón,n(%) | 67 (60,4) |
| Factores de riesgo cardiovascular | |
| IMC, kg/m2, media±DE | 29±6,5 |
| Bajo peso, n (%) | 1 (0,9) |
| Normopeso, n (%) | 32 (28,8) |
| Sobrepeso, n (%) | 34 (30,6) |
| Obesidad, n (%) | 44 (39,6) |
| Obesidadabdominal, n (%) | 54 (48,6) |
| Síndrome metabólico, n (%) | 42 (37,8) |
| Fumadoractivo, n (%) | 35 (31,5) |
| Hipertensión arterial, n (%) | 25 (22,5) |
| Diabetes mellitus tipo 2, n (%) | 24 (21,6) |
| Hiperlipidemia, n (%) | 53 (47,7) |
| Presiónarterial sistólica, mmHg, media±DE | 128,8±13,6 |
| Colesterol total, mg/dL, media±DE | 202,7±37,4 |
| Colesterol LDL, mg/dL, media±DE | 124,4±32,6 |
| Colesterol HDL, mg/dL, media±DE | 52,3±19,2 |
| Ratio colesterol total/colesterol HDL, media±DE | 4,2±1,1 |
| Características de la psoriasis | |
| Duración de la psoriasis, años, media±DE | 23±11,8 |
| MayorvalorPASI registrado, media±DE | 16,1±8,4 |
| Artritis psoriásica concomitante, n (%) | 30 (27) |
| Terapia biológica, n (%) | 105 (96,6) |
| Categorías de riesgo CV de ESC/EAS de 2019 | |
| Riesgo bajo, n (%) | 58 (52,3) |
| Riesgo moderado, n (%) | 24 (21,6) |
| Riesgo alto, n (%) | 20 (18) |
| Riesgo muy alto, n (%) | 9 (8,1) |
| Terapia de estatinas,n(%) | 26 (23,4) |
| Intensidad baja, n (%) | 2 (1,8) |
| Intensidad moderada, n (%) | 17 (15,3) |
| Intensidad alta, n (%) | 7 (6,3) |
DE: desviación estándar; EAS: European Atherosclerosis Society; ESC: European Society of Cardiology; IMC: índice de masa corporal; LDL: lipoproteína de baja densidad; PASI: Psoriasis Area and Severity Index.
Los pacientes presentaron por lo general una alta duración de la psoriasis, y casi todos los casos requirieron terapia biológica. Hasta un 17,1% de pacientes requirieron intensificación de los regímenes de dosificación debido a la gravedad de su enfermedad. Solo 6 (5,4%) pacientes fueron tratados con terapias sistémicas clásicas. La terapia con estatinas previa se había iniciado en 26 (23,4%) pacientes. Dieciséis de dichos pacientes pertenecían a las categorías de riesgo alto y muy alto. Los 10 pacientes restantes se situaron en la categoría de riesgo moderado, 9 de los cuales recibieron estatinas de intensidad moderada, y 1 recibió estatina de baja intensidad.
Evaluación de la enfermedad de las arterias coronarias con puntuación CACLa tabla 2 muestra los datos relativos a la evaluación de la enfermedad arterial coronaria subclínica utilizando la puntuación CAC. La presencia de enfermedad arterial coronaria subclínica fue detectada en un total de 46 (41,4%) pacientes, de los cuales el 86,2% pertenecía a la categoría de alto riesgo y muy alto riesgo, y el 25,6% a la categoría de riesgo no alto. Veinticuatro (52,2%) pacientes con puntuaciones CAC positivas se situaron por encima del umbral >100 propuesto por las guías ESC/EAS para reclasificación. Sin embargo, la mayoría (66,7%) de estos pacientes ya pertenecían a las categorías de riesgo alto o muy alto. Solo 6 (25%) y 2 (8,3%) de estos pacientes pertenecían a las categorías de riesgo moderado y bajo, respectivamente.
Evaluación de la enfermedad arterial coronaria subclínica utilizando la puntuación CAC determinada mediante tomografía computarizada (n=111)
| Variable | Valor | Valor p |
|---|---|---|
| Presencia de enfermedad arterial coronaria subclínicaa, n (%) | 46 (41,4) | |
| Categoría de riesgo bajo, n (%) | 8 (13,8) | <0,001 |
| Categoría de riesgo moderado, n (%) | 13 (54,2) | |
| Categoría de riesgo alto, n (%) | 18 (90) | |
| Categoría de riesgo muy alto, n (%) | 7 (77,8) | |
| Puntuación CAC, unidades Agatston, media±DE | 159±447 | |
| Categoría de riesgo bajo, media±DE | 10±43 | <0,001 |
| Categoría de riesgo moderado, media±DE | 185±341 | |
| Categoría de riesgo alto, media±DE | 259±350 | |
| Categoría de riesgo muy alto, media±DE | 824±1195 | |
| Categorías por puntuación CAC | ||
| Puntuación CAC 0, n (%) | 65 (58,6) | – |
| Puntuación CAC 1–99, n (%) | 22 (19,8) | |
| Puntuación CAC 100–299, n (%) | 9 (8,1) | |
| Puntuación AC >300, n (%) | 15 (13,5) | |
CAC: calcio en las arterias coronarias; DE: desviación estándar.
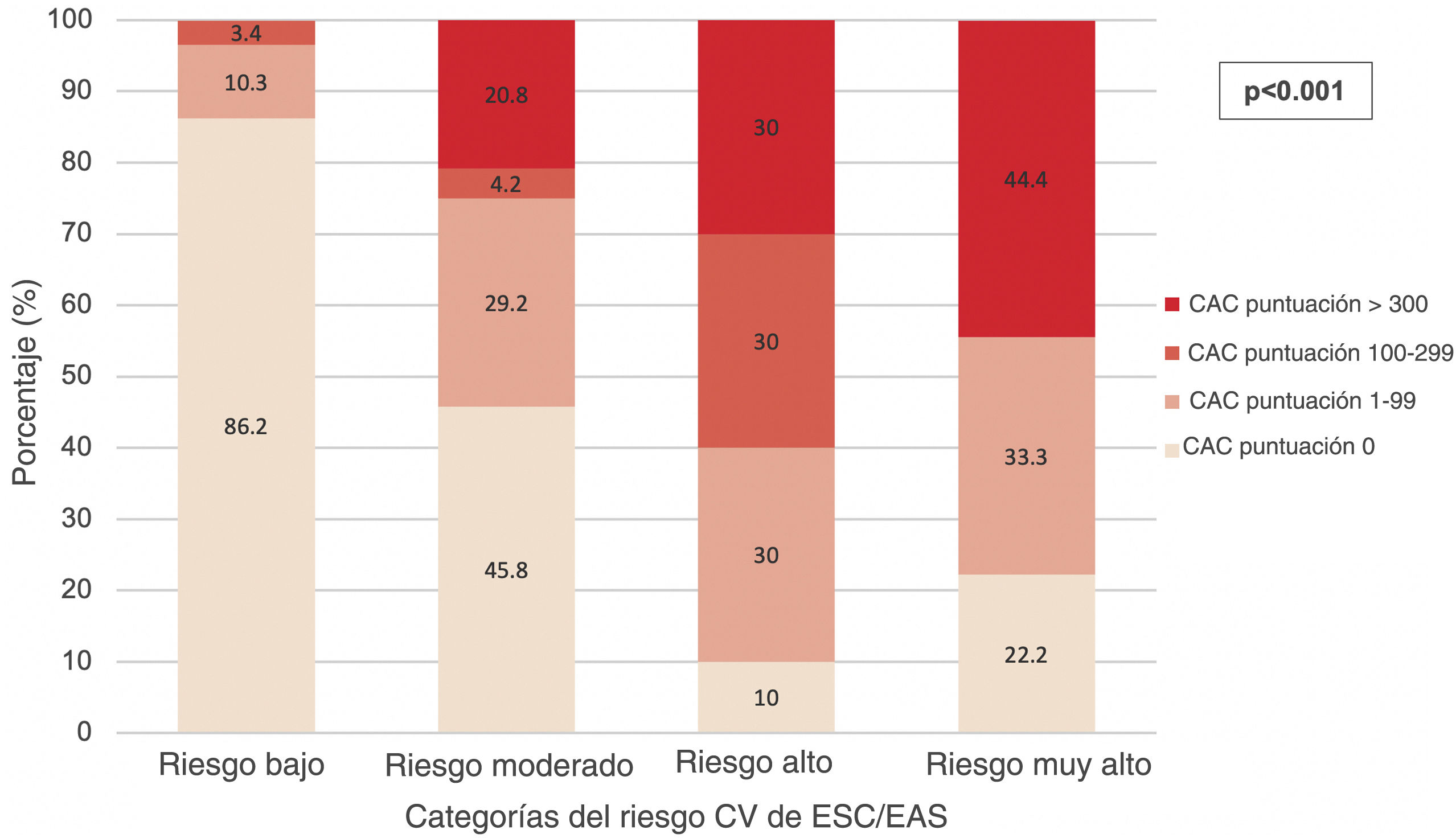
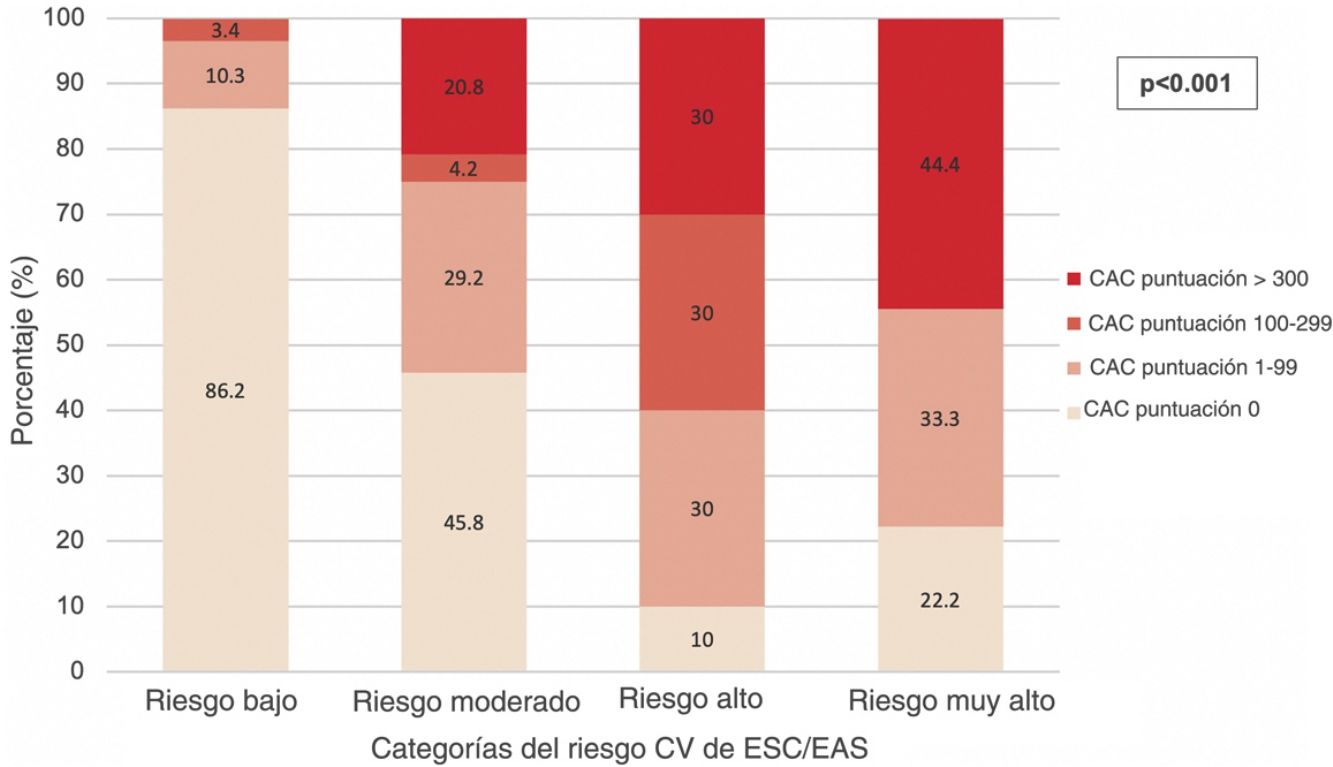
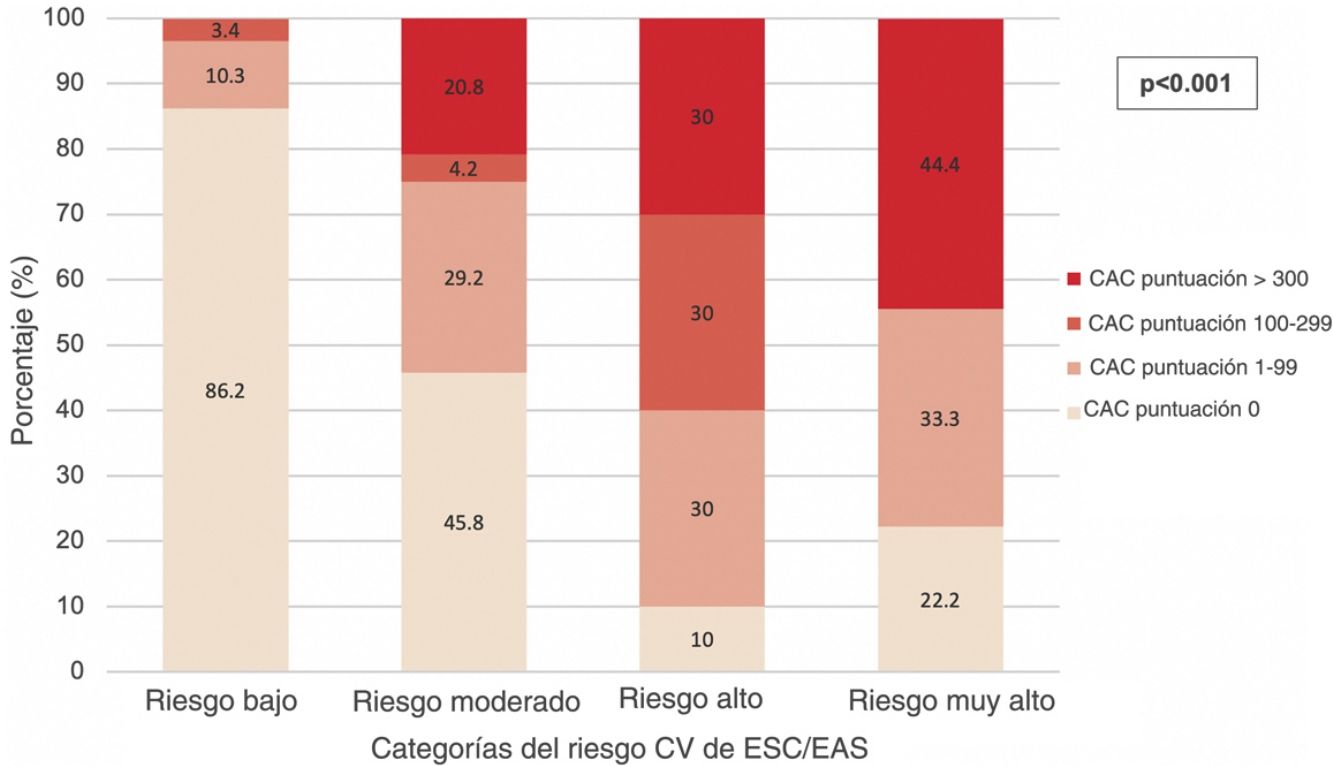
Con respecto a los criterios expuestos para reclasificación del riesgo CV, 14 (17,1%) pacientes de las categorías de riesgo no alto fueron considerados reclasificables debido a su puntuación CAC. Este porcentaje fue superior (25%) al considerarse la categoría de riesgo moderado en solitario, e inferior (13,8%) en la categoría de riesgo bajo. La distribución de las puntuaciones CAC entre cada categoría de riesgo CV se refleja en la figura 1. En la categoría de bajo riesgo, 1 (1,7%) paciente tuvo una puntuación CAC 1–99 inferior al 75° percentil, y 5 (8,6%) superior a dicho percentil. En la categoría de riesgo moderado, 5 (20,8%) pacientes tuvieron una puntuación CAC 1–99 inferior al 75° percentil, y 2 (8,3%) superior a dicho percentil. Ninguno de los pacientes de la categoría de bajo riesgo presentó puntuaciones CAC >300, y ninguno de los pacientes de la categoría de alto riesgo tuvo puntuaciones CAC dentro del intervalo 100–299.
Análisis estadísticoSegún se refleja en la tabla 2 y la figura 1, la presencia de la enfermedad arterial coronaria subclínica, la puntuación CAC y la distribución de los intervalos de la puntuación CAC se correlacionaron con las categorías del riesgo CV de ESC/EAS.
El análisis univariante de la población total de estudio reveló una asociación significativa entre la presencia de la enfermedad arterial coronaria subclínica y los antecedentes de hipertensión, hiperlipidemia, diabetes, síndrome metabólico, terapia biológica actual, edad avanzada (media 57,4 años vs. 42,6 años) y niveles superiores de presión arterial sistólica (media 133mmHg vs. 125,8mmHg). Tras el análisis multivariante, solo la edad avanzada estuvo asociada a la enfermedad arterial coronaria subclínica (OR 1,1; 95% IC, 1,04-1,6; p=0,001). En el análisis univariante, la magnitud de la enfermedad arterial coronaria subclínica en términos de puntuación CAC se correlacionó positivamente con la edad avanzada, hiperlipidemia y diabetes, aunque solo la primera estuvo asociada a unas puntuaciones CAC superiores en el análisis multivariante (coeficiente beta estandarizado: 0,288; t: 2,722; p=0,008).
En cuanto a los pacientes de las categorías de riesgo no alto en solitario, el análisis univariante reveló que la enfermedad arterial coronaria subclínica estaba asociada a la edad avanzada (media 54,9 años vs. 41,7 años), hipertensión e hiperlipidemia. En el análisis multivariante, solo la edad estuvo significativamente asociada a la enfermedad arterial coronaria subclínica entre las poblaciones de riesgo no alto (OR, 1,12; 95% IC, 1,04–1,2; p=0,002). Con respecto a las puntuaciones CAC, en ambos análisis univariante y multivariante la edad (coeficiente beta estandarizado: 0,316; t: 2,595; p=0,011) e hiperlipidemia (beta coeficiente beta estandarizado: 0,397; t: 3,195; p=0,002) estuvieron asociados a la magnitud de la enfermedad arterial coronaria subclínica. La reclasificación se asoció únicamente a la edad avanzada (media 51,6 años vs. 43,8 años) en el análisis univariante y multivariante (OR 1,07; 95% IC, 1,01-1,14; p=0,047).
DiscusiónLa comunidad científica hace esfuerzos continuamente para reducir la carga de la enfermedad cardiovascular a nivel mundial, ya que esta sigue siendo la principal causa de muerte a nivel global, y entre los países de rentas medias y altas. Las estrategias de prevención primaria son esenciales para esta cuestión, pero son más eficientes cuando se ajustan al riesgo de cada individuo. Esto ha creado la necesidad de mejorar la evaluación del riesgo CV y, por tanto, se ha incrementado la relevancia de las técnicas de imagen CV. Los dermatólogos se han ido implicando crecientemente en el reconocimiento y manejo de las comorbilidades en los pacientes con psoriasis, tales como el incremento del riesgo CV. Es importante que los dermatólogos sean conscientes de los recientes desarrollos en cuanto a evaluación del riesgo CV, ya que es difícil establecer adecuadamente dicho riesgo en los pacientes con psoriasis utilizando puntuaciones clínicas. A nuestro mejor saber, no existen estudios que reporten la utilidad de CAC en los pacientes psoriásicos en cuanto a la detección y magnitud de la enfermedad arterial coronaria subclínica en cada categoría del riesgo CV de ESC/EAS, lo cual podría reflejar el potencial de la reclasificación del riesgo en esta población.
La prevalencia de la enfermedad arterial coronaria subclínica detectada por CAC en nuestro estudio fue del 41,4%, lo cual concuerda con lo anteriormente descrito en los estudios con muestras más grandes de pacientes psoriásicos. Santilli et al. y Mansouri et al. encontraron una prevalencia del 44,4% (n=207) y el 41,9% (n=129), respectivamente. Sus muestras tuvieron características epidemiológicas y prevalencias de los principales factores de riesgo CV comparables exceptuando la alta prevalencia de dislipidemia (82,9%) en los últimos8,23-25. En otros estudios se ha reportado una prevalencia ligeramente inferior de la enfermedad arterial coronaria por CAC. Yiu et al. y Hujler et al. reportaron una prevalencia del 28,5% (n=70) y el 29,8% (n=57). Mientras que los últimos describieron pacientes con características similares a las nuestras, los primeros reportaron una menor prevalencia de diabetes mellitus (8%), hipertensión (15%) e hipercolesterolemia (12%)26,27. A pesar de estas diferencias, todos estos estudios coinciden en lo concluido por un metaanálisis reciente: la prevalencia de la enfermedad de las arterias coronarias en los pacientes psoriásicos es mayor que en los controles sanos20.
El análisis multivariante de nuestro estudio reveló que solo la edad estaba asociada a la presencia y magnitud de la enfermedad arterial coronaria subclínica en la población de estudio. Santilli et al. encontraron también un claro incremento de la prevalencia de aterosclerosis debido a la edad8. Esto es previsible, ya que la edad es un gran factor de riesgo CV. Contrariamente a lo reportado por Mansouri et al., nosotros no encontramos una asociación significativa con otros factores conocidos de riesgo CV tales como el sexo masculino, hipertensión, hiperlipidemia, síndrome metabólico, IMC, PAS o HDL-colesterol23. Aunque no en nuestro estudio, los trabajos previos han descrito una asociación entre la gravedad de la psoriasis y la presencia y magnitud de la enfermedad arterial coronaria27,28.
Múltiples estudios han demostrado la cuantificación de CAC es una herramienta de reclasificación potente que puede mejorar la evaluación del riesgo CV más allá de las escalas clínicas12–14. La reclasificación en sí misma es un resultado valioso, ya que puede mejorar las estrategias de prevención primarias, no solo a través de la decisión de iniciar o modificar la terapia con estatinas, sino también mediante un mejor ajuste de los objetivos de tratamiento con respecto a la categoría del riesgo CV resultante9. Además, se ha demostrado que la visualización de la puntuación CAC por el propio paciente induce modificaciones conductuales beneficiosas que derivan en pérdida de peso e incremento de la adherencia a la terapia con estatinas, lo cual puede mejorar la efectividad de las medidas de prevención primarias24,25.
Nuestros resultados indican que cuando se realiza en pacientes psoriásicos procedentes de una región de bajo riesgo CV, la cuantificación de CAC puede reclasificar hasta un 17,1% de los individuos de las categorías de riesgo CV bajo y moderado según la ESC/EAS, y hasta un 25% de los individuos de la categoría de riesgo moderado. En este estudio, la presencia y magnitud de la enfermedad arterial coronaria subclínica y la distribución de los intervalos de la puntuación CAC se correlacionaron con las categorías del riesgo CV de ESC/EAS. Sin embargo, cabe resaltar que hasta un 13,8% de los pacientes clasificados como de bajo riesgo tenían enfermedad arterial coronaria subclínica según la puntuación CAC. Estos resultados sugieren que, aunque las tablas HeartScore/SCORE y las categorías del riesgo CV de ESC/EAS son herramientas clínicas potentes que discriminan adecuadamente el riesgo CV, pueden subestimar el riesgo de los individuos con psoriasis5,6. Como resultado, una proporción considerable de los pacientes pertenecientes a las categorías de riesgo no alto dejarían de beneficiarse adecuadamente de las estrategias de prevención primaria de las que disponemos.
Un estudio reciente realizado por González-Cantero et al. abordó también la reclasificación del riesgo CV utilizando técnicas de imagen en los pacientes con psoriasis de las categorías de riesgo no alto29. En este estudio, la evaluación del riesgo CV se realizó con diferentes técnicas de imagen (angiografía por tomografía computarizada coronaria en una cohorte americana, n=165; ecografía femoral y carotídea en una cohorte europea, n=73) y la reclasificación se basó en la presencia de aterosclerosis. No se involucró ningún umbral como el CAC>100 utilizado en nuestro estudio, según lo recomendado por las guías ESC/EAS para la reclasificación de la categoría de riesgo. Aunque reportaron tasas de reclasificación más altas, las diferencias en cuanto a metodología no permiten comparar adecuadamente los resultados. Sin embargo, sus resultados respaldan también la idea de que la clasificación del riesgo CV clínico basada en factores de riesgo tradicionales es subóptima y puede infraestimar el riesgo en los pacientes psoriásicos, una población que podría beneficiarse de la estratificación del riesgo CV guiada por imagen.
Además de su capacidad de reclasificación, la cuantificación de CAC cuenta con diversas ventajas que la hacen conveniente para el cribado en individuos asintomáticos, incluyendo la baja radiación empleada, su amplia disponibilidad, bajo coste, y el no requerir contraste intravenoso15. Sin embargo, existen dudas de las recomendaciones de ESC/EAS sobre el uso de la cuantificación de CAC para la evaluación del riesgo CV se traducirían a su uso sistemático en nuestras consultas de pacientes con psoriasis grave. En este estudio, tratamos de identificar las variables clínicas que pudieran indicar cuáles de nuestros pacientes de las categorías de riesgo no alto podrían beneficiarse de la prueba CAC para reclasificación del riesgo CV. Aunque la edad avanzada y la situación de hiperlipidemia estuvieron asociadas mayor magnitud de enfermedad arterial coronaria subclínica, el análisis multivariante reveló que solo la edad predijo su presencia y la reclasificación del riesgo. Nosotros no identificamos otras variables que pudieran servir de guía para decidir a quien realizar la cuantificación de CAC.
El principal beneficio de la cuantificación de CAC de acuerdo con las guías de práctica clínica, es ayudar a establecer la indicación e intensidad de la terapia con estatinas como medida de prevención primaria en pacientes con riesgo CV bajo y moderado. Sin embargo, este resultado no fue evaluado en nuestro estudio. No obstante, diversos documentos de consenso incluyen recomendaciones sobre la terapia con estatinas basadas en los valores absolutos de la puntuación CAC y los percentiles17–19. De acuerdo con estas guías, el 1,7% de nuestros pacientes incluidos en la categoría de bajo riesgo debería considerar la iniciación de una terapia estatinas de intensidad moderada, pudiendo recomendarse la terapia de intensidad moderada-alta hasta el 12,1% de los pacientes. En la categoría de riesgo moderado, el 20,8% de nuestros pacientes debería considerar la iniciación de una terapia con estatinas de intensidad moderada, el 12,5% una terapia de intensidad moderada-alta, y el 20,8% una terapia de intensidad alta. Aunque 10 pacientes ya seguían terapia con estatinas de intensidad baja o moderada, 4 de ellos podrían beneficiarse del cambio a una terapia de alta intensidad dada su puntuación CAC>300. Sin embargo, la decisión de iniciar o modificar la terapia con estatinas requiere una evaluación individualizada, y debería ser una decisión informada basada en el diálogo médico-paciente9,17,18.
Las limitaciones relativas al diseño del estudio incluyen su naturaleza transversal, el tamaño de muestra limitado por categorías de riesgo CV, la ausencia de un grupo control y la inclusión de pacientes tratados. Otras limitaciones derivan de las desventajas inherentes a la cuantificación de CAC como técnica de imagen: no detecta las placas no calcificadas, y las puntuaciones CAC pueden incrementarse tras la terapia con estatinas9,15. Dado que la mayor prevalencia de la enfermedad arterial coronaria en los pacientes con psoriasis ha sido demostrada en múltiples estudios, la realización de cuantificación de CAC en controles sanos se escapa del objetivo de este estudio. Todos nuestros pacientes recibieron tratamiento sistémico, y casi todos recibieron terapia biológica, lo cual podría originar una subestimación de la enfermedad arterial coronaria ya que la terapia biológica puede reducir la progresión del CAC30. Además, la inclusión de pacientes tratados con diferente grado de control de la enfermedad podría haber afectado a nuestra capacidad de identificar la relación entre la gravedad de la psoriasis y la enfermedad arterial coronaria. El mayor valor PASI registrado se utilizó como indicador de la gravedad, en un intento de solventar la misma, aunque algunos pacientes carecían de PASI sin tratamiento, puesto que ya recibían terapia sistémica cuando fueron atendidos por primera vez en nuestra clínica.
A modo de conclusión, más del 40% de los pacientes con psoriasis grave procedentes de una región de bajo riesgo, y hasta el 25% de aquellos incluidos en las categorías de riesgo no alto, tienen enfermedad arterial coronaria subclínica. Estos hallazgos subrayan la dificultad de evaluar adecuadamente el riesgo CV de los pacientes psoriásicos utilizando las puntuaciones clínicas. La cuantificación de CAC es útil a efectos de reclasificación para la evaluación del riesgo CV de los pacientes con psoriasis grave, e incluso en pacientes jóvenes de las categorías de bajo riesgo. Hasta el 17% de los pacientes podrían reclasificarse tras la cuantificación de CAC. Quizás podría utilizarse el mismo rango de edad (40-70 años) recomendado para la evaluación clínica del CV para guiar la determinación de CAC. Sin embargo, es necesario investigar más para establecer cómo podría implementarse la cuantificación de la práctica diaria dedicada a la psoriasis grave.
FinanciaciónEste estudio ha recibido financiación por Janssen-Cilag S.A. El patrocinador no se ha involucrado en la recopilación de los datos ni en el análisis o la preparación del documento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.